颅内压增高
第三十九章 颅内压增高
颅内压增高亦称颅内高压症,是一种综合征,多为颅内占位病变或脑组织肿胀引起颅腔容积与颅内容物体积之间平衡失调的结果。临床表现以头痛、呕吐及视神经乳头水肿为主。颅内压(ICP)是以侧脑室内脑脊液的压力为代表,正常成人的颅内压为0.78~1.76 kPa(80~180 mmH2O或5.5~13.5 mmHg)。颅内压增高严重者可出现意识障碍、脑疝综合征及呼吸抑制。颅内压增高到一定阈值,就会导致脑实质移位,在张力最薄弱的方向形成脑疝,造成神经系统致命性的急性损伤而猝死,故需要紧急处理。
一、颅内病理生理
脑转移在脑实质各部位的分布与其脑实质重量和血流量密切相关,小脑转移率约占15%,幕上的脑实质的转移率也相对应约为80%,基层节和丘脑部共约7%,常易威胁生命。肺癌脑转移常为多发,3 mm左右的转移灶常不易探明。症状的发生与正常脑功能维持所需体内平衡机制受到损害有关。脑被颅骨、硬膜包围以保持稳定,不易为外力损伤,但颅内容积恒定。在一定程度内,脑脊液、脑血管容量或细胞外容积能相互改变,得以缓冲,维持颅内压的稳定。如果脑转移肿瘤长期进行性增大,或增大较快,即易导致颅内压增高。这是由于脑血流尤其是静脉回流受阻,再因转移癌直接损伤血管内膜导致血脑屏障改变,血管通透性增强,细胞外间隙的大脑球水肿影响脑的正常代谢的结果。脑实质也因转移癌挤压变形,中线大脑臁移位,并可因小脑幕和枕骨大孔的固定性,以致脑实质挤压时发生脑疝,为此发生明显的脑实质的病理生理改变,脑功能紊乱,甚至发生不可逆损害以致死亡。
二、颅内临床表现
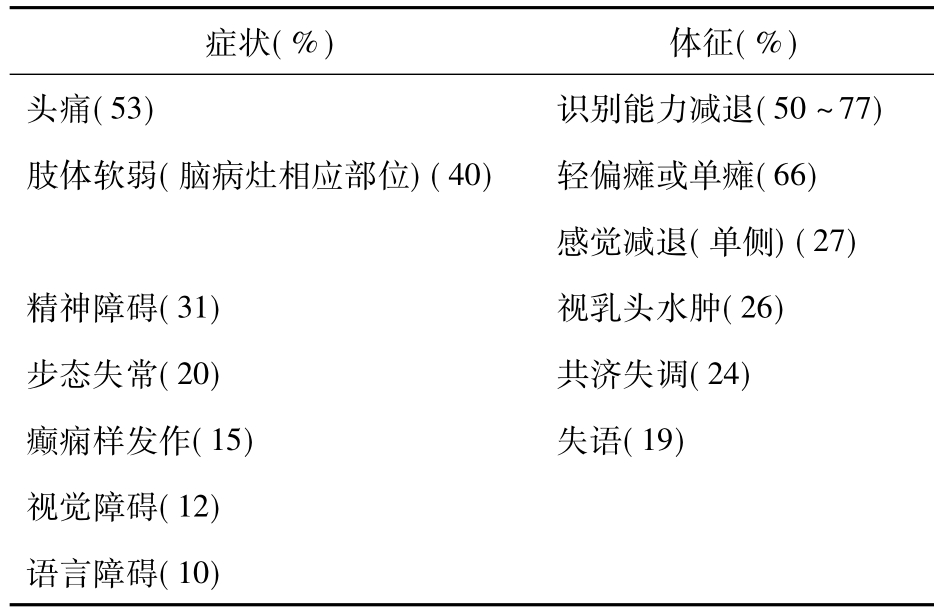
肺癌患者的脑转移较其他肿瘤的发病率高。脑转移产生的临床症状和体征见表下表,其与转移灶部位密切相关。
表4-39-1 脑转移的症状和体征
三、脑转移的诊断、鉴别诊断
肺癌脑转移可出现在肺癌原发灶发现之前,也可出现肺癌原发灶发现同时或发现之后。有报道约81%的肺癌脑转移发生在肺癌诊断后,其中位数为17个月。由于转移癌使脑内对痛觉敏感的神经结构的牵拉,常有头痛、肢体软弱以及识别能力等改变,只要注意倾听主诉和认真检查,就能尽早发现脑转移。进一步检查脑CT或磁共振(MRI),有利于诊断、病灶定位和治疗。脑实质转移的脑CT图像常为典型球状体,周围有低密度水肿区,90%以上病灶能因碘剂增强影像。MRI有利于鉴别脑出血、水肿、感染或脑坏死。腰椎穿刺是危险的,可诱发或加重脑疝。
肺癌脑转移应与以下疾病鉴别:
表4-39-2 肺癌脑转移主要鉴别诊断的疾病

四、治疗
综合治疗计划因脑瘤患者出现急性代偿功能障碍的机制和颅内压的改变密切相关。颅内压本身改变就可引起脑神经损害或者因脑疝,乃至继发性血管受累而出现的间接作用。为了防止大脑功能发生不可逆的改变,必须立即采取措施,关键在于早期诊断,及时应用内科疗法,有适应证时作脑脊液引流,切忌作腰穿。大部分患者在选择手术之前,可使用类固醇和脱水疗法,紧急外科减压仅适用于极严重者和颞叶或小脑肿瘤患者。
治疗原则是首先去除病因,选择最有效及最容易的方法,尽快地降低颅内压。一般及时采取内科治疗,随后应用放疗手术治疗。多数情况下,类固醇激素治疗与颅内病变的放疗和手术治疗及化疗,同时或序贯进行,适当的综合治疗能延长患者的生存期。关键是根据患者的具体情况及肿瘤的病理类型、生长部位、大小而定。颅内压增高患者,病情往往较紧急,若各种确定病因的检查来不及进行时,可先作暂时的症状处理,以争取时机,以利最后的病因治疗。原则上紧急内科治疗基础上,恰当采用放疗、手术或(和)化疗的综合治疗。
(一)放射治疗(https://www.daowen.com)
有广泛的适应证。无论单发、多发、病灶,除患者一般情况非常差以外,都可选择全脑放射治疗。除脑脊液通道受阻或脑室系统移位者,有下列情况之一者,可首选放疗:①凡颅内压增高是因弥漫性病变,如白血病性脑膜炎及多发性转移瘤患者;②如果颅内压急剧升高,但脑瘤定位有困难,或患者情况不适合手术,也应考虑作为紧急措施;③脑转移瘤,特别是对放疗和/化疗敏感的原发瘤,如小细胞肺癌患者。
1.常规全脑放疗的时间剂量分割单纯全脑放疗可明显改善患者生存。一般认为全脑放疗以DT 4 000 cGy/20次或3 000 cGy/10次为宜,分割剂量不超过300 cGy/次。对于多发病灶,因为不宜局部补量照射,可增加至5 000 cGy/25次。
2.全脑放疗加局部补量由于全脑放疗后局部未控病变达1/3以上,人们尝试在全脑放疗后行X刀或γ刀补量治疗。
3.单纯X刀或γ刀治疗单纯X刀或γ刀治疗也可用于治疗单发脑转移病变或少发病变。效果肯定,临床症状缓解快,对患者体质要求不高,并发症发生率低。
4.全脑放疗联合化疗脑转移瘤化放疗联用疗效有待探索与总结。
5.软脑膜转移对软脑膜转移患者,应给予全脑全脊髓放射治疗,剂量为2 000~4 000 cGy/2~4周。可鞘内注射甲氨蝶呤(每次10 mg),能改善治疗效果。软脑膜转移的预后极差,无效者的中位生存仅为1个月。
(二)外科治疗
手术目的是明确诊断、减轻症状,为放疗和化疗创造必要的条件。故凡因脑室阻塞所致大量脑积水的患者,一般需外科紧急减压。手术有助于确定诊断;减少颅内压;切除块肿瘤作为抗癌治疗的一种方式;为其他抗癌治疗(放疗和化疗)提供机会;若为良性肿瘤完全切除后可治愈或长期控制,即使有些转移性孤立性病变,手术切除效果也较好。因此,在可能情况下,即使是姑息性治疗也应力争手术。
(三)内科治疗
当患者发生头痛、恶心、呕吐、精神意识障碍、癫痫发作或习性改变,可能为脑转移癌增大,颅内压增高。病变可以突然发生或隐匿进展,这类情况就须临床紧急缓解症状同时进行检查和治疗。进行神经系统体检,脑CT或MRI检查,或其他特殊检查,以确定临床症状发生的原因,尽快采用内科或(和)外科手段纠正主要病因。
表4-39-3 脑转移颅内压增高的紧急治疗措施

1.一般措施皮质类固醇是首选药物,如地塞米松和甲基泼尼松龙,大剂量静脉注射,以减少肿瘤周围的水肿,改善一般状况与癫痫样发作频率,地塞米松通常开始剂量为15 mg/d,或更大剂量(60 mg)。对有溃疡病史,出血性或代谢性疾病的患者,应用皮质类固醇药应慎重。同时,严格限制液体输入量,只要存在颅内压增高的可能,就不能像其他急救给予常规静脉滴注。脱水疗法是必需的,轻度颅内压增高应用类固醇和限制液体即足以解除;而逆转急性代偿功能障碍则必须使用强脱水剂,如甘露醇和尿素,也可应用呋塞米,非中枢神经抑制药,抗惊厥药(如苯妥英钠)。这样早期治疗以便保证有充分时间进行其他临床检查,为进一步外科治疗做好准备。甘露醇,常用20%溶液,按1~2 g/(kg·次)静脉注射或快速滴注15~30 min,根据病情需要可每6、8或12 h给药1次,尿素0.5~1.0/(kg·d)静脉滴注。这类药物15~30 min内开始出现作用,2 h左右作用最强,但于4~6 h后,不只是效力减低,而且颅内压增高会出现“反跳”现象。这是由于药物能缓慢通过血脑屏障,当停止输入一段时间,血浆渗透压就可能暂时低于脑组织,于是水分子将逆转从血浆流向脑内,使其含水量再度增加,颅内压回升。因为渗透压活性物质通过血脑屏障速度不同,故各种药物的持续作用和发生“反跳”的时间则有差异。另外,脑组织可通过渗压适应机制来适应血浆的高渗压,而使药物效果下降或甚至消失,因此不宜长期使用。
2.化疗可选用脂溶性、小分子药物,以使其能通过血脑屏障。最有效的化疗药物是亚硝脲类(BCNU,CCNU,Me-CCNU,ACNU),甲基苄肼,鬼臼噻吩苷(VM26,威猛)等,可根据具体情况单用或联合应用。由于能通过血脑屏障的药物较少,故脑转移相对增加,恶性肿瘤颅内转移可达5%~30%,占所有颅内肿瘤的5%~35%。原发癌部位明确的患者中,肺癌最多,占50%以上。全身化疗则应根据原肿瘤的类型和性质而定。一般认为,化疗是综合治疗中的一个重要组成;可采用MTX 10~15 mg或Ara-c 50 mg+地塞米松5 mg椎管内注射,每周1次。采用此法治疗SCLC转移,有暂时缓解作用。
五、预后
颅内肿瘤的最后结局常取决于肿瘤的性质、发生部位及治疗是否及时。脑转移瘤常为患者病程的终末阶段,患者的预后,不但取决于脑转移的治疗,也与患者的原发病灶及其全身播散性病变的治疗密切相关。随着综合治疗的开展,颅内压增高者的生存期和生活质量有一定提高。
(齐洁琳)
