结膜松弛症其他相关研究
目前国际上对结膜松弛症的发病机制暂无定论,除了炎性反应外,其他对结膜松弛症发病因素的研究还包括以下方面。
一、 年龄
大部分的文献研究报道认为结膜松弛症是一种年龄相关的老年性退行性病变,年龄是结膜松弛症发病最重要的影响因素。
二、 下睑缘张力升高
Watanabe等发现88.6%的结膜松弛症患者伴有结膜下淋巴管扩张,认为下睑缘与球结膜之间出现年龄相关的不协调性机械张力改变,眼表淋巴管长期受压,阻碍淋巴液回流,导致淋巴管扩张,是结膜松弛症发病的重要因素。张兴儒等用免疫组织化学方法检测到结膜松弛症分级越高,球结膜淋巴管扩张数越多,推测结膜松弛症的发病或与下睑缘张力升高相关。
三、 光化学损伤
结膜松弛症的病理具有与翼状胬肉、睑裂斑及皮肤光老化相似的典型光化学损伤引起的特征性弹性纤维降解、胶原纤维变性的病理表现;同时结膜松弛症体外培养的结膜成纤维细胞MMP-1、MMP-3、MMP-9的表达量增加,而MMP-2的表达量与正常对照组相似,这与UVB引起皮肤光化学损伤的表现相似。
四、 氧化应激
有研究发现,结膜松弛症泪液中氧化应激相关的蛋白明显升高。Ward等检测到结膜松弛症结膜上皮细胞和基质成纤维细胞中HEL和抗8-羟基脱氧鸟苷(8-OHdG,DNA氧化应激损伤的标记物)呈阳性的细胞数较正常结膜组织明显增多;泪液中脂质过氧化标记物己酰赖氨酸(HEL)的含量明显较正常组增加。另外Acera等检测结膜松弛症患者泪液中蛋白质组学的改变,发现过氧化物氧化还原酶-5(Peroxiredoxin-5)含量显著增加,过氧化物氧化还原酶-5主要在氧化应激反应中发挥抗炎作用。
五、 免疫反应
De Almeida等研究了临床上已确诊患有自身免疫性甲状腺疾病的32位患者中结膜松弛症的患病率,结果显示88%的自身免疫性甲状腺疾病患者伴有结膜松弛症,明显高于正常对照组(25位无甲状腺及其他眼表疾病者)的52%。还有学者报道结膜松弛症的发病可能与性别(女多于男)、结膜及Tenon囊的弹性、眼轴长度等眼球尺寸相关的参数、长期佩戴角膜接触镜等因素相关。
六、 胶原蛋白
胶原蛋白(也称为胶原)呈纤维状,是哺乳动物体内含量最丰富的蛋白质,主要存在于结缔组织中,能与各种细胞结合构成功能不同的组织,例如皮肤、软骨、肌腱和骨骼。在眼科方面,也有许多与胶原变化有关的疾病,如圆锥角膜、结膜松弛症、近视等。这些疾病或与胶原的种类,或与其结构变化分不开,已经有一些相关的基础和临床研究证实。作为生物体内的一种纤维蛋白,胶原占人体或其他动物体内总蛋白含量的25%~33%,其种类很多,大约20余种,分布广泛。由于其特殊的生物学特性,眼科与其相关的疾病也很复杂。
胶原的结构复杂,单体是原胶原,每个原胶原分子由三条α肽链组成,α肽链自身为α螺旋结构,三条α肽链则以平行、右手螺旋形式缠绕成“草绳状”三股螺旋结构,电镜下测得直径为15A,长约280A,呈棒状结构,分子量近3 000 000。各种胶原蛋白分子是由三条同样或异型复合体α链组成,且每种胶原蛋白的三股螺旋分子重量有很大的不同。胶原蛋白一般为白色、透明、无分支的原纤维,具有四级结构。胶原种类较多,目前发现的有20余种。常见的有Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型、Ⅴ型等,是机体内蛋白质体系的一个大家族。收缩温度、盐析与盐溶、酸和碱水解、酶解等理化性质是胶原特殊用途的基础。
低免疫原性的生物材料在医学领域中有重要的临床价值。既往曾认为胶原不具有抗原性,但研究发现胶原具有低免疫原性,不含端肽时免疫原性尤其低。胶原有三种类型的抗原分子,第一类是胶原肽链非螺旋的端肽,第二类是胶原的三股螺旋的构象,第三类是α链螺旋区的氨基酸顺序。其中,第二类抗原分子仅存在于天然胶原蛋白分子中,第三类只出现在变性胶原中,而第一类则在天然与变性的胶原中都存在。
细胞外基质(extracellular matrix, ECM)是基质结构中的组成成分,起一定的结构作用;同时作为一种完整的蛋白质分子在细胞中合成后再分泌到细胞外。根据这个标准,ECM大体可分为胶原蛋白、蛋白多糖、糖蛋白3大类。胶原蛋白是ECM中最丰富的结构成分,赋予ECM抗牵拉张力。它特有的三螺旋结构及其交联形成的纤维或网络对细胞起到锚定或支持作用,使其不论是作为新组织的骨架被吸收还是被宿主同化,都表现出良好的生物相容性。
作为一种蛋白质,胶原蛋白是可以被蛋白酶水解的,但只有在胶原酶的水解作用下才可以让肽链断开。可降解性提高了其利用率。在止血过程中,血小板聚集黏附的过程与胶原蛋白有密切关系。胶原蛋白与凝血因子相互作用,激活血小板止血功能,增强血小板聚集,止血作用显著。胶原蛋白既是ECM的主要结构成分,也是细胞生长的依附和支架物,能诱导上皮细胞等增殖、分化和移行。
1. 胶原蛋白与角膜病的研究·角膜是位于眼球前部中央、呈向前凸的透明组织结构,约占纤维膜的1/6,具有无血管、胶原纤维排列规则、神经末梢无髓鞘结构等特点。角膜的透明性会影响物体在视网膜上的成像,而角膜透明性主要取决于基质层中胶原纤维的排列及其多糖共轭物的有序排列,它的维持依赖于有规律的ECM转换。胶原纤维是角膜基质中最丰富的结构大分子,占角膜干重的71%。纤维蛋白与基质中特异性糖蛋白相互作用产生正常透明的基质,合成胶原纤维类型的改变及翻译后水平的差错均可导致角膜疾患。
2. 胶原蛋白与圆锥角膜·圆锥角膜(keratoconus, KC)是以角膜扩张、中央变薄向前突出呈圆锥形为特征的一种眼病。常造成高度不规则近视散光,晚期会出现急性角膜水肿,形成瘢痕,视力显著下降。多于青春期发病,发展缓慢。角膜扩张前频繁变薄。除此之外,也有报道KC总层数改变以及胶原纤维分布的不均匀主要发生在KC中央。尽管该病的发病机制一直未阐明,但它与胶原蛋白的异常有密切的关系。不同结构特点的胶原蛋白分布在角膜各层,行使着不同的功能,正常角膜基质的胶原蛋白成分也存在于KC的正常部位。KC的主要病理改变为角膜基质变薄、角膜前凸,这可能与胶原蛋白数量减少、结构变化造成的异常分布排列有关。胶原蛋白数量的减少或异常排列导致角膜的机械抵抗力降低,因而角膜前凸变薄。角膜基质的稳定性可能部分取决于不同类型胶原蛋白表达的比例。COLⅠ对于建立和维持角膜支架有重要作用,它的减少会导致角膜的稳定性降低。有学者检测到在KC基质瘢痕区可见COLⅡ、COLⅢ呈斑块状不规则形的强阳性表达,分析它们在瘢痕区的增多可能与它们增加调节结缔组织中胶原蛋白束的组成作用有关。COLⅣ分布在角膜的前弹力层及后弹力层,主要由上皮来源的细胞合成表达或某些间质细胞合成,构成基膜的网状支架,调节着细胞的增殖与分化,而在细胞周围的COLⅣ可以保持细胞形态学稳定性。对角膜的透明性起重要作用的COLⅥ对于建立和维持合适的胶原蛋白原纤维间隙有重要作用,COLⅥ的减少会导致纤维间隙的稳定性降低。不同类型胶原蛋白在组织中的特异性分布及不同胶原蛋白类型的比例可能影响胶原蛋白的聚集,而这些主要胶原蛋白成分的改变可能会使角膜基质变得不稳定。
眼科专家们一直在探索对KC治疗,McKay等实验研究发现用槲皮素可以改变KC组COLⅢ的表达,在低浓度槲皮素时增加COLⅢ的表达,而高浓度时则相反。Shetty等发现在KC中胶原蛋白基因的表达下降与疾病的严重程度相关。另外,他们的研究数据还显示,在KC的进展中随着赖氨酰氧化酶(LOX)转录水平的下降,胶原蛋白表达也衰减。
3. 胶原蛋白与角膜交联术·角膜交联术(corneal collagen cross-linking, CXL)是21世纪初应用于临床的最新的角膜成形术,由Wollensak等报道了人角膜核黄素/紫外线系统的临床疗效和生物相容性,开辟了临床试验之路。CXL以核黄素作为光敏剂,应用370 nm紫外线对角膜进行局部照射,刺激胶原蛋白交联,增加角膜硬度。应用该技术,对于进展性圆锥角膜、难治性角膜溃疡、术后角膜扩张病等角膜病有了新突破。(https://www.daowen.com)
CXL不仅是可以增加角膜厚度的创伤小的方法,而且是可以增加角膜组织生物力学稳定性和防止角膜水肿进展的手段。另外,也有相关证明其在阻止圆锥角膜进展中的有效性。就目前角膜交联术来说,角膜厚度低于400 μm是发生并发症的最危险因素。从安全角度考虑,为了阻止紫外线进入基质深层、角膜内皮层和晶状体内,在角膜上皮细胞移植后要求角膜基质厚度不得低于400 μm,但大多数圆锥角膜和准分子激光术后角膜基质厚度低于400 μm,所以Hafezi等使用一种低渗性核黄素的方法来增加角膜基质。但是,在一个薄的进展性圆锥角膜病例中使用这种方法却失败了。Gu等为了进一步评价这种方法,观察了用低渗性核黄素治疗的薄角膜患者的角膜早期变化,他们在CXL术前增加角膜基质厚度后,在术后3个月却发现角膜内皮细胞密度有显著下降,可能原因是紫外线光聚焦不正确引起的,其他无不良内皮细胞反应和内皮细胞相关炎症。但在一个角膜上皮移除后的角膜厚度为371 μm的患者使用该种方法3个月后,角膜厚度增加到412 μm,他们猜测可能的原因是胶原蛋白直径的增加。由他们的结论得出,低渗性核黄素的CXL是一种有前途的治疗方法。
临床亦有CXL治疗失败的例子,Ucakhan等用CXL治疗两个Fuchs角膜内皮营养不良的患者却效果欠佳,与其他人用后的疗效有差别,他们认为可能与患者和手术的差异性有关。使用CXL需要考虑几个问题,有文献报道治疗持续的时间不应太长、角膜的透明度应保持不变、交联的作用范围仅限于角膜。针对这些问题,治疗参数的选择如单线态氧、核黄素、紫外线光源等都需要慎重。已有核黄素/紫外线的治疗对圆锥角膜和角膜内皮细胞毒性的报道,故要设定核黄素/紫外线的细胞毒性阈值。CXL的并发症包括术后感染或溃疡、角膜混浊、内皮损伤等。
4. 胶原蛋白与高度近视·人类巩膜的主要成分是胶原蛋白,大部分是Ⅰ型胶原蛋白,胶原蛋白数量及空间结构的改变会引起巩膜生物力学的变化,且巩膜胶原蛋白的各向异性导致不同位置的巩膜材料性能及生物力学特性都不同,而巩膜生物力学在近视的发生发展中又起着重要的作用。很多研究认为近视的发生是巩膜ECM重建的结果,以眼轴过长、巩膜变薄、胶原蛋白紊乱为特征。ECM在结缔组织重建和生化改变中发挥重要作用,而胶原和与胶原结合的整合素受体家族是ECM最重要的组成部分。有学者发现胶原蛋白会随着基质金属蛋白酶(matrix metalloproteinase, MMP)活性的增高而被降解。此外,巩膜较大直径的胶原蛋白和较小直径的胶原蛋白的数量比例变化也导致近视眼巩膜生物力学的改变。可见,胶原蛋白的结构变化与近视的发生关系密切。
Wollensak等认为,由于各自的生物力学的改变,圆锥角膜和近视的角膜、巩膜可能有相同的特征,可以用相似的治疗方法即使用核黄素/紫外线照射后增加它们的硬度。Zhao等也认为可以通过UVA核黄素交联增加巩膜硬度阻止近视的进展,还研究了对光的扩散过程和饱和的判断,并介绍了在交联治疗中核黄素的影响、直接紫外损伤、光化学损伤及预防副作用的影响。
5. 胶原蛋白与晶状体疾病·国外Danysh等发现COLⅣ和层粘连蛋白是晶状体囊的主要成分。Cammas等实验发现,整合素 (integrin-linked kinase, ILK)在ECM组成、纤维迁移和细胞存活中的作用。另外,ILK缺失后COLⅣ和层粘连蛋白表达但不连续和扩散,这表示是一个杂乱无章的基底膜。研究结果还显示,ILK是粘连蛋白基质的沉积和纤维形成所必需的。这说明胶原蛋白的改变与ILK的关系密切,晶状体混浊与胶原蛋白变化有关。
6. 胶原蛋白与玻璃体疾病·玻璃体是眼球内最大的结构,占其80%的容积。玻璃体主要分子成分是胶原蛋白和透明质酸,其胶原蛋白中80%是COLⅡ,COLⅣ交联于胶原蛋白纤维的表面,COLⅤ/Ⅺ组成玻璃体胶原蛋白的核心部分。COLⅡ是一种可溶性前体,在细胞内合成,一端是氨基酸肽,另一端是羧基前肽。在特殊蛋白酶的作用下,前体胶原蛋白两端的肽端分裂合成为胶原蛋白多肽。由于在人类体中,COLⅡ主要存在于玻璃体和关节内,故在Sticker综合征会出现眼部和关节的Ⅱ型胶原蛋白分子的转变。通过测量COLⅡC-肽和透明质酸水平在黄斑裂孔玻璃体切除术后的玻璃体和玻璃体液评估玻璃体代谢,得出患有黄斑裂孔的患者在玻璃体切除术前后COLⅡ可持续分泌到玻璃体腔。Itakura等首次证明玻璃体切除前后COLⅡC-肽以相似的水平分泌到玻璃体腔,他们推测玻璃体COLⅡC-肽水平可能反映眼Ⅱ型前胶原蛋白新的合成。
7. 胶原蛋白与结膜松弛症·1998年Meller D等提出CCh的病理过程可能是由胶原纤维的融解、弹力纤维的减少导致的假说。张兴儒等通过对CCh的组织病理学观察发现在CCh固有层中弹力纤维染色显示弹力纤维明显减少,几乎消失。李轶捷等在实验中发现CCh球结膜固有层胶原蛋白原纤维稀疏、紊乱、松散,可见局部点状变性、部分断裂,并出现局灶性融解消失,在CCh筋膜层胶原原纤维严重缺失。张兴儒等报道CCh患者的结膜组织在透射电镜下亦见固有层胶原原纤维稀疏、松散,局部点状变性,成纤维细胞坏死,周边胶原原纤维断裂、扭曲,排列稀疏、松散,部分缺失。张兴儒等收集了17例CCh松弛结膜组织,通过HE染色和Verhoeff弹力纤维染色发现松弛结膜组织固有层中弹力纤维明显减少,又通过Masson三色染色和Mallory磷钨酸苏木素染色显示部分患者出现固有层胶原蛋白变性。所以,CCh的形成与弹力纤维变性和胶原蛋白的融解交替出现有关。Watanabe等从44例结膜松弛症患者的一部分眼睛结膜中发现了有微观淋巴和弹性纤维;Elastica van Gieson (EVG)染色显示了稀疏的胶原蛋白组合。另有3张100 μm高倍镜显示的EVG染色标本,一张是代表性的表达冗余的结膜松弛,显示弹性纤维分散和稀疏组合的胶原蛋白;一张是一位32岁女性的正常结膜,显示有少量弹性纤维分散和大量胶原蛋白;一张是一位13岁男孩的正常结膜,显示没有弹性纤维分散,有大量排列规则的胶原蛋白。可见,胶原蛋白、弹性纤维的数量和质量的改变与年龄相关的结膜松弛症的发生有一定的关系。
七、 热休克蛋白
结膜松弛症患者松弛结膜组织病理学研究显示结膜松弛症结膜组织发生弹力纤维变性。弹性组织变性是睑裂斑、翼状胬肉等的组织病理学特征,是以紫外线为主的光线引起的光化学损害的标志。研究还表明,结膜松弛症还和眼表面的炎症有关。无论是紫外线等光线还是炎症,或两者共同作用或联合其他因素,都可能会作为应激原诱导结膜细胞产生应激反应。热休克蛋白(heat shock proteins, HSPs)是应激原刺激细胞发生热休克反应(heat-shock response, HSR)后一组特殊基因被激活表达所产生的一组蛋白质。热休克蛋白的产生是细胞的一种自身保护防御机制。热休克蛋白主要是帮助新生蛋白质折叠、移位、维持和受损蛋白质的修复、移除和降解,并可能参与应激后的免疫反应。
刘晔翔等收集结膜松弛症、翼状胬肉、正常人球结膜组织,通过RT-PCR的方法分别观察HSP27、HSP40、HSP70表达情况。结果发现HSP27的平均CT值结膜松弛症组为8.294±0.386,翼状胬肉组为6.538±0.456,正常对照组为4.745±0.562。和对照组相比,结膜松弛症组和翼状胬肉组的表达上调,差别均有统计学意义(P<0.05),而HSP40和HSP70的表达,结膜松弛症组及翼状胬肉组和正常对照组相比均无明显增加(P>0.05)(表5-1,图5-14~图5-16)。
研究表明,结膜松弛症患者的结膜发生弹力纤维变性,弹性纤维减少。由于类似的弹力纤维变性可以发生在睑裂斑及翼状胬肉中,而睑裂斑常和结膜松弛症相伴出现。弹力纤维变性是光化学损伤的标志。由此人们认为,结膜松弛症和光损伤尤其是和紫外线损伤有关。然而光损伤不应是结膜松弛症发生的唯一机制。Erdogan等的研究发现,结膜松弛症患者的泪液中白细胞介素-6(IL-6)和白细胞介素-8 (IL-8)的表达增加;Meller D等的研究发现白细胞介素-1β(IL-1β)和 肿瘤坏死因子α(TNF-α)与结膜松弛症的发生有关。这些研究提示,结膜的炎症可能和结膜松弛症的发生有关。结膜松弛症患者所表现的松弛的结膜组织过多的临床特征提示细胞外基质的降解酶可能参与结膜松弛症的致病。随着分子生物学和细胞生物学等学科的发展,使人们进一步认识到,基质金属蛋白酶(matrix metalloproteinases, MMPs)家族是调控细胞外基质的重要蛋白酶,这些酶可以由包括成纤维细胞在内的多种细胞合成和分泌。Li D等通过对培养的结膜松弛症成纤维细胞的研究发现,结膜松弛症成纤维细胞的MMP-1和MMP-3表达增加。MMP-1是一种胶原酶,可以降解Ⅰ、Ⅱ、Ⅲ型等胶原,而MMP-3是一种基质融解酶,其可以降解Ⅲ、Ⅳ、Ⅴ型等胶原。MMP-1和MMP-3的共同作用放大其蛋白降解作用,使胶原纤维和弹力纤维发生降解。结膜成纤维细胞MMPS表达发生的改变可能参与了结膜松弛症的发生和发展。结膜松弛症的可能致病因素如光化学损伤和结膜的炎症是如何激活结膜成纤维细胞的细胞信号通路,使其增加表达相关的金属基质蛋白酶,使结膜弹力纤维变性,从而形成结膜松弛,目前还没有相关的研究报道。无论是光化学损伤还是结膜炎症,对于结膜细胞来说,都是一个应激反应的诱发因素。Berra A等的研究发现,角膜结膜炎时,炎性介质的释放,结膜细胞表达HSP27、HSP70和HSP90增加。热休克蛋白激活ERK和JNK信号通路一方面使MMP-1和MMP-3的表达增加,同时通过炎性因子的释放而使炎性因子释放增多,从而加强细胞的炎症。刘平等的研究发现,培养的成纤维细胞热休克后MMP-1表达增加。因应激反应产生的热休克蛋白通过抑制细胞凋亡而对细胞起到保护作用,同时可能会影响细胞原有的功能。对于结膜松弛症而言,在结膜细胞因光化学损伤、感染等诱发因素而发生应激反应后,因金属基质蛋白酶的表达增加而使其纤维化过程增强。瘢痕性类天疱疮(ocular cicatricial pemphigoid, OCP)患者结膜HSP27表达增加,表明此类患者热休克蛋白表达增加的同时,其结膜呈现纤维化改变。无论是正常结膜组和翼状胬肉组及结膜松弛症组,还是翼状胬肉组和结膜松弛症组,HSP的表达均有统计学差异(表5-1,图5-14~图5-16),亦说明可能是结膜细胞在光化学损伤、感染等诱导下发生应激反应,HSP27表达增加,一方面是对结膜细胞的一种保护机制,同时使结膜发生了纤维性改变。虽然目前还不能明确这种纤维化改变的具体机制是什么,是否如HSP在OCP中所扮演的角色一样,因其参与免疫应答的抗原递呈、免疫识别而诱导细胞免疫,但是至少可以肯定,HSP27在翼状胬肉和结膜松弛症的发生和发展中起到了一定的作用。人们已经知道,HSP70具有重要的生物学功能,其表现为在应激条件下维持细胞必需的蛋白质空间构象,保护细胞生命活动,以确保细胞生存,而且在未折叠新生多肽链、多蛋白复合物的组装和跨膜运输、转位、蛋白质降解,细胞内蛋白质合成后的加工过程,细胞骨架和核骨架稳定等基本功能方面发挥重要作用。HSP40家族蛋白都含有一个氨基酸序列高度保守的J结构域,J结构域是HSP40和HSP70相互作用的位点,HSP40调节HSP70的ATP酶活性,使得HSP70完成蛋白折叠功能,因此HSP40主要是辅助HSP70的作用。作者没有观察到翼状胬肉及结膜松弛症和正常结膜组织在表达HS740和HSP70上存在显著性差异,提示HSP40和HSP70在结膜细胞处于应激状态时的表达主要是防止细胞的应激性损伤,而非主要通过加强其免疫应答等反应而使结膜纤维化程度增高。仅就结膜细胞应激对翼状胬肉和结膜松弛症的作用而言,抑或可认为,是HSP27和HSP70间的失平衡所致。当然,翼状胬肉和结膜松弛症的发生和发展,其致病因素和作用机制十分复杂,远非仅仅细胞应激及HSP27和HSP70的失衡能够完全解释。而且这种失衡是如何导致疾病的产生和发展,还需要进一步的研究,如在应激过程中,结膜呈纤维化改变是否和结膜的免疫反应有关,免疫反应是否加强,如果增强,是以体液免疫为主还是以细胞免疫为主以及免疫反应是如何导致结膜纤维化的发生等,都是以后进一步研究的方向。
表5-1 RT-PCR HSP基因的相对表达量
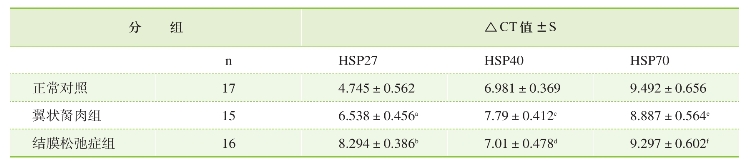
aP=0.0066, Control vs Pterygium; bP=0.0022, Control vs Conjunctivalasis; cP=0.26, Control vs Pterygium; dP=0.42, Control vs Conjunctivalasis; eP=0.39, Control vs Pterygium; fP=0.58, Control vs Conjunctivalasis.
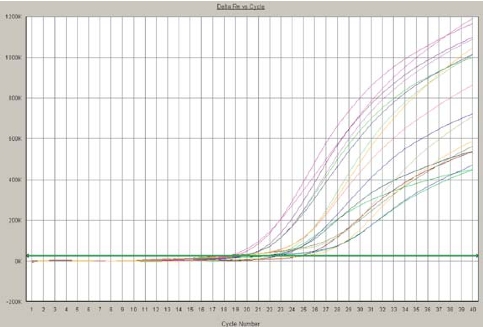
图5-14 正常结膜组织RT-PCR荧光强度曲线图
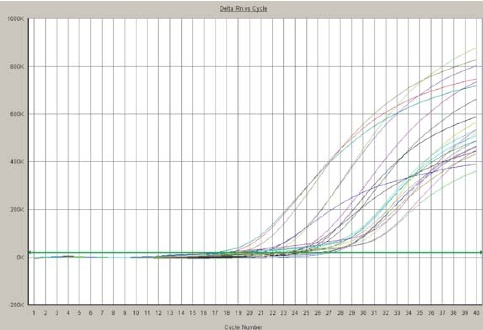
图5-15 翼状胬肉结膜组织RT-PCR荧光强度曲线图
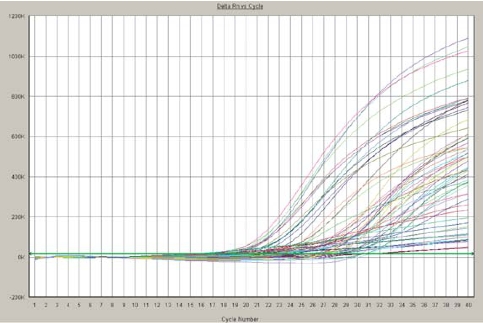
图5-16 结膜松弛症结膜组织RT-PCR荧光强度曲线图
