结膜松弛症手术治疗
一、 结膜松弛症手术适应证
结膜松弛症引起的干涩、异物感、泪溢、视物模糊、视疲劳、疼痛等症状明显。裂隙灯显微镜检查球结膜过度松弛成皱褶堆积在下睑缘、内眦部、外眦部之间,影响泪河,堵塞泪小点。结膜松弛症分级≥Ⅱ级。经规范药物等保守方法治疗3个月无明显效果。有下例4种情况之一者可以考虑手术。
1. 结膜松弛明显堵塞泪小点,引起泪溢
(1) 球结膜松弛或(和)半月皱襞松弛堵塞泪小点。
(2) 泪小点大小、位置无异常,冲洗泪道通畅。
(3) 用氯霉素眼液(有味觉的眼液,受试者坐位,头略后仰)滴眼后10 min内尝味试验阴性。通过眼位或下睑缘位置改变解除结膜松弛对泪小点的堵塞后,尝味试验阳性。
2. 结膜松弛明显堆积在下睑缘上,患者症状明显
(1) 结膜松弛明显堆积在下睑缘上,结膜松弛症分级≥Ⅱ级(图8-1,图8-2)。
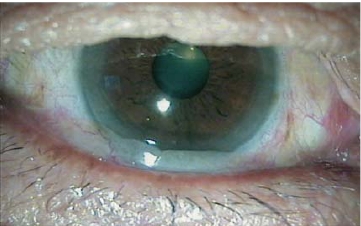
图8-1 松弛球结膜堆积在眼球与下睑缘之间
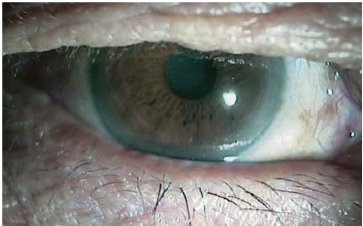
图8-2 右眼结膜松弛症新月形切除手术后8周,症状消失,松弛结膜消除,泪河恢复,BUT改善
(2) 患者主诉干涩、异物感、泪溢、视物模糊、视疲劳、疼痛等症状明显。
(3) 评估结膜松弛症手术能够改善患者部分症状,告知患者同意。
(4) 泪道系统阻塞的患者要告知手术后泪溢不能改善,获得患者同意。
3. 结膜松弛症引起角膜溃疡、结膜下出血、眼睑不能闭合
(1) 结膜松弛症分级≥Ⅲ级。
(2) 结膜松弛症引起角膜溃疡、结膜下出血。
(3) 结膜松弛症引起眼睑裂不能完全闭合者。
4. 下睑缘张力增高引起结膜松弛症不断加重且症状明显
(1) 下睑缘张力增高引起下睑缘内倾或内翻者。
(2) 结膜松弛症分级≥Ⅱ级。
(3) 患者主诉干涩、异物感、泪溢、视物模糊、视疲劳、疼痛等症状明显者。
二、 手术方法
(一) 结膜新月形切除术(最常用)
1. 手术适应证
(1) 结膜松弛症引起的干涩、异物感、泪溢、视物模糊、视疲劳、疼痛等症状明显。
(2) 裂隙灯显微镜检查球结膜过度松弛成皱褶堆积在下睑缘、内眦部、外眦部之间,影响泪河,堵塞泪小点。
(3) 结膜松弛症分级≥Ⅱ级。
(4) 经规范药物等保守方法治疗3个月无明显效果。
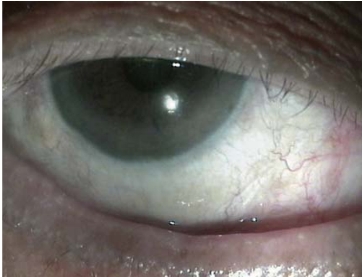
以上4点满足其中1点都可以作为手术适应证行结膜新月切除治疗(图8-3,图8-4)。
图8-3 松弛结膜堆积在眼球与下睑缘之间(Ⅲ+级)
2. 手术方法·用眼科表面麻醉剂在结膜囊内表面麻醉后,常规清洁结膜囊,消毒眼睑及附近皮肤,开睑器开睑,用眼显微无齿镊夹提松弛结膜,估计切除范围。在距角膜缘后4~5 mm的球结膜下方,按角膜缘弧度半月形切除松弛的结膜(图8-5),10-0尼龙缝线连续缝合结膜,手术后7~10天拆线。术后滴抗生素眼液和含有细胞生长因子的滴眼液2周。
本手术方法更适用于中、重度的结膜松弛症患者(图8-6~图8-8)。
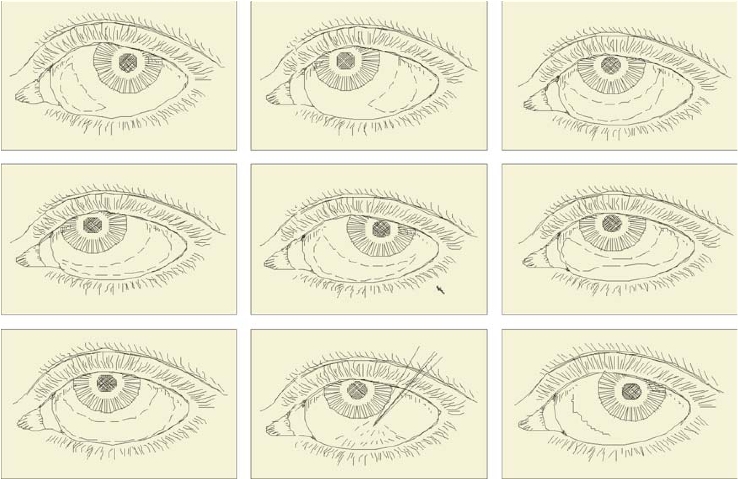
图8-5 结膜新月形切除术的手术示意图
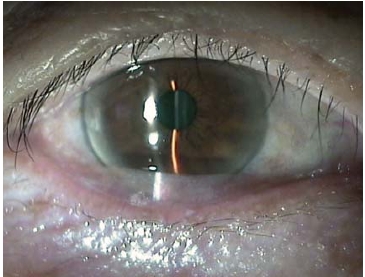
图8-6 松弛结膜堆积在眼球与下睑缘之间(Ⅲ+级)
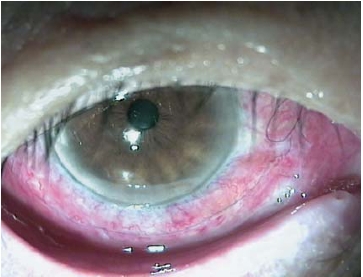
图8-7 结膜松弛新月形切除术后第2天(缝线在位)
3. 术后处理·结膜松弛症手术完成,结膜囊内涂抗生素眼膏,用纱布包眼1天,患者适当休息,手术后第2天打开手术眼,用抗生素眼液和含有细胞生长因子的滴眼液滴眼2周。结膜新月形切除术,要告知患者眼球不能向手术部位的反方向过度转动,防止牵拉结膜切口裂开。结膜缝线拆除一般要在手术7天以后,因结膜松弛症患者结膜组织变薄,愈合时间相对延长,可以在10天以后拆线。拆线时要间断拆除,防止拆线过程中过度牵拉引起结膜切口裂开。
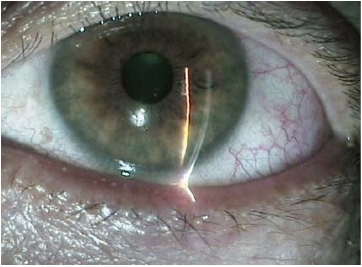
图8-8 结膜松弛新月形切除术后第10天,松弛结膜消除,泪河恢复正常
4. 手术并发症及处理
(1) 切口错误:手术前对切除部位观察设计不严谨,手术中开睑器开睑后松弛结膜位置发生改变,切除结膜随意,造成切口错误。发现松弛结膜切除部位错误要立即停止,重新设计切口部位,对切口结膜修补缝合。预防结膜切口错误的关键是手术前一定要在裂隙灯下仔细观察结膜松弛症类型、结膜松弛部位,针对不同情况,设计手术切口方案,并绘图标识带到手术室参考。
(2) 结膜撕裂:结膜松弛症患者球结膜菲薄,弹性差,筋膜萎缩,结膜、筋膜和巩膜之间结合力低,在结膜切除中牵拉结膜容易引起结膜撕裂,在缝合结膜切口中缝针也有可能撕裂结膜组织。在切除结膜组织时要轻柔,不要强行牵拉结膜,缝针间距要密。出现结膜撕裂时要及时缝线修补。
(3) 结膜切除过多:结膜松弛症患者球结膜移动度大,组织菲薄,开睑后松弛结膜位置容易变动,尤其是一侧切口以后,另一侧位置难以准确定位,如果伴有出血,结膜下血肿,很难把握准确切除,对医生的手术经验要求高。结膜切除过多,切口张力大,切口容易裂口,造成筋膜或巩膜的暴露,切口愈合延长,增加眼部感染机会,严重者会造成结膜穹窿变浅等并发症。
(4) 结膜松弛矫正不足:松弛结膜切除过少,容易造成结膜松弛症的复发。准确地切除松弛结膜需要手术前设计和术中准确把握。
(5) 角膜损伤:在切除松弛结膜时,眼球突然运动,手术器械和缝针有时会损伤角膜,多为角膜上皮损伤,一般损伤很轻。要根据损伤的程度做相应处理。手术中要加强无菌操作,手术后要预防感染,促进上皮愈合。
(6) 结膜、角膜感染:手术器械要严格消毒,手术中要注意无菌操作,术后应该保持手术眼清洁。每日滴用抗生素眼液,以预防结膜切口感染。一旦出现感染,立即进行细菌、真菌培养,并同时加强眼部抗生素的应用。根据培养结果及时更换敏感药物治疗。
5. 结膜新月切除的远期疗效肯定·有研究表明结膜新月切除术后6个月结膜松弛完全消除的达87.5%,随访2年的调查发现有效率达到80%以上,患者的症状及体征有明显改善。
6. 提高结膜松弛症新月形切除术手术质量的关键·术前一定要在裂隙灯下仔细观察结膜松弛症情况、松弛结膜部位,松弛量多少,设计手术切除方案,并绘图标识带到手术室参考。切除结膜过程中不要强行牵拉结膜,尤其是一侧球结膜切开以后,要不断复位球结膜到原位,校对切除的部位和量,动作要轻柔。建议先切开靠近角膜缘侧的球结膜切口,然后从靠近穹隆侧球结膜切口缘向角膜缘方向牵拉松弛结膜,估计切除的量及部位,就不会造成切除过多,造成结膜穹窿变浅等并发症。手术后要告知患者眼球不能向手术部位的反方向过度转动,防止牵拉结膜切口裂开。结膜缝线针距要密些,拆除缝线要晚一些,一般要在手术7天以后,因结膜松弛症患者结膜组织变薄,愈合时间相对延长,可以在10天以后拆线(图8-9)。拆线时要间断拆除,防止拆线过程中过度牵拉引起结膜切口裂开(图8-10和图8-11)。
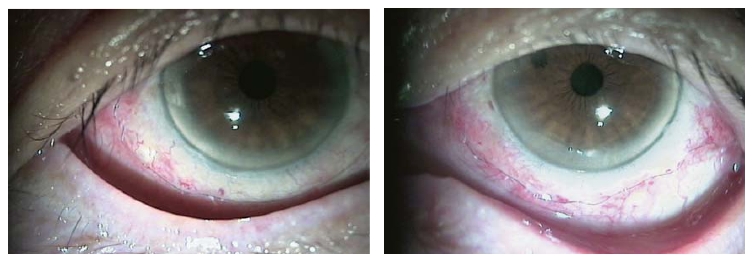
图8-9 结膜松弛症新月形切除术后10天
结膜松弛症新月形切除术后有复发的情况,但是比例很小,其复发的主要原因是松弛结膜切除过少或有其他发病因素没有解除。首先要分析复发的原因,查找有无干眼、睑板腺炎、结膜炎、下睑缘高张力等因素,然后对症治疗。结膜松弛症复发后如果达到手术适应证标准仍然可以慎重手术,但要查明术后复发的原因,手术时间一般选择在第一次手术后半年较合适,手术方式宜选用双极电凝或缝线固定术。
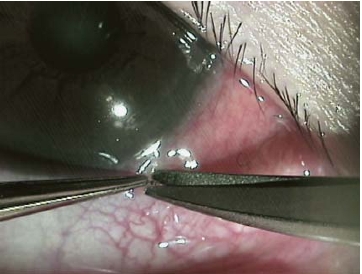
图8-10 拆除球结膜缝线
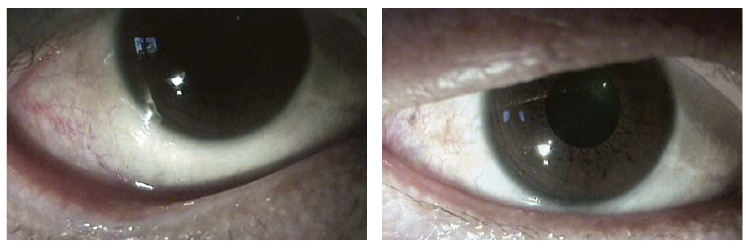
图8-11 结膜缝线拆除术后1周
(二) 双极电凝治疗术
1. 手术适应证
(1) 结膜松弛症引起的流泪、干涩、异物感等症状明显,经规范药物保守治疗3个月无明显效果。
(2) 裂隙灯检查球结膜过度松弛成皱褶堆积在眼球与下睑缘、内、外眦部之间,阻碍泪液流向(图8-12)。
(3) 泪河异常、残缺不完整(图8-13)。
(4) 观察角膜、泪腺及泪点正常,无泪点狭小、闭塞或缺如,冲洗泪道通畅,无引起鼻泪管开口处阻塞的鼻腔病变或异常者,睑缘无内、外翻及倒睫。
(5) 无影响眼泪液学的其他眼病及全身性疾病,也无眼部手术史。
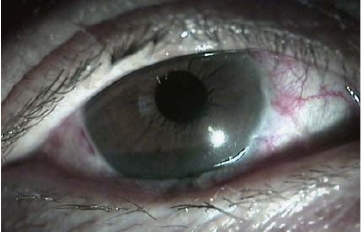
图8-12 松弛结膜堆积在眼球与下睑缘之间
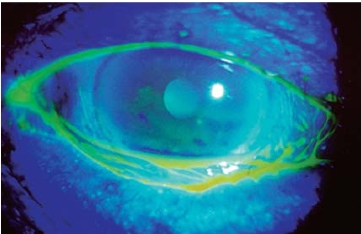
图8-13 松弛结膜阻碍泪液流向,泪河异常(荧光素滴眼,钴蓝光下)
2. 手术方法·用眼科表面麻醉剂在结膜囊内表面麻醉后,常规清洁结膜囊,消毒眼睑及附近皮肤,开睑器开睑,嘱患者平视,将松弛结膜皱褶向下穹窿部方向推下,使其松弛结膜皱褶位置距角膜缘超过4 mm以上。根据松弛结膜程度用眼显微无齿镊夹提松弛结膜估算电凝范围,使其球结膜平整,作为电凝标记处。电凝按角膜缘弧度在松弛结膜电凝标记处电凝8~12个点。每处电凝能量和时间需要根据松弛结膜程度、筋膜厚度及设备的性能来决定,一般电凝能量20%~40%,时间0.1~2 s。电凝使松弛结膜和其结膜下筋膜及周围球结膜明显收缩,电凝处结膜组织凝固、苍白、缺血,借电凝产生的瘢痕收缩使原松弛结膜皱褶消失。在电凝过程中开始可选用小能量,再根据情况逐渐加大能量,达到组织收缩、苍白即可,避免引起结膜组织过度烧灼,造成局部组织缺失。在电凝斑之间要保留部分正常的组织。根据结膜松弛程度可选择双排进行电凝治疗,对程度重、范围广的可适度增加电凝点。手术一般在表面麻醉下进行,手术眼没有固定,注意勿损伤角膜等眼表组织。电凝结束后用庆大霉素稀释液冲洗结膜囊。
此手术方法适用于轻、中度的结膜松弛症患者,不适宜下睑缘张力过高型结膜松弛症(图8-14~图8-17)。
3. 术后处理·电凝治疗后结膜囊涂抗生素眼膏用纱布包眼1天,患者适当休息,手术后第2天开放滴眼,用抗生素眼液和(或)含有细胞生长因子的滴眼液。电凝手术后患者可能会有刺激症状,疼痛异物感严重,手术后3~5天门诊复诊,对症处理,适当延长抗生素眼液使用时间。
4. 手术并发症及处理
(1) 结膜电凝烧伤过多:结膜松弛症患者结膜和筋膜都很薄,电凝能量过大、时间过长都会造成结膜组织烧伤过多,造成局部结膜组织缺损,甚至巩膜暴露等。在电凝过程中要根据结膜松弛的程度选择能量和时间,手术中注意观察电凝时结膜的变化,达到结膜收缩、局部苍白即可。开始可选用小能量,再根据情况逐渐加大能量,避免引起结膜组织过度烧灼,造成局部组织缺失。在电凝斑之间要保留部分正常的组织,便于结膜组织的修复。如果结膜电凝烧伤过多,要及时修复,可用缝线、结膜移植、羊膜等方法修补。
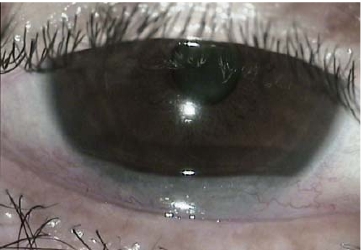
图8-14 松弛结膜堆积在眼球与下睑缘之间(Ⅱ+级)
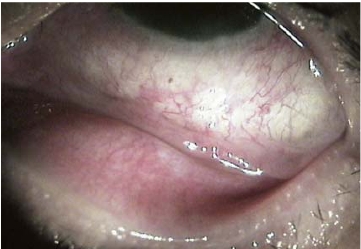
图8-15 拉开下睑,松弛结膜成皱襞于穹窿结膜部(Ⅱ+级)
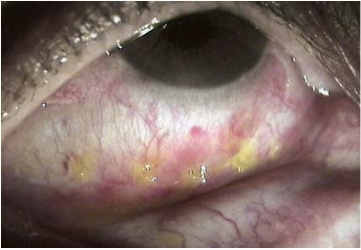
图8-16 结膜松弛症双极电凝术后7天(电凝斑荧光染色)
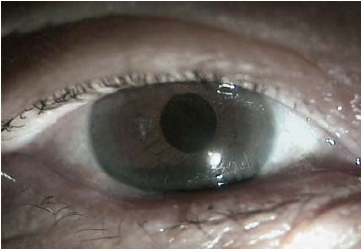
图8-17 结膜松弛症双极电凝术后2周,松弛结膜消除,泪河恢复正常
(2) 感染:结膜电凝处组织凝固、坏死,手术后容易感染,要用抗生素眼液预防感染。一旦出现感染,立即进行细菌、真菌培养,并同时加强眼部抗生素的应用。根据培养结果及时更换敏感药物治疗。
5. 手术疗效·双极电凝术将松弛结膜皱褶推向下穹隆部方向,通过双极电凝对松弛结膜的损伤和刺激引起局部炎症反应、瘢痕化,使松弛结膜及其结膜下筋膜收缩,并与筋膜和浅层巩膜粘连,拉紧下移松弛结膜于结膜穹隆部区域,解除了松弛结膜堆积在下睑缘上造成眼表损伤,患者的泪液流动、分布、排泄趋于正常,泪河形成良好,泪膜稳定性加强,患者的流泪、干涩、异物感等症状消失。
双极电凝治疗结膜松弛症术后1周内所有病例眼部刺激症状较手术前症状加重,电凝处球结膜组织局限性坏死、苍白水肿,局部隆起,周围球结膜明显充血。手术后2周眼部刺激症状逐渐减轻。术后4周有效率69.4%。大部分患者电凝处球结膜组织新生血管增生、瘢痕产生。术后12周有效率73.3%,术后24周93.3%,随着手术后时间延长,疗效逐渐明显,12周时疗效稳定。
(三) 结膜缝线固定术
1. 手术适应证
(1) 结膜松弛明显堵塞泪小点引起泪溢的患者:① 球结膜松弛和(或)半月皱襞松弛堵塞泪小点;② 泪小点大小、位置无异常,冲洗泪道通畅;③ 用氯霉素眼液(有味觉的眼液,受试者坐位,头略后仰)滴眼后10 min内,尝味试验阴性。通过眼位或下睑缘位置改变解除结膜松弛对泪小点的阻塞后,尝味试验阳性。
(2) 结膜松弛明显堆积在下睑缘上,患者症状明显:① 结膜松弛明显堆积在下睑缘上,结膜松弛症分级≥Ⅱ级。② 患者主诉干涩、异物感、泪溢、视物模糊、视疲劳、疼痛等症状明显。③ 评估结膜松弛症手术能够改善患者部分症状,告知患者同意。④ 泪道系统阻塞的患者要告知手术后泪溢不能改善,获得患者同意者。
2. 手术方法·用眼科表面麻醉剂在结膜囊内表面麻醉后(必要时可在松弛结膜下注射利多卡因0.1~0.2 ml,用显微斜视钩按推,使利多卡因弥散到缝线区域)。常规清洁结膜囊,消毒眼睑及附近皮肤。用开睑器开睑,嘱患者平视,将结膜松弛皱褶向下穹隆部抚平,用显微斜视钩自角膜缘向下穹窿部方向轻微推压使结膜与眼球贴紧,用6-0可吸收缝线在角膜缘后6~8 mm处将松弛结膜缝合固定在浅层巩膜壁上。手术目的是通过可吸收缝线在吸收过程中刺激使结膜和巩膜之间形成瘢痕粘连,以消除松弛结膜。根据结膜松弛的部位和范围,一般缝合6~8针。松弛结膜缝线固定在浅层巩膜时,缝针要锋利,进针时要防止过深穿透巩膜;也要防止过浅引起浅层巩膜裂开。结膜松弛症患者筋膜萎缩,结膜组织变薄,可透过球结膜看到巩膜表面,缝线进针要小心,避免损伤血管。缝线结一般要打3个结,防止缝线吸收过程中线结松开而过早脱落。在巩膜缝合过程中不要损伤内直肌、下直肌、外直肌,以免引起眼球运动障碍。本手术方法适用于轻、中度结膜松弛症患者(图8-18~图8-20)。
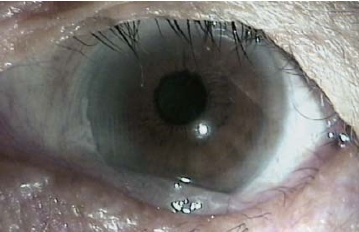
图8-18 松弛结膜堆积在眼球与下睑缘之间(Ⅱ级)
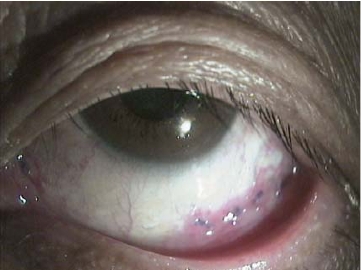
图8-19 结膜松弛症缝线固定术后7天
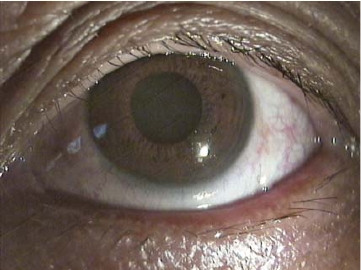
图8-20 结膜松弛症缝线固定术后2周,松弛结膜消除,泪河恢复正常
3. 术后处理·结膜松弛症缝线固定手术完成后,结膜囊内涂抗生素眼膏,用纱布包眼1天,患者适当休息,手术后第2天打开手术眼,用抗生素眼液和(或)含有细胞生长因子滴眼液1周。可吸收缝线一般可保持1~3个月,然后脱落或吸收,引起结膜和巩膜组织瘢痕粘连,达到手术目的。
4. 手术并发症及处理
(1) 缝针穿破眼球:进针时过深穿透巩膜,如果破口小,脉络膜没有脱出,可以不处理伤口,手术后要注意观察。如巩膜破口大,有脉络膜脱出者要缝合穿破口。进针以1/2巩膜厚度为宜,只要将结膜固定在浅层巩膜上即可。
(2) 缝针损伤下直肌:下直肌距角膜缘6.5 mm,在缝合6点位松弛结膜时要防止损伤下直肌,要在下直肌两旁缝针。
(3) 结膜下血肿:缝针时损伤巩膜血管,造成结膜下出血影响手术。尤其在下直肌旁缝针要防止损伤血管引起大出血。在缝针时要透过结膜察看巩膜表面血管,避免损伤。
(4) 感染:结膜和(或)巩膜感染通常发生在1周内,要注意观察缝线处结膜反应,要区分是缝线刺激反应还是结膜和(或)巩膜感染。可吸收缝线一般可保持1~3个月,然后吸收脱落,患者有刺激症状,结膜和浅层巩膜有充血水肿的反应。也要关注眼内感染的发生。防治的关键是手术器械要严格消毒,手术中要注意无菌操作,术后应该保持手术眼清洁。每日滴用抗生素眼液,以预防结膜切口感染。一旦出现感染,立即进行细菌、真菌培养,同时加强眼部抗生素的应用。根据培养结果及时更换敏感药物治疗。
(四) 下睑缘高张力减弱术
1. 手术适应证·下睑缘高张力减弱术的手术方法主要适用于由下睑缘张力过高所引发的结膜松弛症。
2. 手术方法·用眼科表面麻醉剂在结膜囊内表面麻醉后,下眼睑用2%利多卡因局部麻醉,置睑板垫保护眼球,在下睑缘睫毛后2 mm处平行睑缘切开皮肤,依下眼睑皮肤松弛程度切除多余皮肤,在睑缘中央处开始分离眼轮匝肌与睑板之间的间隙,剪除靠近睑缘处残留的眼轮匝肌组织,继续分离出宽5~7 mm、长10~15 mm的眼轮匝肌,中央剪除3~5 mm眼轮匝肌,将眼轮匝肌轻度向下睑板下缘移位,断端对位褥式缝合缩短眼轮匝肌,并固定一针于睑板下缘及眶隔组织上,以避免肌肉上窜而影响肌肉活动。缝合皮肤,检查睑缘微外翻即可。术后常规换药,7天后拆线。适用于主要由下睑缘张力过高所引起的结膜松弛症患者。该手术方式应慎重,防止下睑缘外翻等并发症的出现(图8-21和图8-22)。
3. 术后处理·结膜松弛症手术完成后,结膜囊内涂抗生素眼膏,用纱布包眼1天,患者适当休息,手术后第2天打开手术眼,保持下睑缘清洁,术后7天拆线。(https://www.daowen.com)
4. 手术并发症及处理
(1) 皮肤切口错误:老年人多存在皮肤松弛、弹性差,皮肤切口要在手术前设计好并标示。切除量应在局麻前让患者在坐位时用镊子夹起皮肤上提,判断切除皮肤的范围并画出标志。以免过多切除皮肤,造成术后睑外翻和泪小点外翻。
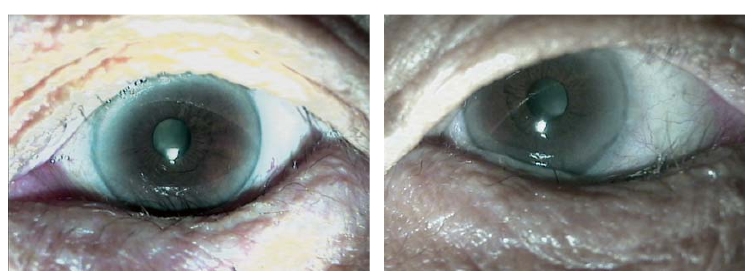
图8-21 下睑缘轻度内翻结膜松弛症(Ⅱ级)
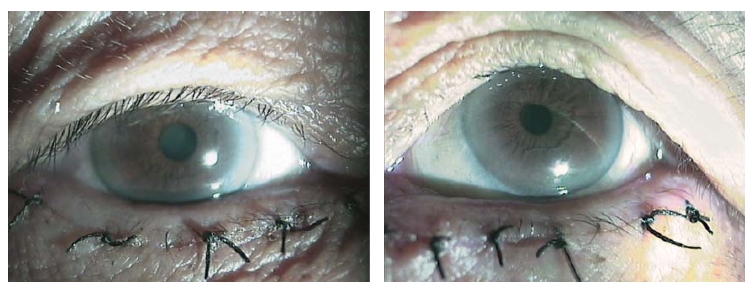
图8-22 下睑缘高张力减弱术后7天
(2) 分断眼轮匝肌:在分离眼轮匝肌时操作要准确、轻柔。眼轮匝肌缩短时,肌肉条带宽度不宜小于5 mm。如条带太窄,肌肉重叠缝合不易牢固,术后效果不肯定。眼轮匝肌缩短术,应该分离皮下组织的睑板前组织,以便眼轮匝肌条带充分游离,使肌肉重叠缩短的缝合更牢固,术后效果更佳。
(3) 眼睑外翻:下睑缘高张力减弱术常需要术中切除部分睑皮肤,以增强皮肤的张力。皮肤切除过多、眼轮匝肌缩短移位异常都会造成手术后下眼睑缘外翻。手术中注意观察下睑缘矫正情况,及时修正。手术后出现明显下睑缘外翻要及时矫正。
(4) 眼睑闭合不全:多因皮肤切除过多和(或)眼轮匝肌剪除过多造成。手术中切除皮肤要以宁少勿多为原则。出现严重眼睑闭合不全需行眼睑整形术。
(5) 矫正不足:下睑缘高张力减弱术的目的是减弱下睑缘张力,解除下睑缘对球结膜的推压力。手术中要观察使下睑缘轻度外翻,手术后达到下睑缘适度外倾。如果下睑缘高张力解除不足,结膜松弛症就不能治愈,结膜松弛症也容易复发。
(6) 感染:如果手术后皮肤切口疼痛或分泌物较多,缝线处有脓点,要即刻拆除缝线,清洁伤口,给予抗生素治疗。
(五) 半月皱襞切除术
1. 手术适应证·在临床上看到很多患者结膜松弛局限在泪阜部,有溢泪症状,泪道通畅,这类患者多是半月皱襞松弛影响泪湖、堵塞泪小点引起患者泪溢、干涩等症状,半月皱襞松弛也属于结膜松弛症范畴。
如果有下列情况:① 半月皱襞松弛使泪阜与半月皱襞间的凹陷变浅或消失,半月皱襞松弛堆积在下睑缘上遮盖下泪小点,松弛的半月皱襞向角膜方向伸展,超过了下泪小点的位置,半月皱襞将泪液阻挡在泪小点以外,使泪小点排泄泪液功能丧失,患者出现泪溢、干涩、异物感等症状。② 泪小点大小、位置无异常,冲洗泪道通畅。③ 用氯霉素眼液滴眼后10 min内,尝味试验阴性。通过眼位或下睑缘位置改变解除半月皱襞松弛对泪小点的阻塞后,尝味试验阳性。④ 评估半月皱襞松弛手术切除能够改善患者部分症状,告知患者同意。可以行半月皱襞松弛切除手术。
2. 手术方法·用0.5%爱尔卡因结膜囊内滴眼3次,每次间隔3 min。表面麻醉完成后,开睑器开睑,在半月皱襞的基底部注射0.5%利多卡因0.2 ml。切除松弛的半月皱襞,连续缝合结膜,用庆大霉素稀释液冲洗结膜囊,涂泰利必妥眼膏包扎。
3. 术后处理·结膜松弛症手术完成后,结膜囊内涂抗生素眼膏,用纱布包眼1天,患者适当休息,手术后第2天打开手术眼,术眼开始用含有bFGF的滴眼液和含有糖皮质激素的抗生素滴眼液滴眼2周。术后7~10天拆线。
(六) 结膜切除羊膜移植术
1. 手术适应证·适用于结膜松弛较重,松弛结膜切除过多的患者。
2. 手术方法·表面麻醉或在切除部位球结膜下注射2%利多卡因0.2 ml,根据结膜松弛的部位和类型按新月形方法切除,剪除适当大小的新鲜羊膜组织片,上皮面朝上覆盖于创面,用10-0尼龙缝线将羊膜与结膜缝合固定,术后3周拆线。
3. 术后处理·术后第一天术眼开始滴用含有糖皮质激素的抗生素眼液和含有bFGF或rhEGF的滴眼液1~2周。术后6个月有效率为60.0%。该手术后患者结膜反应持续时间较其他手术长,手术难度较高,需要羊膜材料。
4. 手术疗效·Kheirkhah等报道16例(25眼)术后随访l0个月,治愈44%,改善56%。张兴儒等报道术后随访时间≥24个月、资料完整的3眼泪河全部恢复正常,BUT>10 s者2眼(66.6%);眼表荧光素染色正常者2眼(66.6%);氯霉素尝味试验≤10 min者2眼(66.6%)。3眼中l眼有松弛结膜存在,为Ⅰ级。下睑缘位置正常。
(七) 角膜缘结膜梯形切除术
1. 手术方法·表面麻醉后,在下方角膜缘球结膜下注射2%利多卡因0.1~0.2 ml,按压助推球结膜与角膜缘、筋膜的分离。根据结膜松弛的部位,在下方角膜缘做60°球结膜环行切开,在切口两侧做垂直于角膜缘的放射状球结膜切口,将结膜瓣向角膜瞳孔缘方向牵拉。根据结膜松弛程度,拉平松弛结膜,梯形切除多余的球结膜(一般为3~6 mm),缝合结膜切口(图8-23)。
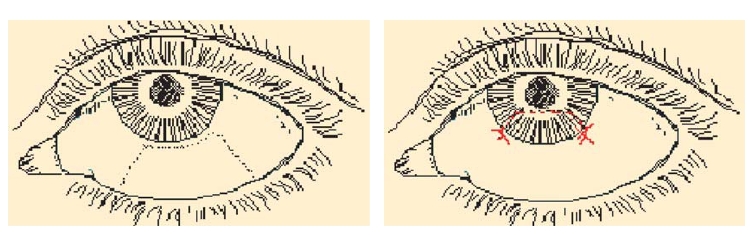
图8-23 角膜缘结膜梯形切除术
2. 术后处理·术后可用含有bFGF的滴眼液和抗生素滴眼液。
3. 手术注意事项·手术时要避免切除过多球结膜,以防结膜瘢痕形成、下穹窿缩窄及眼球运动障碍等并发症。同时注意角膜缘干细胞的保护,避免损伤角膜缘组织。对疑有角膜缘干细胞功能障碍眼病的患者,应慎用此方法。
4. 手术疗效·张兴儒等报道手术17例(22眼),术后6个月症状消除和改善达到76.3%,结膜松弛完全消除的达78.1%。术后随访时间≥24个月、资料完整的7眼中泪河全部恢复正常,BUT≥10 s者5眼(71.4%);眼表荧光素染色正常者5眼(71.4%);氯霉素尝味试验≤10 min者5眼(71.4%)。结膜梯形切除术:7眼中仍有2眼有松弛结膜存在,为Ⅰ级。7眼中有1眼下睑缘张力高。
(八) 结膜松弛定量定位切除术
1. 手术方法·用0.5%爱尔卡因在结膜囊内表面麻醉后,开睑器开睑,在眼表结膜囊中放置结膜松弛症定量定位切除仪(图8-24),中央圆孔与角膜相对应,调整结膜松弛症定量定位切除仪位置,使3、9点位对应外眦、泪阜(角膜缘3、9点位),按手术前在裂隙灯下设计的切除象限位置,术者从结膜松弛症定量定位切除仪切口线上的2个圆孔中用2个眼科显微镊轻柔拉出松弛结膜,一边拉出松弛结膜一边透过透明的定量定位切除仪观察,直到松弛结膜完全拉出,结膜表面平复,而又不牵拉结膜造成切除过多。将切口线中拉出的松弛结膜向角膜缘一侧定量定位切除仪面上展平,通过上面的刻度描述计算切除的松弛结膜位置和数量。用眼科显微剪剪除切口线上的松弛结膜,取出结膜松弛症定量定位切除仪,10-0尼龙缝线连续缝合结膜,结束后用庆大霉素稀释液冲洗结膜囊,涂泰利必妥眼膏,用纱布包眼。
张兴儒等研究设计、试使用结膜松弛症定量定位切除仪切除松弛结膜,做到了定量、定位,切除结膜时能防止过度切除结膜,造成上、下穹窿变浅的后遗症,影响眼球运动,影响伤口对合,又能防止切除过少。手术切口完整光滑,切口对位好,结膜贴覆平整,无牵拉皱褶,切口愈合快,手术后早期就能获得稳定效果。更适合结膜松弛症手术经验不足的医师开展(图8-24)。
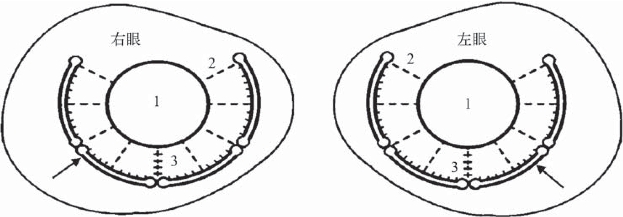
图8-24 结膜松弛定量定位切除仪示意图
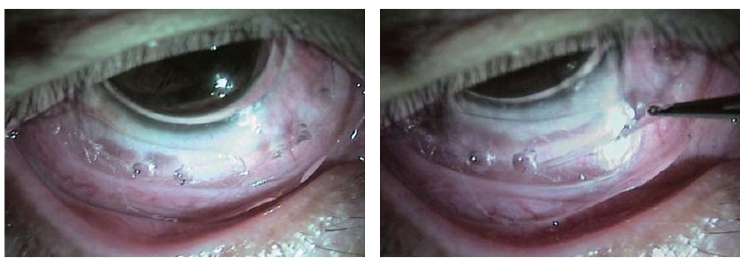
图8-25 结膜松弛定量定位切除仪术中所见
2. 术后处理·术后第一天术眼可用含有bFGF的滴眼液和抗生素滴眼液一周。术后7~10天拆线。拆除缝线后人工泪液滴眼2周。
3. 手术疗效·结膜松弛症定量定位切除仪和结膜新月形切除术组术后4周,两组症状改善有效率均为86.6%,无差异。结膜定量定位切除术松弛结膜完全消除,占86.7%;结膜新月形切除术组松弛结膜完全消除,占73.3%,差异无统计学意义(x2=0.833,P= 0.361)。结膜定量定位切除术后4周泪河恢复正常者,占86.6%,BUT≥10 s者,占73.3%,氯霉素眼液尝味试验阳性者,占53.3%。结膜新月形切除术后4周泪河恢复正常者,占73.3% (x2=0.833,P=0.361),BUT≥10 s者,占66.6% (x2=0.159,P=0.690),氯霉素眼液尝味试验阳性者,占60.0%(x2=0.136,P=0.713),差异均无统计学意义。
结膜松弛症定量定位切除术安全、简便、准确、有效,更适合手术经验不足的医师开展。
(九) 纤维蛋白胶在结膜松弛症手术中的应用
Kheirkhah等报道缝合羊膜移植(AMT术)使用纤维蛋白胶治疗结膜松弛症的方法。在16例(25眼)难治性结膜松弛症中,羊膜移植技术配合纤维蛋白胶覆盖暴露的巩膜。以纤维胶将羊膜固定在巩膜上,加固结膜巩膜连接。随访平均10.6±4.3个月,所有眼表面恢复平整,症状明显改善。4眼出现局部结膜炎和1眼肉芽肿。纤维蛋白胶羊膜移植治疗难治性结膜松弛症有效。Brodbaker将纤维蛋白胶用在结膜松弛症手术切除的结膜切口粘合上代替缝线,患者耐受性良好,切口愈合好。这种纤维蛋白胶(Tisseel Kit VH)含有XⅢ因子、纤维蛋白原、凝血酶及氯化钙等,这些物质结合在一起能使纤维蛋白原转化为纤维蛋白并交错结合成凝块,凝集的过程只需要1~2 min,因此在手术过程中必须迅速地将Tisseel涂在需要的部位。这种胶形成的平面平坦光滑,且利于上皮生长。所以,纤维蛋白胶的使用对医生及患者来说都是有益的,其闭合伤口的效果与缝线缝合相同,但是能缩短手术时间,且降低炎症反应、感染风险及减轻术后的不适感。
(十) 手术注意事项
在做结膜新月形切除术时,要充分考虑到可能形成的瘢痕和结膜血管弓,手术切口要靠后一些,可以选择在下穹窿第一个皱褶前按量切除。
可吸收缝线在结膜新月形切除术有手术的风险,结膜缝线固定术相对安全,患者也容易接受,是用可吸收缝线将松弛结膜固定在巩膜上,通过可吸收缝线的刺激形成瘢痕粘连而治疗结膜松弛症。可吸收缝线在近结膜下穹窿部,缝线刺激反应一般较轻,缝线会在1个月后逐渐松动、脱落,如果缝线结已经松开可拆除,抗生素眼药水可用1周,不用含激素眼药水。
因每个人的感觉耐受不一样,结膜松弛症患者会出现症状低于分级评分,而体征高于分级评分,症状表现依病情的严重程度而有差异。有些患者虽有明显的松弛结膜堆积在眼球与下睑缘之间,但并无明显不适;有些患者仅在下泪小点区域有松弛结膜堆积,就会出现明显的泪溢、眼刺激症状。结膜松弛症临床的情况不尽相同,可以是轻度阶段的不稳定泪膜,或是中度阶段的泪液流出受阻,或重度阶段的眼球暴露。
因结膜松弛症患者松弛结膜堆积在眼球与下睑缘、内眦部、外眦部之间,会引起泪液动力学改变,结膜松弛症患者泪液分泌异常、泪膜稳定性下降、泪液排泄延缓。结膜松弛症引起的干眼属于泪液动力学的异常所致的干眼症,田玉景等报道结膜松弛症患者中干眼患病率为44.19%。
手术治疗要严格掌握适应证,要症状和体征结合考虑。如果症状不明显,结膜松弛症分级≤Ⅱ级可以药物保守治疗。如果结膜松弛症引起的干涩、异物感、泪溢、视物模糊、视疲劳、疼痛等症状明显。裂隙灯显微镜检查球结膜过度松弛成皱褶堆积在下睑缘、内眦部、外眦部之间,影响泪河,堵塞泪小点。结膜松弛症分级≥Ⅱ级,经规范药物治疗等保守方法3个月无明显效果,可以考虑手术。
上述手术方法对治疗结膜松弛症都有效,但各有缺点,且有不同的适应证。许琰等曾对24例患者(35眼)利用这4种不同的手术方法进行治疗,以比较其效果:① 采用结膜新月形切除术:术后6个月结膜松弛完全消除的达87.5%,手术简单、有效,术后看不到松弛结膜皱褶,结膜切口愈合好,无泪液的流向阻碍及对下泪小点的阻塞,泪河恢复正常。但过度切除结膜会造成下穹隆变浅,影响下穹隆部的运动,严重者会引起角膜的异常;而且结膜切除需要在显微镜下手术,切口的愈合中有不确定因素存在。② 眼轮匝肌移位缩短术:术后6个月有效率达到66.6%。部分结膜松弛症的老年患者,皮肤松弛、弹力下降、张力减弱,下睑板下缘失去正常组织的支持,眼轮匝肌的肌肉纤维素向上卷缩,睑缘处肌力增强,张力增大,睑缘轻度内翻,对球结膜的推压力增大,因此在眼球运动、瞬目或闭眼时下睑仍然向上过度推压已经变薄、弹力下降、张力降低、与其下方组织结合疏松的球结膜,松弛结膜就会形成皱褶而明显堆积在下睑缘上及内眦部、外眦部之间,引起眼表泪液异常。眼轮匝肌移位缩短术加强了睑板下缘紧贴眼球的力量,减少了睑缘处的张力,使睑缘恢复正常或适度倾向外侧,解除对球结膜的推压力,减压后的松弛结膜逐渐复原,部分堆积到下穹隆部,不再堆积在下睑缘上,不再影响泪河的形成与泪液的流动排出,患者眼表不适等症状消失。③ 结膜缝线固定术:手术方法较为简单,通过缝线的刺激引起局部炎症反应,使松弛结膜拉紧并固定在巩膜上而达到治疗目的,术后6个月有效率为75.0%。该手术不切除结膜,较结膜切除和眼轮匝肌移位缩短术损伤小,手术简单、快捷,能加深下穹窿;但手术缝线需要穿过巩膜,有一定的难度,有穿破眼球、损伤下直肌的危险;同时缝线的吸收过程长,患者有刺激症状。结膜缝线固定术对轻、中度结膜松弛症患者治疗有效,对重度结膜松弛症患者治疗效果差,其长期疗效难以肯定,有复发的倾向。④ 结膜切除羊膜移植术:术后6个月有效率为60.0%。该手术后患者结膜反应持续时间较其他手术长。张兴儒对手术时间≥24个月、资料完整、随访到的24例(43眼)结膜松弛症病例进行远期疗效评估,症状改善者35眼(81.4%),泪河恢复正常者37眼(86.0%),BUT≥10 s者31眼(72.1%),眼表荧光素染色正常者27眼(62.8%),氯霉素尝味试验≤10 min内阳性者26眼(60.5%),眼表知觉敏感度较手术前明显提高,裂隙灯检查见眼球占下睑缘、内眦部、外眦部之间无结膜松弛皱褶者31眼(72.1%),下睑缘位置正常者38眼(88.4%)。
(十一) 结膜松弛症手术治疗远期疗效
张兴儒等通过对81例147眼结膜松弛症手术治疗的患者远期随访观察。按张兴儒等分级:Ⅰ级4眼,占2.7%;Ⅱ级58眼,占39. 5%;Ⅲ级64眼,占43.5%;Ⅳ级21眼,占14.3%。年龄为42~81岁,平均68.4岁。
手术方式的分布情况:手术治疗的147眼结膜松弛症中,结膜新月形切除术80眼,结膜缝线固定术21眼,结膜梯形切除术23眼,结膜切除羊膜移植术9眼,眼轮匝肌移位缩短术14眼。
术后随访时间≥24个月,资料完整的24例(43眼)中,Ⅱ级有9眼,占20.9%;Ⅲ级26眼,占60.5%;Ⅳ级8眼,占18.6%。年龄为51~76岁,平均67.2岁。
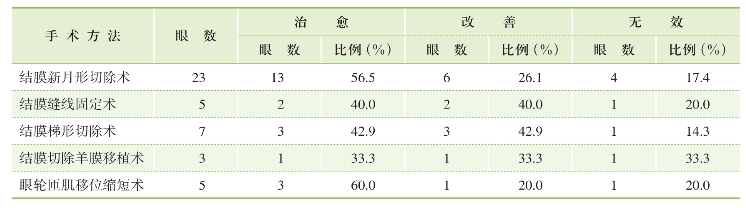
5种手术后自觉症状改善程度比较,24例(43眼)手术后时间≥24个月,采用填表式询问患者手术后自觉症状改善程度:症状完全消除为治愈;症状明显减少或减轻者为改善;不改善者为无效(表8-1)。从表中可以看出,手术后24个月,43眼中22眼症状完全消除、13眼症状改善,总有效率达81.4%,以结膜新月形切除术的有效率最高。
表8-1 术后自觉症状改善程度比较
对术后患眼进行泪河宽度测量、BUT测定、眼表荧光素染色及氯霉素尝味试验。泪河<0.35 mm或泪河出现残缺不全、不规则、断裂、干涸者为异常。2%荧光素滴眼,常规检查,测定BUT 3次,取平均值,BUT<10 s者为异常。眼表荧光素染色根据Bijsterveld评分方法,三个区域的总分为0~9分,总分>3分为异常。氯霉素尝味试验,咽部感觉氯霉素苦味≤10 min为正常,>10 min为异常。结果见表8-2。
表8-2 泪河宽度测量、BUT测定、眼表荧光素染色及氯霉素尝味试验检查
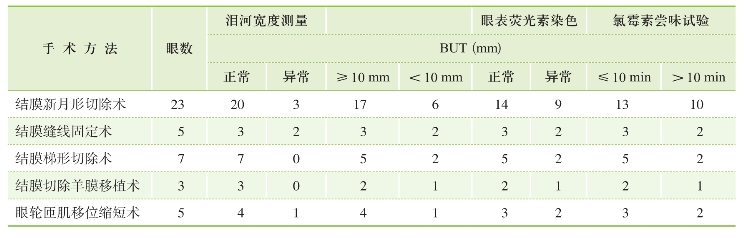
从表8-2可以看出,手术后24个月,结膜新月形切除术:23眼中泪河恢复正常者20眼(86.9%);BUT≥10 s者17眼(73.9%);眼表荧光素染色正常者14眼(60.8%);氯霉素尝味试验≤10 min13眼(56.5%)。结膜缝线固定术:5眼中有3眼(60.0%)泪河恢复正常,BUT≥10 s者3眼(60.0%);眼表荧光素染色正常者3眼(60.0%);氯霉素尝味试验≤10 min者3眼(60.0%)。结膜梯形切除术:7眼中泪河全部恢复正常,BUT≥10 s 5眼(71.4%);眼表荧光素染色正常者5眼(71.4%);氯霉素尝味试验≤10 min者5眼(71.4%)。结膜切除羊膜移植术:3眼泪河全部恢复正常,BUT≥10 s者2眼(66.6%);眼表荧光素染色正常者2眼(66.6%);氯霉素尝味试验≤10 min者2眼(66.6%)。眼轮匝肌移位缩短术:5眼中泪河恢复正常者4眼(80.0%),BUT≥10 s者4眼(80.0%);眼表荧光素染色正常者3眼(60.0%);氯霉素尝味试验≤10 min者3眼(60.0%)。
手术后结膜松弛及下睑缘情况:常规裂隙灯检查结膜松弛情况,松弛球结膜完全消除,看不到松弛结膜皱褶,结膜切口愈合好,无泪液的流向阻碍及松弛结膜对下泪小点的堵塞者为0级;仍有部分松弛结膜残留者,按张兴儒分级统计。手术后下睑缘位置正常、对球结膜无明显推压力者为正常;下睑缘张力高、对球结膜推压明显者为下睑缘张力高;下睑缘适度外倾、睑缘与眼球间有微间隙者为下睑缘张力低(表8-3)。
表8-3 术后结膜松弛及下睑缘情况
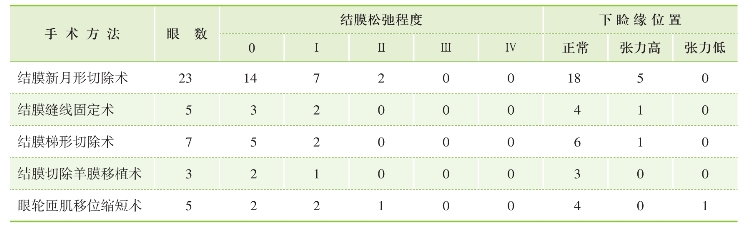
从表8-3可以看出,手术后24个月结膜新月形切除术:23眼中仍有9眼有松弛结膜存在,其中7眼为Ⅰ级,2眼松弛结膜为Ⅱ级。9眼中,其中5眼下睑缘张力高,可能是结膜松弛的复发原因。结膜缝线固定术:5眼中有2眼有松弛结膜存在,均为Ⅰ级。1眼下睑缘张力高。结膜梯形切除术:7眼中仍有2眼有松弛结膜存在为Ⅰ级。7眼中有1眼下睑缘张力高。结膜切除羊膜移植术:3眼中有1眼有松弛结膜存在为Ⅰ级,下睑缘位置正常。眼轮匝肌移位缩短术:5眼中仍有3眼有松弛结膜存在,其中2眼为Ⅰ级,1眼松弛结膜为Ⅱ级。下睑缘位置4眼恢复正常,1眼下睑缘张力低,可能是手术的原因。
结膜松弛症患者症状明显,药物治疗无效,裂隙灯检查松弛结膜明显堆积在眼球与下睑缘、内眦部、外眦部之间,泪河残缺,泪液排出迟缓时,需要手术治疗。不同的手术方法各有优缺点,且有不同的适应证。随访到手术时间≥24个月、资料完整的24例(43眼)结膜松弛症病例分别采用了5种手术方法:结膜新月形切除术、结膜缝线固定术、角膜缘结膜梯形切除术、结膜切除羊膜移植术和眼轮匝肌移位缩短术。不同的手术方法有其各自的疗效。
术后24个月结膜新月形切除术治疗结膜松弛症23眼中症状完全消除有13眼,6眼改善,4眼无效,有效率达82.6%,泪河恢复正常者20眼(86.9%);BUT≥10 s者17眼(73.9%);眼表荧光素染色正常者14眼(60.8%);氯霉素尝味试验≤10 min内阳性者13眼(56.5%),14眼(60.8%)松弛结膜完全消除,看不到松弛结膜皱褶。7眼有Ⅰ级松弛结膜残留,2眼有Ⅱ级松弛结膜残留,说明手术后结膜松弛症仍有复发的倾向。复发的原因是手术切除量偏少和下睑缘张力高的病理因素。但手术过度切除结膜会造成下穹窿变浅,可能影响下穹窿部的运动,严重者会引起角膜的异常。
结膜缝线固定术共有4人5眼,其中手术有效4眼,有效率80.0%。本组手术样本偏少,该手术方法较为简单,通过缝线的刺激引起局部炎症反应,使松弛结膜拉紧并固定在巩膜上,达到治疗目的。该手术不切除结膜,手术简单、快捷,能加深下穹窿。但手术缝线需要穿过巩膜,有一定的难度,有穿破眼球、损伤下直肌的危险。同时缝线的吸收过程长,患者有刺激症状。结膜缝线固定术对轻、中度结膜松弛症治疗效果较好,而对重度结膜松弛症治疗效果差。本组中有2眼出现结膜松弛Ⅰ级,复发比例偏高,值得关注。
结膜梯形切除术中7眼症状改善达6眼,且泪河全部恢复正常。BUT≥10 s者5眼(71.4%);眼表荧光素染色正常者5眼(71.4%);氯霉素尝味试验≤10 min内阳性者5眼(71.4%);7眼中有2眼为Ⅰ级结膜松弛。手术时要避免切除过多球结膜以防结膜瘢痕形成、下穹窿缩窄及眼球运动障碍等并发症。同时注意角膜缘干细胞的保护,避免损伤角膜缘组织。对疑有角膜缘干细胞功能障碍眼病的患者应慎用此方法。
结膜切除羊膜移植术可适用于结膜松弛较重、松弛结膜切除过多的患者。在本观察中,共有2人3眼采用结膜切除羊膜移植术,该组患者术前诊断分级均为Ⅳ级,其中手术1眼症状完全消除,1眼症状改善,有效率为66.6%。2眼松弛结膜完全消除,看不到松弛结膜皱褶,泪河完全恢复正常,1眼出现新的松弛结膜,但较手术前明显减少。
眼轮匝肌移位缩短术共3例(5眼),患者中有3眼症状完全消除,1眼症状改善,泪河恢复正常达4眼(80.0%);BUT≥10 s者4眼(80.0%);眼表荧光素染色正常者3眼(60.0%);氯霉素尝味试验≤10 min内阳性者3眼(60.0%)。该术式主要适用于下睑缘张力增加所引起的结膜松弛症患者。
经临床观察,手术后无效病例与手术切除的松弛结膜程度有关,松弛的结膜过少切除是造成症状无改善的主要原因,同时结膜松弛症形成时下睑缘高张力未解除也是引起复发的原因。9眼无效患者中有7眼需再次手术。
综上所述,手术治疗结膜松弛症的远期疗效是理想的。从症状改善的情况以及几项检查的结果来看,不同的患者应选择不同的手术方法治疗,手术要有个性化要求,严格掌握手术适应证,以恢复眼表的整体结构和功能。虽然不同的手术方法各有优缺点,但选择适宜手术方式,治疗结膜松弛症是安全、有效的。
结膜松弛症的治疗要注意眼表泪液的整体观念,因为结膜、角膜、泪液及眼睑是相互依赖、相互影响的。在治疗时要全面评估方案的利弊,最大限度地减少治疗的副作用,力求以最小的损伤取得最佳疗效。目前结膜松弛症的药物治疗应是对症治疗,要防止滥用药物,导致医源性眼表疾病。
