结膜松弛症的分级标准研究
一、 结膜松弛症的临床分级研究历程
结膜松弛症各种临床问题会随着结膜松弛症的严重程度而产生。结膜松弛症会因患者眼部的刺激症状而使诊断变得复杂,临床的情况不尽相同,可以是轻度阶段的不稳定泪膜,或是中度阶段的泪液流出受阻,或重度阶段的眼球暴露。不同程度的结膜松弛症,其治疗方案是不尽相同的,正确的分级有利于优化诊治方案。因此,建立一套客观的、可信的结膜松弛症分级系统是十分必要的(图7-13)。
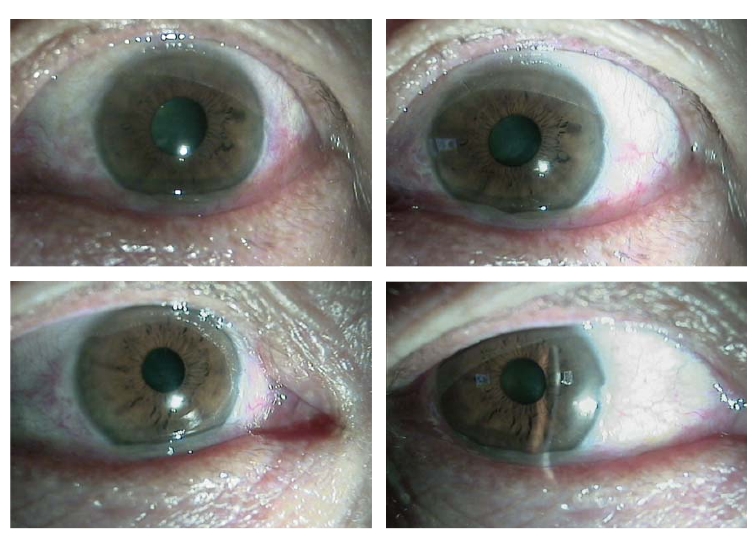
图7-13 不同结膜松弛症表现
1. 早期临床分级标准·1995年德国眼科医生Höh研究发现平行于睑缘的松弛结膜皱褶与结膜松弛症的严重程度呈正相关。根据松弛结膜的皱褶数量与泪河高度的关系提出了LIPCOF(lid-parallel conjunctival folds)分类。LIPCOF分类是以松弛的结膜皱褶数和皱褶高度为基础的。0级为无明显皱褶;Ⅰ级为单层的小皱褶;Ⅱ级为超过2个皱褶,但高度未超过泪河高度;Ⅲ级为多个皱褶并且高度超过泪河高度。然而,松弛结膜的位置常常发生变化,且皱褶的大小也会因眼球运动而变化。轻度结膜松弛症患者,多余的皱褶会因眼球的外展而得到改善;进展期结膜松弛症患者,皱褶可能覆盖下方角膜缘,见表7-1。
表7-1 Höh的LIPCOF结膜松弛症诊断与分级标准

2. 中期临床分级标准·1999年Eifrig认为结膜松弛症可以通过患者平视前方时结膜在角膜下方的突出程度、眨眼时结膜血管的移动速度来粗略确定。患者平视前方时,松弛的结膜突出,堆积在下眼睑的边缘时为Ⅰ级;松弛的结膜突出、堆积到角膜下缘为Ⅳ级,Ⅱ、Ⅲ级突出程度介于两者之间。眨眼时结膜血管迅速移动回到原位为Ⅰ级,眨眼时结膜血管回到原位的速度非常缓慢为Ⅳ级,Ⅱ、Ⅲ级介于两者之间,见表7-2、图7-14和图7-15。
表7-2 Eifrig结膜松弛症分级

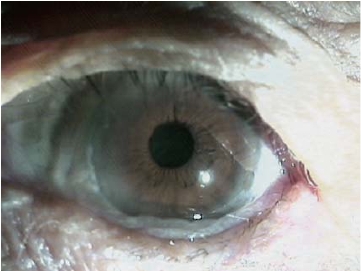
图7-14 结膜松弛症Ⅱ级
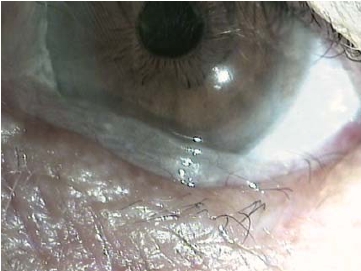
图7-15 结膜松弛症Ⅲ级
1998年Meller和Tseng等提出了一套结膜松弛症分级标准,单纯依靠医师检查发现的眼部体征,根据松弛结膜的位置、皱褶高度、泪小点是否闭塞、眼球向下注视时皱褶变化、手指向眼球加压时松弛结膜皱褶高度和范围的改变等指标进行分级,如表7-3。在具体应用该分级标准时,首先确定多余的结膜对应下眼睑的位置,是单个部位、2个部位、还是全下睑部位都存在松弛结膜,对应角膜缘鼻侧、颞侧垂直于下睑缘的直线交于下睑缘的位置,一般将之分为鼻侧(N)、中央(M)和颞侧(T)三个部位。然后,对于不同的位置(N、M、T),进一步按照结膜皱褶与泪河高度之间的关系分级。如果病变部位在鼻侧的话,观察其是否闭塞泪小点而分类。最后,对于各个部位,根据眼睛向下注视和适当指压时病变高度和范围的增加、不变或者减少再分类。
表7-3 Daniel Meller和Scheffer Tseng提出的结膜松弛症分级标准(1998年)
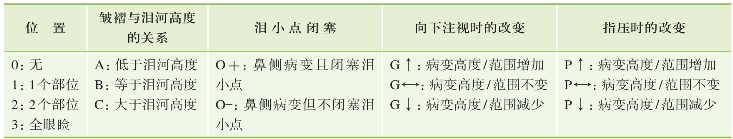
Meller和Tseng分级标准对临床医师认识结膜松弛症的意义是重大的,这是第一个考虑了松弛结膜与泪河、泪点关系,以及动态改变的系统分类,表述全面且严密,此后的不少结膜松弛症临床或流行病研究都采用了该标准。但随着研究的不断深入,人们也发现该标准的最大缺陷在于仅考虑体征,未将症状列入。譬如,在一些生理状态下(如衰老),眼部可以出现无任何症状,且无任何并发症的单层、细小的结膜皱褶,根据该标准,该眼就将被定为Ⅰ级结膜松弛症病变。这些情况与我们的临床实际情况并不符合,同时还有可能造成受检查者不必要的恐慌。此外,该分级标准也略显复杂,记录繁复,不适合于大规模人群观察。
3. 目前临床分级标准·2001年,我国的张兴儒教授经过多年临床观察和实践,并结合LIPCOF标准、Meller和Tseng分级标准,凝练提出了一套新的结膜松弛症诊断标准。十多年来,经过不断的修订和再实践,该标准日趋完善和精炼。
目前新修订的分级标准见表7-4。该标准将结膜皱褶与泪河高度的关系(F)作为基本诊断指标(类似LIPCOF标准),将症状(S)、泪小点闭塞和泪河状态(O)、向下注视时松弛结膜的改变(G)和泪膜破裂时间(B)作为辅助诊断指标。每个指标分为0~Ⅳ级,共5档。其中“症状”指标由受检查者自行评级,包括眼部干燥感、异物感和泪溢3个症状。在评分者具体分级时,如果检查对象符合F2+S2;或者F2+(O2、G2、B2中任意2项),即可诊断为Ⅱ级。从Ⅱ级到Ⅳ级,定名为“有临床意义的结膜松弛症”。
表7-4 张兴儒结膜松弛症诊断与分级标准(FSOGB)
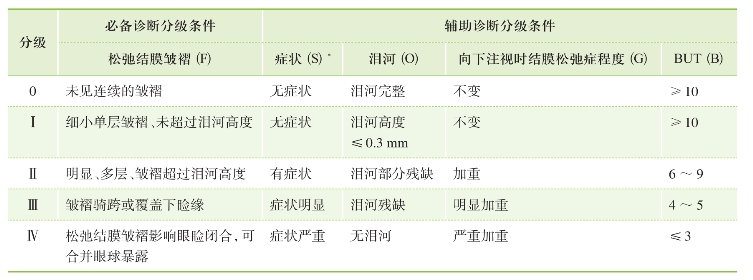
注:*指溢泪、异物感、干涩、刺激。
松弛结膜皱褶轻重(folds versus tear meniscus height, F)为必备诊断与分级条件,症状(symptoms, S)、泪河(punctual occlusion and tear meniscus height, O)、向下注视时结膜松弛程度(height/extent of chalasis changes in downgaze, G)、BUT(B)作为辅助诊断分级条件。结膜松弛症的诊断按照以下标准:若患者的临床表现符合F2+S2或F2+O2、G2、B2其中的两种,则诊断为结膜松弛症Ⅱ级,结膜松弛症的分级有0、Ⅰ、Ⅱ、Ⅲ、Ⅳ级。Ⅱ、Ⅲ、Ⅳ级诊断为临床有意义的结膜松弛症。双眼中只要有1只眼符合标准则诊断为结膜松弛症患者(图7-16~图7-19)。
与Meller和Tseng分级标准相比,张兴儒提出的分级标准更简单,对泪河、BUT进行量化表述,对泪液排出异常的原因按部位表述,容易为医学工作者掌握使用。此外,该标准包含了患者的主观症状体验,是第一个真正意义上将结膜松弛症作为一种疾病,而不是单纯体征的分类。
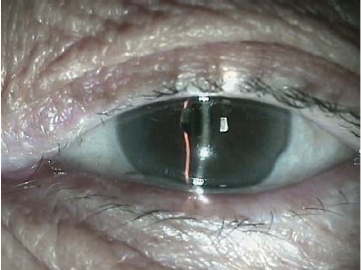
图7-16 松弛的结膜堆积在眼球与下睑缘之间,未超过泪河高度(Ⅰ级)
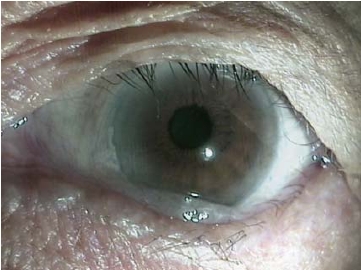
图7-17 松弛的结膜堆积在眼球与下睑缘之间,皱褶明显、多层,超过泪河高度(Ⅱ级)
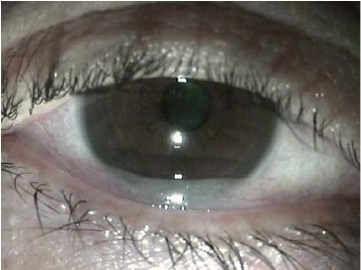
图7-18 松弛的结膜皱褶骑跨在下睑缘上(Ⅲ级)
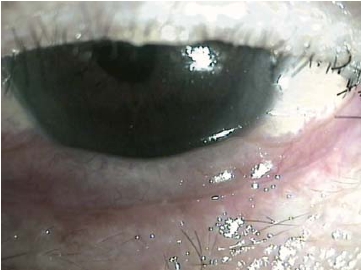
图7-19 松弛的结膜皱褶覆盖在下睑缘上,可影响眼睑闭合,阻碍泪液流向(Ⅳ级)
二、 结膜松弛症的临床检查方法
1. 结膜松弛症检查方法·在眼科暗室环境下,让患者休息调整片刻,等待适应环境后,患者自然舒适地将头部放置在裂隙灯上,双眼向正前方平直注视(原位眼或第一眼位)用裂隙灯(弱光)弥漫照明法和直接焦点照明法(最窄光)观察松弛结膜的高度、皱褶多少、部位,与泪小点、角膜、睑缘的关系等,参照症状、向下注视时结膜松弛程度、泪河、BUT、泪液排出等因素,对照结膜松弛症分级标准记录,并按结膜松弛症分级记录中级别最高的一次分级为该患者结膜松弛症分级结果。(https://www.daowen.com)
2. 结膜松弛症记录方法·松弛结膜皱褶出现在鼻侧(nasal, N)、中央(center, C)和颞侧(temporal, T) 三个部位的任何位置,用N、C、T表示结膜松弛解剖部位。
用0、Ⅰ、Ⅱ、Ⅲ、Ⅳ表示结膜松弛轻重分级。
用S(symptoms)表示结膜松弛症症状,用0、1、2、3、4、5表达症状轻重程度。评价的症状按照李青松结膜松弛症流行病学调查症状出现频次作为评价的症状:① 眼干涩;② 眼异物感;③ 泪溢;④ 视物模糊;⑤ 视疲劳;⑥ 眼疼痛;⑦ 眼痒;⑧ 眼红;⑨ 畏光症状。每项积分按症状持续时间计算,全部时间为4分,大部分时间为3分,一半时间为2分,小部分时间为1分,从未出现症状为0分。症状积分表示轻重程度,总分为36分。0表示没有症状,1表示症状轻微,症状积分≤8分;2表示症状轻度,症状积分为9~15分;3表示症状明显,症状积分为16~22分;4表示症状严重,症状积分为23~29分;5表示症状极严重,症状积分30~36分。
例如,患者右眼在眼球与下睑缘的内眦部、外眦部松弛结膜皱褶堆积,但在下睑缘中央部无松弛结膜皱褶堆积。鼻侧松弛结膜皱褶明显、多层皱褶,超过泪河高度,泪河部分残缺;颞侧松弛结膜皱褶细小、单层,未超过泪河高度,患者症状积分为17分。该病例结膜松弛症病情记录为NⅡC0TⅠS3。
三、 结膜松弛症的分级表现
Ⅰ级:患者无结膜松弛引起的泪溢、异物感、干涩等相关的症状。裂隙灯检查见在眼球与下睑缘、内眦部、外眦部之间球结膜松弛成细小的皱褶,在原位眼时不明显,眼球下转时加重,上转时消失。泪河基本完整。松弛结膜对泪膜稳定、泪液流动及排泄无影响。
Ⅱ级:患者有结膜松弛引起的泪溢或异物感或干涩等相关的症状之一。裂隙灯检查见在眼球与下睑缘、内眦部、外眦部之间球结膜松弛成明显的皱褶,在原位眼时明显,当眼球下转时加重,上转时减轻。松弛结膜夹在眼球与下眼睑之间,但未堆积在下眼睑上。泪河残缺不全,松弛结膜对泪膜稳定、泪液流动及排泄有轻度影响。
Ⅲ级:患者常有结膜松弛引起的泪溢、异物感、干涩等相关症状。裂隙灯检查见在眼球与下睑缘间松弛结膜形成多层皱褶,在原位眼时部分松弛结膜骑跨在下眼睑上,有充血、水肿。在内眦部、外眦部有与角膜缘同心排列的多层皱褶,内眦部松弛结膜常堵塞下泪小点开口处。泪河残缺,可见一些蓄积在结膜上的泪液。松弛结膜对泪膜稳定、泪液流动及排泄有明显影响。
Ⅳ级:患者除有结膜松弛引起的泪溢、异物感、干涩等常见症状外,还伴有刺痛感、灼痛感等相关症状,困扰患者生活。裂隙灯检查见松弛结膜改变在Ⅲ级基础上进一步加重,突出表现为下眼睑上松弛结膜充血、水肿,甚至有出血或小溃疡形成等。看不到泪河,仅见蓄积在结膜上的泪液。松弛结膜使泪液流动及排泄障碍,泪膜改变等。
张兴儒等对80例(147眼)结膜松弛症的病例进行分级:Ⅰ级86眼,占58.5%;Ⅱ级29眼,占19.73%;Ⅲ级23眼,占15.65%;Ⅳ级9眼,占6.12%。在临床上,无症状的结膜松弛仍然占大部分,无须手术治疗。
