3.2 减重代谢手术治疗的作用机制
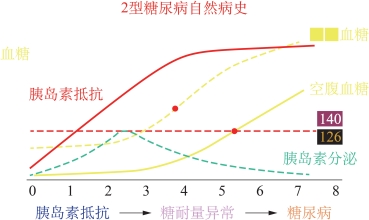
糖尿病的主要特征是患者血糖增高,尿中含糖。那么为什么会造成这种结果呢?显然不能单纯用糖尿病患者吃的糖比正常人多来解释!而是因为这些人的胰岛素相对缺乏,肝脏、肌肉不会使用糖,不能消耗糖,或者说使用、消耗糖的能力下降了,这些糖就积攒在血液中,长期危害机体健康。

糖,作为体内最重要的营养物质之一,十分重要,可以说人离不开糖。首先,糖是体内供应能量的主要物质。我们身体的各种活动都要消耗能量,比如大脑的思考,胃肠道消化食物,我们说话、拿东西都需要能量支持。虽然脂肪、蛋白质也能提供能量,但有些组织,如大脑和肌肉,只能使用或者主要是使用糖。因此,如果血糖不足,我们会觉得头晕、乏力,出虚汗。这就像我们的汽车只能使用汽油一样,不能直接使用电和煤,没有油,寸步难行。其次,糖还是人体生长的必需物质,如果没有它,人体不能生长。

对于体内糖的调节,有一个关键的“阀门”——胰岛素。血管里的血糖高了,就刺激人体胰腺中的胰岛分泌胰岛素,胰岛素促进葡萄糖进入细胞内;血糖下降以后,胰岛素分泌减少,血糖的消耗就变慢了。人体奥妙无穷,还有多种激素共同参与血糖的精细调节,实现能量代谢的动态平衡。
那么理论上,只要胰岛素的量足够,血糖就应当顺利地被消耗掉。糖尿病患者的胰岛素为什么不够用呢?这有两种情况。

第1种情况是,胰岛素的量真的不够。胰腺中的胰岛β细胞是胰岛素的唯一生产场所,因各种原因造成胰岛β细胞减少或者消亡,天然胰岛素的生产就减少,甚至“停产”。比如说,得了肿瘤,特别是恶性肿瘤,需把胰腺切除;或者是外伤破坏了全部或大部分的胰腺;还有炎症,导致大量的胰腺细胞死亡。这种情况下化验检查患者的血,就会发现胰岛素的含量非常低。还有一类重要原因是自身免疫。这种情况称为1型糖尿病,它发病往往比较早,在儿童时期就会出现,需终身依赖胰岛素治疗。
第2种情况是,胰岛素的分泌量并不少,甚至比正常人还多。可偏偏胰岛素还是不够用,原因就在于:胰岛素抵抗。在第1章里我们已经讲过这个概念。通俗点讲,就是胰岛素“用得很浪费,效率低下”,这就是2型糖尿病的主要发病原理:胰岛素抵抗使得患者在胰岛素的分泌量比正常人还要多的情况下,出现血糖处理困难,表现出糖尿病。

胃肠外科手术为什么能治疗糖尿病呢?其主要机制可能为:
(1)机械性作用
减少了食物的摄入与吸收,从而减少能量的摄取与糖代谢负荷。

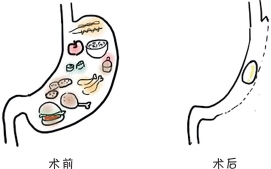
胃空肠旁路术治疗糖尿病的一个机制就是减小胃的容量,使原先将近1200~1500ml的胃囊,缩小到25~30ml,差不多一只鸡蛋的大小。胃容量缩小的直接结果就是食物摄入量的减少。如此,通过减少能量的摄取与糖代谢负荷,减轻了患者的体重,进而减少由于脂肪堆积所造成的胰岛素抵抗。所有减重手术后,由于限制食物摄入,患者在短期内首先皆会有极低的热量摄取,而以往研究显示,1周的极低热量摄取即可达到改善胰岛素抵抗的作用。接下去体重的持续下降,更是对减少腹内脂肪、提升胰岛素敏感性也有长期效果。
 (https://www.daowen.com)
(https://www.daowen.com)
(2)内分泌
胃肠道分泌的多种激素发生变化。
首先,胃底部黏膜分泌多种促进食欲的胃肠激素,如Ghrelin类生长激素、胃饥饿素等。代谢手术将胃底部旷置或切除,就能使这些激素分泌减少,达到长久降低食欲的效果。
其次,肠黏膜分泌多种调节胰岛素抵抗的激素,而目前学术界认为,前肠激素与后肠激素的作用各不相同。
前肠激素假说认为十二指肠、近端空肠肠黏膜中大量分布肠道K细胞,其分泌的葡萄糖依赖性促胰岛素多肽(GIP)加重胰岛素抵抗。2型糖尿病患者这种激素的浓度普遍增高,而代谢手术旷置了十二指肠、近端空肠,减少了它的分泌,从而使胰岛素抵抗得到缓解。目前,动物实验已证明前肠激素在糖代谢调节中的重要作用。
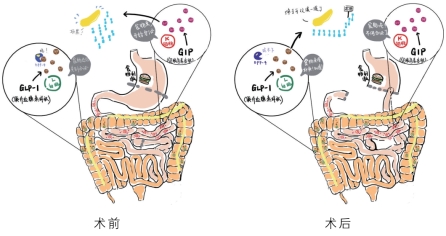
前肠、后肠激素在术前、术后的作用示意图
后肠激素假说则认为,食物提前进入远端肠道,使其产生能改善糖代谢的肠源性激素,如胰高血糖素样肽1(GLP 1)、缩氨酸YY。其中胰高血糖素样肽1尤为受到关注。它由L细胞分泌,有抑制胃排空、降低食欲和促外周组织利用胰岛素、增加胰岛素分泌等作用。实验证明,接受代谢手术以后,远端肠道提早接触食物,胰高血糖素样肽1水平升高3倍,血糖水平下降,早期胰岛素分泌得到改善。另外,能快速降解胰高血糖素样肽1的二肽基肽酶-4(DPP 4),术后活性下降,这意味着胰高血糖素样肽1能够作用更长时间。
(3)营养物质
胆汁酸和小分子脂肪酸。
胆汁酸的代谢调节与2型糖尿病关系密切,患者体内总胆汁酸浓度与正常人相比虽无很大差异,但其血浆中脱氧胆酸浓度较正常人要显著增加,这会导致胰岛素敏感性相应减低。代谢手术后,患者的胆汁酸水平较术前和未行减重手术的患者明显升高,术后的病情缓解很可能与之有关。
脂联素是由脂肪组织分泌的激素,具有提高机体胰岛素敏感性的作用。研究表明,肥胖或2型糖尿病患者的血浆脂联素水平明显下降,而减重手术后脂联素水平升高。
还有研究显示,代谢手术可明显降低患者体内游离脂肪酸的水平。因为糖尿病伴肥胖患者的血浆游离脂肪酸水平较高,影响了胰岛素介导的葡萄糖转运,导致糖代谢障碍。此外,游离脂肪酸还可以直接抑制胰岛β细胞分泌胰岛素,高水平的游离脂肪酸还能引起血管内皮障碍,这些都直接导致了糖尿病及其并发症的发生。
(4)肠道菌群
研究显示,肠道菌群的丰度、组成与肥胖的发展、胰岛素抵抗及代谢异常有密切联系。有研究发现,手术干预后,患者粪便中的22种(11属)细菌发生变化,菌群种属的变化与白色脂肪组织基因表达相关联。有学者将接受代谢手术的大鼠盲肠里的菌群移植到未进行手术的大鼠上,结果发现,术后组移植大鼠的体重和脂肪含量下降。但这两者的因果关系尚需更多的研究证据来证实。
代谢手术治疗肥胖、糖尿病的机制复杂。简而言之,它是通过手术缩小胃容量,重建肠道顺序,限制和减少营养物质的吸收,由此提高了人体内的胰岛素作用效率,改善了胰岛素分泌功能,调节了肠道菌群和胆汁酸代谢。

