任务二 特异性免疫
特异性免疫又称获得性免疫或适应性免疫,这种免疫只针对一种病原。它是动物经后天感染(病愈或无症状的感染)或人工预防接种(菌苗、疫苗、类毒素、免疫球蛋白等)而使机体获得的抵抗感染能力。一般是在微生物等抗原物质刺激后才形成的,并能与该抗原起特异性反应。
一、免疫系统
免疫系统是动物在种系发生和个体发育过程中逐渐进化和完善起来的,是动物机体执行免疫功能的组织机构,是产生免疫应答的物质基础。免疫系统由免疫器官、免疫细胞和免疫分子组成(图4.3)。
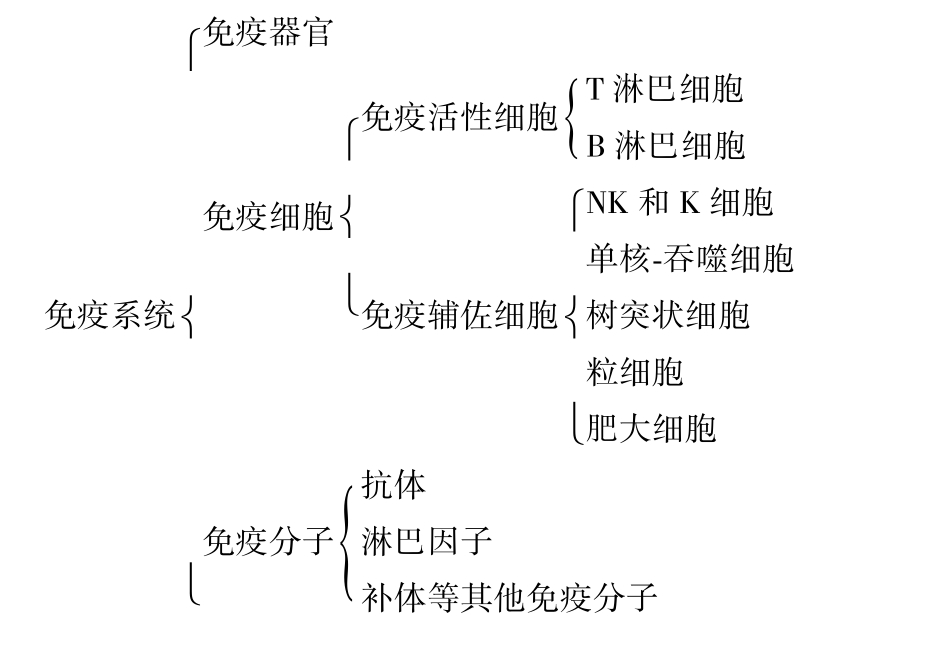
图4.3 免疫系统的组成
(一)免疫器官
机体执行免疫功能的组织结构称为免疫器官。根据发生和作用的不同,免疫器官分为两大类:一类为中枢免疫器官,又称初级免疫器官,是淋巴细胞形成、分化及成熟的场所,包括骨髓、胸腺、法氏囊(禽特有);另一类为外周免疫器官,又称次级免疫器官,是淋巴细胞定居、增殖以及对抗原的刺激产生免疫应答的场所,包括脾脏、淋巴结、哈德尔氏腺(禽特有)和黏膜相关淋巴组织。
1.中枢免疫器官
(1)骨髓。骨髓是重要的免疫器官,具有造血和免疫双重功能,出生后一切血细胞均源于骨髓,其是免疫细胞发生和分化的场所,是哺乳动物的B 细胞分化和成熟的场所,也是发生再次免疫应答的主要部位。骨髓中的多功能干细胞,首先分化成髓样干细胞和淋巴干细胞。前者进一步分化成红细胞系、单核细胞系、粒细胞系和巨噬细胞;后者则发育成各种淋巴细胞的前体细胞(如T 细胞、B 细胞前体细胞)。当骨髓功能缺陷时,不仅严重损害造血功能也将导致免疫缺陷症发生,造血及免疫功能下降,导致免疫丧失。输入同种骨髓,使其被破坏的淋巴组织重建,可恢复起免疫功能,保护动物免于死亡。
(2)胸腺。胸腺是淋巴细胞增殖最活跃的场所,它不仅诱导T 细胞(胸腺依赖淋巴细胞)的发育成熟,而且对机体的免疫系统的总体控制起着重要作用(图4.4)。
哺乳动物的胸腺位于胸腔前部纵隔内,禽类的胸腺沿颈部在颈静脉一侧呈多叶分布,是诱导前体细胞分化为T 细胞的场所。青春期之后,胸腺实质萎缩,皮质为脂肪组织取代。除了随年龄增长而逐渐退化外,动物处于应激状态时,其胸腺也可较快地萎缩,因此,久病死亡的动物,胸腺非常小。
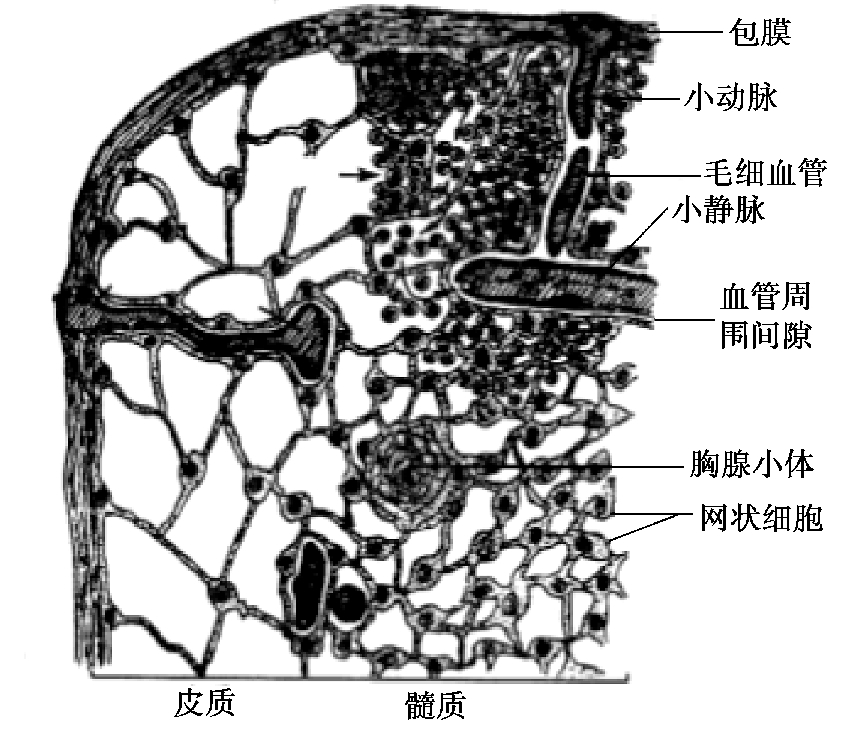
图4.4 胸腺结构示意图
(3)法氏囊。法氏囊是禽类特有的中枢免疫器官,位于泄殖腔背侧,并以短管与其相连。法氏囊是诱导骨髓干细胞分化成熟为B 细胞的场所(图4.5)。
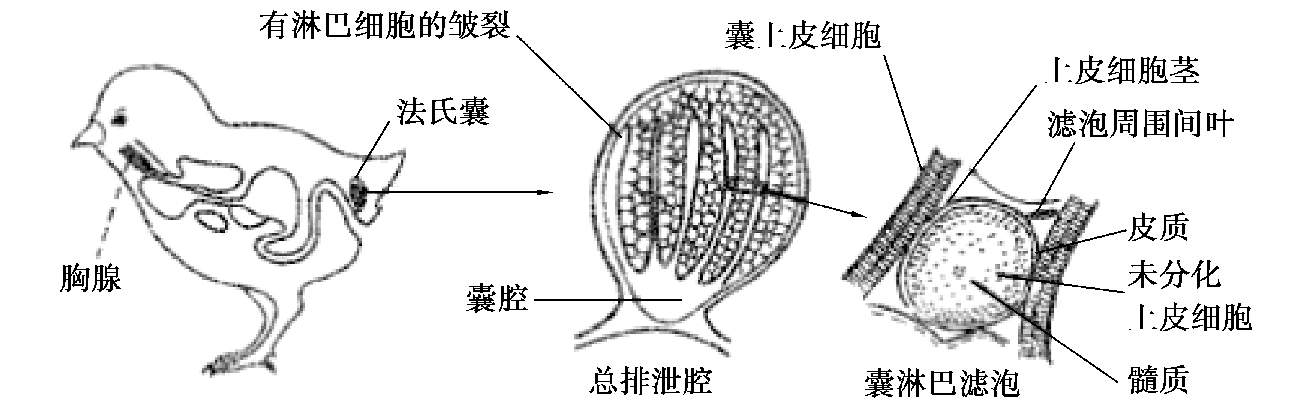
图4.5 禽法氏囊的部位和结构
2.外周免疫器官
外周免疫器官又称次级免疫器官,包括脾脏、淋巴结和消化道、呼吸道与泌尿生殖道的淋巴小结节,是成熟T 细胞、B 细胞定居、增殖和发挥免疫作用的场所。
(1)淋巴结。淋巴结呈圆形或豆形,遍布于淋巴循环路径各部位。外有结缔组织包膜,内部由网状组织构成支架,并充满淋巴细胞、巨噬细胞和树突状细胞。可捕获从身体外部进入血液-淋巴液的抗原,具有过滤和清除异物的作用,还是产生免疫应答的场所。鸡无淋巴结,但淋巴组织广泛分布于体内(图4.6)。
(2)脾脏。脾脏外有被膜,实质分为两部分:一部分储存红细胞,捕获抗原和生成红细胞;另一部分发生免疫应答,称为白髓。禽类的脾脏白髓与红髓分界不明显,主要参与免疫功能,储血作用很小(图4.7)。
脾脏主要功能有:①血液滤过作用;②滞留淋巴细胞:当有抗原刺激时,便滞留淋巴细胞,使之发挥免疫作用;③产生免疫应答:脾脏内定居着大量的淋巴细胞和其他免疫细胞,抗原一旦进入脾脏即可发生T 细胞和B 细胞的活化与增殖,产生致敏T 细胞和浆细胞,脾脏是体内产生抗体的主要器官;④产生吞噬细胞增强激素。
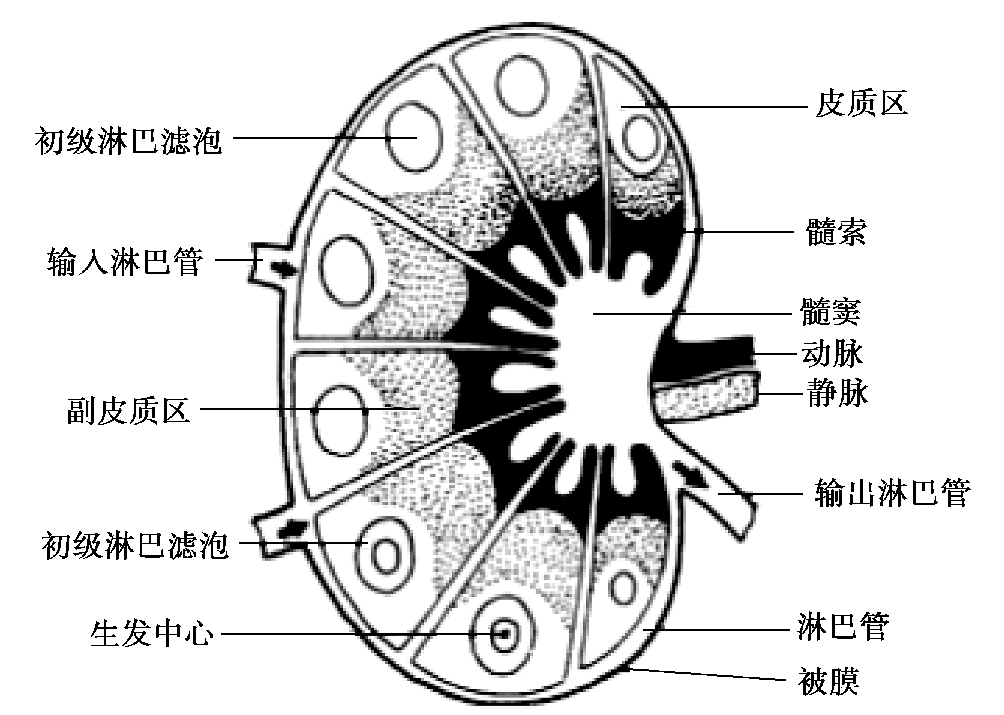
图4.6 淋巴结的结构
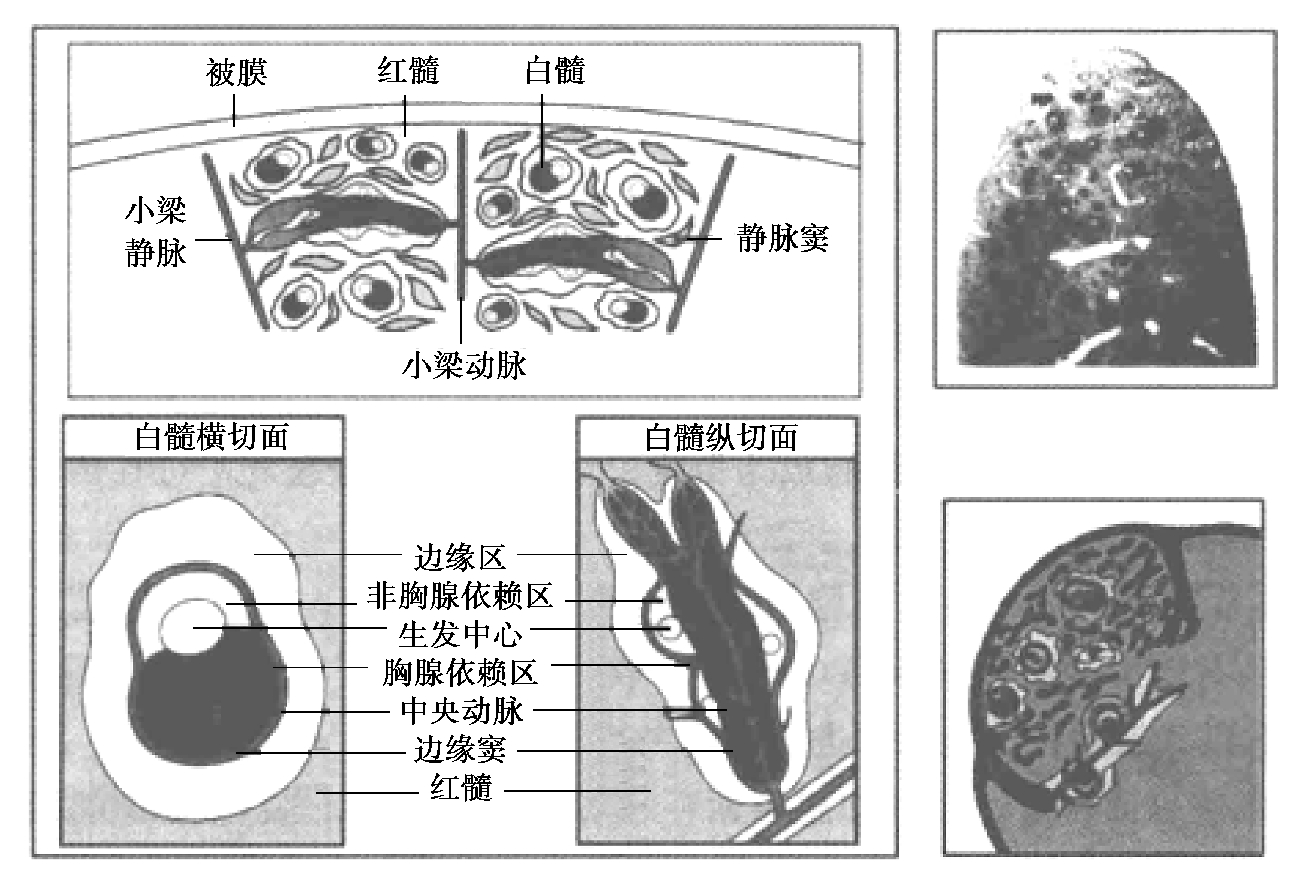
图4.7 脾脏的结构
(3)哈德氏腺。哈德氏腺是禽类眼窝腺体之一,能接受抗原刺激产生特异性抗体,通过泪液进入上呼吸道黏膜分泌物中,成为口腔、上呼吸道的抗体来源之一,不仅是重要的局部免疫器官,还可激发全身免疫。
(4)其他淋巴组织。包括骨髓、扁桃体和散布全身的其他淋巴组织,构成了机体重要的黏膜免疫系统。骨髓是重要的外周免疫器官,能产生大量抗体。
(二)免疫细胞
凡参与免疫应答或与免疫应答有关的细胞,统称为免疫细胞,其种类很多。
1.免疫活性细胞
在免疫细胞中,接受抗原物质刺激后能分化增殖并产生特异性免疫应答的细胞,称为免疫活性细胞或抗原特异性淋巴细胞,主要有T 细胞、B 细胞、自然杀伤细胞、杀伤细胞等。除中枢神经系统外,所有组织均含有淋巴细胞。
骨髓的多功能干细胞分化为淋巴细胞,而后淋巴细胞分化为前T 细胞和前B 细胞。前T 细胞进入胸腺发育成为成熟的T 细胞,前B 细胞在哺乳类动物的骨髓或在禽类的腔上囊分化发育为成熟的B 细胞。成熟的T 细胞在外周免疫器官的胸腺依赖区定居和增殖,而B细胞在非胸腺依赖区定居和增殖。T 细胞在接受抗原刺激后分别活化、增殖和分化为效应T细胞,执行细胞免疫功能(一般存活4~6 天);B 细胞则分化为浆细胞,由浆细胞产生特异性抗体,发挥体液免疫功能(一般只能存活2 天)。一部分T 细胞和B 细胞变为长寿的免疫记忆细胞,进入淋巴细胞再循环,可存活数月到数年。
2.辅佐细胞
对抗原进行捕捉、加工和处理的巨噬细胞、树突状细胞等称为免疫辅佐细胞,简称A 细胞。由于辅佐细胞在免疫应答中能将抗原呈递给免疫活性细胞,因此成为抗原呈递细胞(APC)。
(1)单核-巨噬细胞系统。起源于骨髓的干细胞,其子代是单核细胞。它们进入血液循环,在该处停留几天后,再移行到组织内,发育成巨噬细胞,分布于机体各处,其中游离存在于血液循环中的,称为单核细胞;移行到组织以后,定居于结缔组织和各种脏器内的巨噬细胞称为组织细胞;神经组织内的称为小胶质细胞;被覆于肝脏窦状隙的叫作枯否氏细胞。其他如腹腔、肺泡、脾脏、淋巴结、骨髓内都有巨噬细胞的存在。
(2)树突状细胞。简称D 细胞,来源于骨髓和脾脏的红髓,成熟后主要分布脾脏和淋巴结中,结缔组织中也广泛存在。树突状细胞表面伸出很多树突状突起。胞内线粒体丰富,高尔基体发达,但无溶酶体和吞噬体,故无吞噬能力。大多数树突状细胞可处理与递呈不需细胞处理的抗原,尤其是可溶性抗原,能将病毒抗原、细菌内毒素抗原等递呈给免疫活性细胞。此外,B 细胞、红细胞、朗罕氏细胞也具有抗原递呈作用。
3.其他免疫细胞
(1)杀伤细胞。简称K 细胞,又称抗体依赖性淋巴细胞毒细胞,是一种直接源自骨髓的淋巴细胞。其主要存在于腹腔渗出液、血液和脾脏中,淋巴结中很少,在骨髓、胸腺和胸导管中含量极微。K 细胞的主要特点是释放细胞毒,裂解靶细胞,这种作用称为抗体依赖性细胞介导的细胞毒作用(ADCC)。K 细胞杀伤的靶细胞包括病毒感染的宿主细胞、恶性肿瘤细胞、移植物中的异体细胞及某些较大的病原体(如寄生虫)等。因此,K 细胞在抗肿瘤免疫、抗感染免疫和移植物排斥反应、清除自身的衰老细胞等方面有一定的意义。
(2)自然杀伤细胞。简称NK 细胞,又叫自然杀伤淋巴细胞或无标志细胞,是一群既不依赖抗体,也不需要抗原刺激和致敏就能杀伤靶细胞的淋巴细胞,动物出生后2~3 周由骨髓干细胞发育而来。该细胞表面存在着识别靶细胞表面分子的受体结构,通过此受体与靶细胞结合而发挥杀伤作用。NK 细胞来源于骨髓,主要存在于外周血和脾脏中,淋巴结和骨髓中很少,胸腺中不存在。NK 细胞的主要生物学功能为非特异性地杀伤各种靶细胞如组织细胞、肿瘤细胞,抵抗多种微生物感染及排斥骨髓细胞的移植,同时通过释放多种细胞因子(如IL-1、IL-2、干扰素等),发挥免疫调节作用。
(3)粒细胞。胞浆中含有颗粒的白细胞统称为粒细胞,包括嗜中性粒细胞、嗜碱性粒细胞和嗜酸性粒细胞。粒细胞是血液中的主要吞噬细胞,具有高度的移动性和吞噬功能。嗜酸性粒细胞胞浆内有许多嗜酸性颗粒,颗粒中含有多种酶,尤其富含过氧化物酶。该细胞具有吞噬杀菌能力,并具有抗寄生虫的作用,寄生虫感染时往往嗜酸性粒细胞增多。嗜碱性粒细胞内含有大小不等的嗜碱性颗粒,颗粒内含有组织胺、白三烯、肝素等参与Ⅰ型变态反应的介质。
(4)红细胞。研究表明,红细胞和白细胞一样具有重要的免疫功能,它具有识别抗原、清除体内免疫复合体、增强吞噬细胞的吞噬功能、递呈抗原信息及免疫调节等功能。
免疫细胞诱生示意图如图4.8 所示。
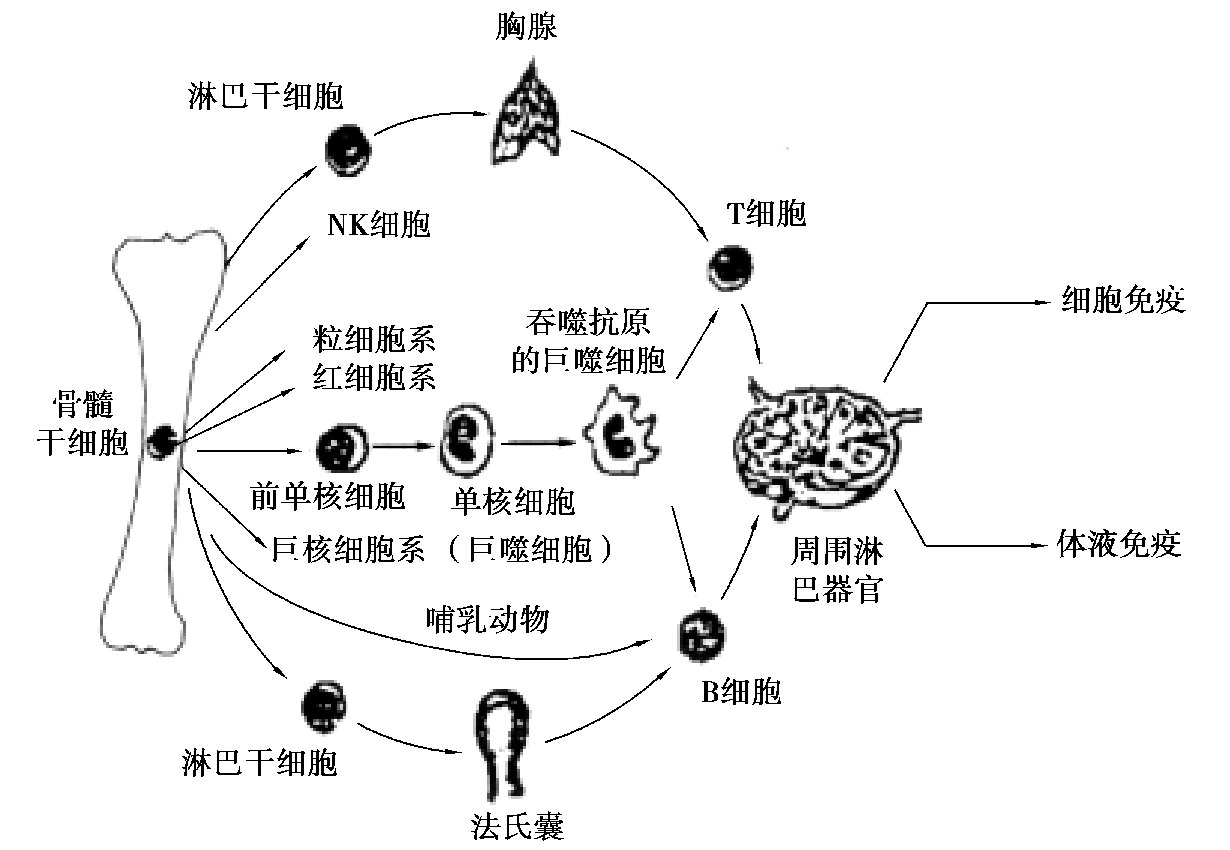
图4.8 免疫细胞诱生示意图
二、抗原
凡能刺激机体产生抗体和致敏淋巴细胞,并能与相应的抗体和致敏淋巴细胞发生特异性反应的物质,称抗原或免疫原。
抗原具有双重特性,包括免疫原性和反应原性:①免疫原性,指抗原能刺激机体产生抗体和致敏感淋巴细胞的特性,即产生免疫应答的特性。②反应原性,指抗原能与相应的抗体和致敏淋巴细胞(即能与相应的免疫反应产物)发生特异性结合反应的特性。抗原的免疫原性和反应原性统称为抗原的抗原性。
(一)抗原的分类
1.根据抗原性质分类
(1)完全抗原。其既具有免疫原性,又具有反应原性的物质,称为完全抗原。如大多数蛋白质、细胞、病毒、立克次体等微生物。
(2)不完全抗原。只有反应原性没有免疫原性的物质,称为不完全抗原,又称半抗原。如细菌的荚膜多糖、类脂质、脂多糖为复合半抗原,抗生素、酒石酸、苯甲酸等低分子化合物为简单半抗原。
2.根据对胸腺的依赖性分类
(1)胸腺依赖性抗原(TD 抗原)。这类抗原在刺激机体B 细胞分化和产生抗体的过程中,需要巨噬细胞等抗原递呈细胞和辅助性T 细胞的协助。绝大多数抗原属于此类,如异种红细胞、异种蛋白质等。
(2)非胸腺依赖性抗原(TI 抗原)。这类抗原在刺激机体产生免疫反应过程中不需要辅助性T 细胞的协助,直接刺激B 细胞产生抗体。仅少数抗原属于此类,如大肠杆菌脂多糖。
(二)重要的微生物抗原
1.细菌抗原
细菌的各种结构都有多种抗原成分,其抗原结构比较复杂,因此细菌具有较强的抗原性。细菌抗原主要有以下几种类型。
(1)菌体抗原(O 抗原)。主要指革兰氏阴性菌细胞壁抗原,位于细胞壁上,其成分是脂多糖(LPS),耐热,性质比较稳定。
(2)鞭毛抗原(H 抗原)。主要指鞭毛蛋白的抗原性。
(3)菌毛抗原(F 抗原)。为许多革兰氏阴性菌和少数革兰氏阳性菌具有,菌毛是由菌毛素组成,有很强的抗原性。
(4)荚膜抗原(K 抗原)。又称表面抗原,主要指荚膜多糖和荚膜多肽的抗原性。
2.毒素抗原
很多细菌(如破伤风梭菌、内毒梭菌)产生外毒素,其成分为糖蛋白或蛋白质,具有很强抗原性,能刺激机体产生抗体。外毒素经甲醛处理,其毒力减弱或完全丧失,但仍保留很强的免疫原性,称为类毒素,能刺激机体产生抗毒素抗体(抗毒素)。
3.病毒抗原
各种病毒都有相应的抗原结构。病毒很小,结构简单,有囊膜病毒的抗原特异性由囊膜上的纤突所决定,将病毒表面的囊膜抗原称为V 抗原。如流感病毒在其囊膜上有两种表型:V 抗原,即血凝素HA 和神经氨酸酶NA,HA 和NA 均属于糖蛋白,受病毒基因所控制,流感病毒血清型改变,主要HA 的变异,V 抗原具有型和亚型的特异性。没有囊膜的病毒,在衣壳上是蛋白质成分,有些病毒与核酸相连蛋白质(核蛋白)称为P 抗原。例如,口蹄疫病毒在核衣壳上3 种抗原VP1、VP2、VP3。VP1 是病毒保护性抗原(VP1 美国命名VP3)。此外,还有S 抗原(可溶性抗原)、NP 抗原(核蛋白抗原)。
4.真菌和寄生虫抗原
真菌、寄生虫及其虫卵都有特异性抗原,由于寄生虫属于真核生物,其组织结构复杂,因而寄生虫抗原的结构也很复杂。但免疫原性较弱,特异性也不强,交叉反应较多,一般很少用于进行分类鉴定。
三、抗体
抗体(Ab)是机体免疫活性细胞(B 淋巴细胞)受抗原刺激后,在血清和体液中出现的一种能与相应抗原发生特异性反应的免疫球蛋白(Ig)。抗体的化学本质是免疫球蛋白,含免疫球蛋白的血清常称为免疫血清或抗血清。包括免疫球蛋白G、A、M、D、E,简称IgG、IgA、IgM、IgD、IgE,家畜主要以前4 种为主。机体产生的抗体主要存在于血液(血清)、淋巴液、组织液和其他外分泌液中,因此,将抗体介导的免疫称为体液免疫。
抗体具有以下5 个特点:
(1)仅由鱼类以上脊椎动物的浆细胞产生。
(2)必须有相应的抗原物质刺激免疫细胞后才能产生。
(3)能与相应的抗原发生特异性、非共价和可逆性结合。
(4)其化学本质是一类具有体液免疫功能的可溶性球蛋白。
(5)因抗体是蛋白质,故既具有抗体功能,也可作抗原去刺激异种生物产生相应的抗体,成为抗抗体。
(一)免疫球蛋白的种类
1.IgG
IgG 是动物血清中含量最高的球蛋白,占75%~80%。由脾脏和淋巴结中的B 淋巴细胞分化的浆细胞产生。IgG 是介导体液免疫的主要抗体,其在血液中产生稍迟,但含量高,维持时间长,对构成机体的免疫力有重要的作用,可发挥抗菌、抗病毒、抗毒素及调理、凝集和沉淀抗原的作用,同时也是血清学诊断和疫苗免疫后检测的主要抗体,也是引起Ⅱ型、Ⅲ型变态反应及自身免疫病的抗体。
2.IgM
IgM 是由5 个单体J 链连接组成的五聚体,其分子量是免疫球蛋白中最大的,又称为巨球蛋白,其含量仅占血清球蛋白的10%左右,是机体初次体液免疫反应最早出现的抗体,但持续时间短。因此,IgM 不是抗感染免疫的主要抗体,但可通过检查IgM 进行早起诊断。
IgM 是高效能抗体,具有抗菌、抗病毒、中和毒素等免疫活性,其抗原结合位点多,杀菌、溶菌、促进吞噬等作用比IgG 要强。IgM 有免疫损伤作用,它参与Ⅱ型、Ⅲ型变态反应。
3.IgA
以单体和二聚体两种形式存在。单体存在与血清中,称为血清型IgA,占血清球蛋白的10%~20%,具有抗菌、抗病毒、抗毒素作用。二聚体由J 链连接而成,主要存在于呼吸道、消化道、生殖道外分泌液中,以及初乳、唾液、泪液等分泌液中,称为分泌型IgA。分泌型IgA对机体呼吸道、消化道等局部黏膜起着重要的保护作用。
4.IgE
IgE 又称皮肤至敏性抗体或亲细胞抗体,基本结构有一个单体结构,相对分子量为200 000,IgE 的产生部位与分泌型IgA 的相似,是由呼吸道、消化道黏膜固有层中的浆细胞所产生的,在血清中的含量甚微,占免疫球蛋白的0.002%。IgE 是一种亲细胞性抗体,易与皮肤组织、肥大细胞、血液中的嗜碱性粒细胞和血管内皮细胞结合,介导Ⅰ型过敏反应。此外,IgE 在抗寄生虫及某些真菌感染中也起重要作用。
5.IgD
它是近年来一类仅在人体内发现的一种抗体,基本结构与IgG 相似,有一个单体结构,相对分子质量为170 000。在血清中含量极低,不稳定,易被降解。迄今IgD 的功能尚未完全清楚,目前认为IgD 是B 细胞的重要表面标志,是作为成熟B 细胞膜上的抗原特异性受体,而且与免疫记忆有关。有报道认为,IgD 与某些过敏反应有关。(https://www.daowen.com)
(二)抗体产生的一般规律
抗原初次进入机体所引发的体液免疫应答,称为初次应答。当机体再次受相同抗原刺激时,记忆性淋巴细胞可迅速、高效、特异地产生体液免疫应答,称为再次应答或回忆应答。抗体产生的一般规律,如图4.9 所示。
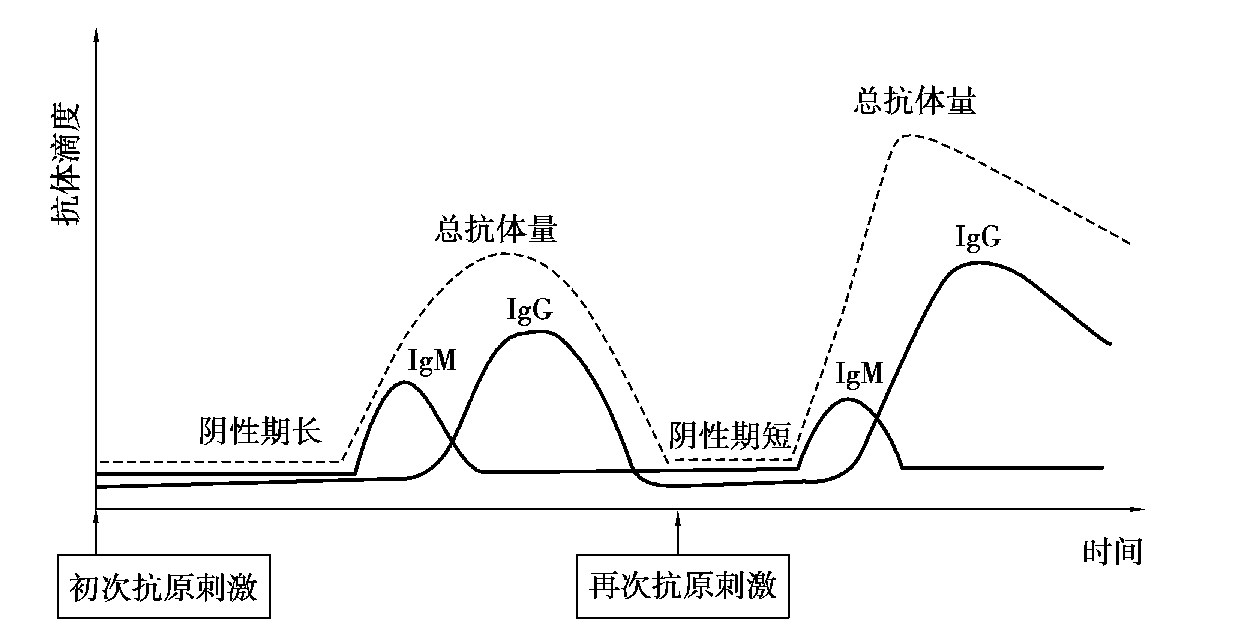
图4.9 抗体产生的一般规律
1.初次应答
抗原初次进入动物机体后,在一定时期内体内查不到抗体或抗体产生很少,这一时期称为潜伏期。潜伏期的长短视抗原的种类而异,如初次注射的是细菌苗,需经5~7 天血液中有抗体出现;若初次注射的是类毒素,则需经2~3 周才出现抗体;若初次注射的是病毒苗,则需经3~4 天才出现抗体。初次应答最早产生的抗体是IgM,抗体的亲和力相对较低。接着才产生IgG,IgA 常在IgG 出现后2 周至1~2 个月才能在血液中查出,而且含量少。初次应答产生的抗体总量较低,维持时间也较短。其中,IgM 的维持时间最短,IgG 可在较长时间内维持较高水平,其含量也比IgM 高。
2.再次应答
初次应答产生抗体量为下降期时,再次用相同抗原免疫,引起的再次应答可直接活化记忆B 细胞,反应性高、增殖快,与初次应答相比其潜伏期短、抗体滴度高、持续时间长、抗体亲和力高,以产生IgG 为主。如细菌抗原仅2~3 天,起初原有抗体量略显下降,随后抗体量迅速升高,多达几倍至几十倍,维持时间较长,产生的抗体大部分为IgG,再次应答的发生是上次应答时形成了记忆T 细胞和记忆B 细胞。在免疫应答中,根据IgM 产生早、消失快的特点,可通过检测特异性IgM 类抗体作为传染病的早期诊断指标之一。
(三)影响抗体产生的因素
抗体是动物机体免疫系统受抗原的刺激后产生的,因此,影响抗体产生的因素就在于抗原和机体两个方面。
1.抗原方面
(1)抗原的性质。抗原的性质影响免疫应答的类型、速度和免疫期的长短及免疫记忆等。一般情况下,异源性强的抗原激活B 细胞,引起体液免疫;病原微生物多引起体液免疫。此外抗原的物理性状、化学结构及毒力的不同,产生的免疫效果也不一样。如给动物机体注射颗粒性抗原,只需2~5 天血液中就有抗体出现,而注射可溶性抗原类毒素则需2~3 周才出现抗毒素。一般来说,活菌苗比死菌苗免疫效果好,因为活菌苗抗原性比较完整。制造死菌苗必须选用毒力强、抗原性良好和当地流行菌株作为种毒。
(2)抗原的用量、免疫次数及间隔时间。在一定限度内,抗体的产生随抗原用量的增加而增加。但当抗原用量过多,超过了一定限度,抗体的形成反而受到抑制,称此为免疫麻痹。呈现“免疫麻痹”的动物,经过一定时间,待大量抗原被分解清除后,麻痹现象可以解除。和上述情况相反,如果抗原剂量太少,也不能刺激机体产生抗体。所以在进行预防接种时,细菌(病毒)苗的用量必须严格按照规定取用。一般注射弱毒活细菌(病毒)苗,由于活微生物可以在局部适当繁殖,能比较长久地在机体内存在,起到加强刺激的作用,一次注射即可达到目的。而灭活苗和类毒素用量较大,应免疫2~3 次才能产生足够抗体,间隔7~10 天,类毒素需间隔6 周左右。
(3)免疫途径。由于抗原注射途径的不同,抗原在体内停留的时间和接触的组织也不同,因此会产生不同的结果。免疫途径的选择以刺激机体产生良好的免疫反应为原则,因为大多数抗原易被消化酶降解而失去免疫原性,所以多数疫苗采用非经口途径免疫,如皮内、皮下、肌肉等注射途径以及滴鼻、点眼、气雾免疫等,只有少数弱毒疫苗,如传染性法氏囊病疫苗可经饮水免疫。
2.机体方面
动物的年龄、品种、营养状况、某些内分泌激素及疾病等均可影响抗体的产生。如初生或出生不久的动物,免疫应答能力较差。其原因主要是免疫系统发育尚未健全,其次是受母源抗体的影响。母源抗体是指动物机体通过胎盘、初乳、卵黄等途径从母体获得的抗体。母源抗体可保护幼畜禽免于感染,还能抑制或中和相应抗原。因此,给幼畜禽初次免疫时必须考虑母源抗体的影响。此外,老龄动物的免疫功能逐渐下降,或者动物处于严重的感染期,免疫器官和免疫细胞遭受损伤,都会影响抗体的形成。
四、免疫应答
免疫应答是动物机体免疫系统受抗原刺激后,免疫细胞对抗原分子的识别并产生一系列复杂的免疫连锁反应和表现出特定的生物学效应的过程。机体通过有效的免疫应答,来保持环境的平衡和稳定。
(一)免疫应答的参与细胞、表现形式及发生场所
参与机体免疫应答的核心细胞是T 细胞和B 细胞,巨噬细胞等是免疫应答的辅佐细胞,也是免疫应答不可缺少的细胞。免疫应答的表现形式为体液免疫和细胞免疫,分别由B 细胞、T 细胞介导。
淋巴结、脾脏等外周免疫器官是发生免疫应答的主要场所。抗原进入机体后一般先通过淋巴循环进入淋巴结,进入血液的抗原则滞留于脾脏和全身各淋巴组织,随后被淋巴结和脾脏中的抗原递呈细胞捕获、加工和处理,而后表达于抗原递呈细胞表面。与此同时,血液循环中成熟的T 细胞和B 细胞,经淋巴组织中的毛细血管后静脉进入淋巴器官,与表达于抗原递呈细胞表面的抗原接触而被活化、增殖和分化为效应细胞,并滞留于该淋巴器官内。由于正常淋巴细胞的滞留,特异性增殖,以及因血管扩张所致体液成分增加等因素,引起淋巴器官的迅速增长,导致感染部位附近的淋巴结肿大。待免疫应答减退后才逐渐恢复到原来的大小。
(二)免疫应答的基本过程
免疫应答可分为3 个阶段:致敏阶段、反应阶段和效应阶段。免疫应答的基本过程,如图4.10 所示。
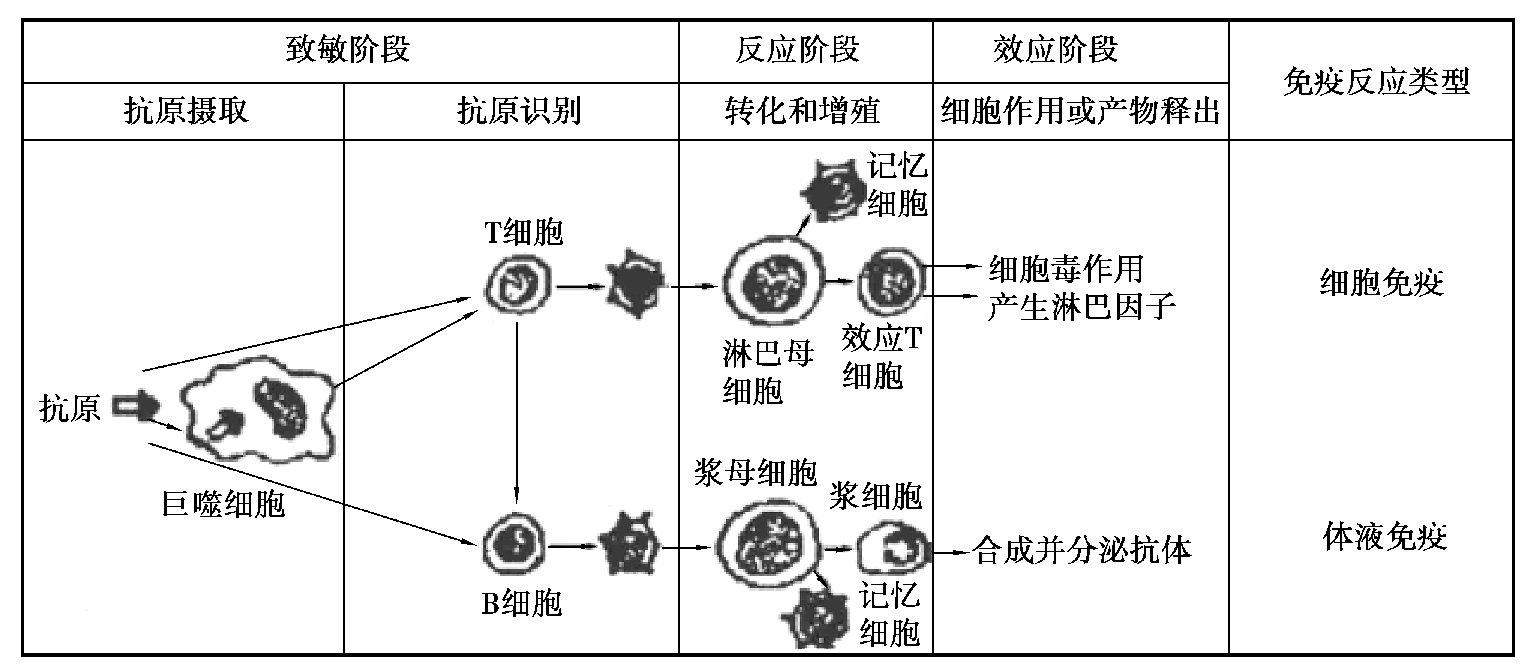
图4.10 免疫应答基本过程示意图
1.致敏阶段
致敏阶段又称感应阶段,是抗原物质进入体内,抗原递呈细胞对其摄取、识别、捕获、加工处理和递呈以及T 细胞和B 细胞对抗原的识别阶段。
当抗原物质进入机体后,大多数颗粒性抗原首先被巨噬细胞吞噬,并通过巨噬细胞内溶酶体的作用,把抗原消化降解,保留其具有免疫原性的抗原部分。这部分抗原多浓集与巨噬细胞,通过细胞面直接接触方式将抗原信息传递给T 细胞引起细胞免疫;或者再经T 细胞将抗原信息传递给B 细胞引起体液免疫,这类由巨噬细胞及T 细胞与B 细胞相互协作引起体液免疫的抗原称为胸腺依赖性抗原(TD 抗原)。少数抗原(如荚膜多糖、脂多糖)不需要巨噬细胞和T 细胞的辅助,可直接刺激B 细胞引起体液免疫,这类抗原称为非胸腺依赖性抗原(TI 抗原)。另外,一些可溶性抗原可能会直接被T 细胞吞饮。
2.反应阶段
反应阶段又称增殖分化阶段,反应阶段是T 细胞或B 细胞受抗原刺激后,进行活化、增殖与分化,以及产生效应性淋巴细胞和效应分子的过程。诱导产生细胞免疫时,上述活化的TH 细胞分化、增殖为淋巴母细胞,而后再转化为致敏T 细胞。诱导产生体液免疫时,抗原则刺激B 细胞分化,增殖为浆母细胞,而后成为产生抗体的浆细胞。T 细胞、B 细胞在分化过程中均有少数细胞中途停止分化而转变为长寿的记忆细胞(T 记忆细胞及B 记忆细胞)。记忆细胞储存着抗原的信息,在体内可活数月、数年或更长的时间,以后再次接触同样抗原时,便能迅速大量增殖成致敏淋巴细胞或浆细胞。
3.效应阶段
主要体现在活化的效应性细胞(细胞毒性T 细胞与迟发型变态反应性T 细胞)和效应分子(细胞因子和抗体)发挥细胞免疫效应和体液免疫效应的阶段。这些效应细胞与效应分子共同作用清除抗原物质。当致敏T 细胞再次遇到同样抗原时,即通过TD 细胞释放一系列可溶性活性介质(淋巴因子)或通过TC 细胞与靶细胞特异性结合,最后使靶细胞溶解破坏(细胞毒效应)而发挥细胞免疫作用,浆细胞则通过合成分泌抗体发挥体液免疫作用。
(三)免疫应答分类
免疫应答可根据效应分为正免疫应答和负免疫应答,根据对机体影响可分为生理性免疫应答和病理性免疫应答,还可根据免疫细胞及效应成分的不同分为细胞免疫和体液免疫。
1.细胞免疫
由T 细胞介导的免疫应答,称为细胞免疫。主要是指T 细胞在抗原的刺激下,增殖分化为效应性T 淋巴细胞并产生细胞因子,从而发挥免疫效应的过程。一般细胞免疫T 细胞只能结合肽类抗原,对于其他异物和细胞性抗原须经抗原递呈细胞的吞噬,将其消化降解成抗原肽,递呈于抗原递呈细胞表面,供T 细胞识别。T 细胞识别后开始活化即母细胞化,表现为胞体变大,胞浆增多,核仁明显,大分子物质合成与分泌增加,随后增殖,分化出大量的具有不同功能的效应T 细胞,同时产生多种细胞因子,共同清除抗原,实现细胞免疫。其中一部分T 细胞在分化初期就形成记忆T 细胞而暂时停止分化,受到同种抗原的再次刺激时,便迅速活化增殖,产生再次应答。
2.体液免疫
由B 细胞介导的免疫应答,称为体液免疫应答。体液免疫效应是由B 细胞通过对抗原的识别、活化、增殖,最后分化为浆细胞并合成分泌抗体来实现的,因此,抗体是介导体液免疫效应的效应分子。
B 细胞对抗原的识别视抗原不同而异。由TI 抗原引起的体液免疫不需要抗原递呈细胞和TH 细胞的协助,抗原能直接与B 细胞表面的抗原受体特异性结合,引起B 细胞活化。而由TD 抗原引起的体液免疫,抗原必须经过抗原递呈细胞的捕捉、吞噬、处理,然后把含有抗原决定簇的片段呈送到抗原递呈细胞表面。只有TH 细胞识别带有抗原决定簇的抗原递呈细胞后,B 细胞才能与抗原结合被激活。由TD 抗原激活的B 细胞,一小部分在分化过程中停留下来不再继续分化,成为记忆性B 细胞。当记忆性B 细胞再次遇到同种抗原时,可迅速分裂,形成众多的浆细胞,表现快速免疫应答。而由TI 抗原活化的B 细胞,不能形成记忆细胞,并且只产生IgM 抗体,不产生IgG。
五、特异性免疫的抗感染作用与获得途径
(一)抗感染作用
感染是指病原体侵入机体,在体内繁殖,释放出毒素和酶,或侵入细胞组织,引起细胞组织以致器官发生病理变化的过程。这一过程同时也伴随着机体的免疫应答和非特异性防御功能。当非特异性免疫不能阻止侵入的病原体生长繁殖并加以消灭时,对该病原体的特异性免疫逐渐形成,这就大大加强了机体抗感染免疫的能力,使感染向有利于机体的方向转化,直至感染中止。
1.抗细菌感染免疫
细菌感染引起疾病的机理有多种,一般是通过释放毒素或通过侵入和繁殖,引起宿主细胞物理性破坏。细菌的毒素可以分为两类:一类是从细菌内分泌的外毒素,如破伤风毒素、白喉毒素等;一类是从G -菌细胞壁得来的内毒素,如沙门氏菌的内毒素。
细菌感染可分为细胞外感染和细胞内感染。细胞外感染是指某种病原菌,如葡萄球菌、链球菌、巴氏杆菌、炭疽杆菌等,它们在吞噬细胞外繁殖,引起急性感染。急性细菌性感染多属细胞外细菌感染。细胞内感染是指某些细菌如结核杆菌、布鲁氏菌、炭疽杆菌等,在被吞噬后能抵抗吞噬细胞的杀菌作用,它们在吞噬细胞内能长期生存,甚至繁殖,不仅可利用吞噬细胞作为运输工具散布到其他部位,还可逃避体液因子和药物的作用。因此,细胞内感染多为慢性感染。
(1)抗细胞外细菌感染的免疫。细菌的细胞外感染免疫以多形核白细胞的吞噬作用以及抗体和补体的调理吞噬作用和溶菌作用为主;因毒素致病的则以抗毒素的中和作用为主;抗细胞外细菌的侵袭主要依靠体液免疫。
①溶菌或杀菌作用。未被吞噬的细菌通常被体液中的杀菌因素所杀灭。血清中的杀菌活性主要由抗体、补体和溶菌酶所介导。抗体与细菌表面抗原结合后,可以激活补体,引起和溶血反应一样的细胞膜的损伤。但对于多数G -菌来说,这一作用还不足以杀灭和溶解它们,如果同时结合溶菌酶的作用,破坏细菌表面的黏多糖,则补体可以直接达到细胞膜上,导致细菌溶解。
②调理吞噬作用。对于有荚膜的细菌,抗体作用于O 抗原,使其失去抗吞噬能力,易被吞噬细胞所吞噬和消化。对于无荚膜的细菌,抗体作用于O 抗原,通过IgG 与巨噬细胞上的受体结合,以促进其吞噬活性。与细菌结合的抗体(IgG 和IgM)又可活化补体,并通过活化的补体成分与巨噬细胞表面的受体结合,也可增加其吞噬作用。
③中和作用。细菌的外毒素和有致病作用的酶均可被相应的抗体(抗毒素)所中和而失去活性。抗毒素免疫虽然对本病有防御作用,但由于此种免疫功能形成较迟,对有荚膜的炭疽杆菌来说,吞噬细胞不能限制其侵袭性和产生毒素。因此,对没有免疫的动物来说,炭疽感染常导致动物的急性死亡。
(2)抗细胞内细菌感染的免疫。兽医学上比较重要的胞内菌有布鲁氏菌、结核杆菌、李氏杆菌和马鼻疽杆菌等。对这些病原的抵抗力主要来自细胞介导的免疫。感染动物的巨噬细胞在感染后约10 天就获得了此种能力,细胞增大,代谢增强,这些变化本身是一种获得性细胞介导免疫的表现。在接触细菌抗原后,致敏T 淋巴细胞释放出多种淋巴因子武装或活化了巨噬细胞。此类巨噬细胞的反应相对来说是非特异性的。特别是李氏杆菌感染时,这些活化的巨噬细胞能杀灭多种通常对巨噬细胞有抵抗力的细菌。
2.抗病毒感染免疫
抗病毒感染的免疫机制直接与病毒在宿主体内扩散、复制和感染的方式有关。病毒扩散和感染方式主要有细胞外、细胞内和核内3 种。细胞外扩散是指病毒在细胞内复制成熟后,溶解破坏细胞,从细胞内释放到细胞外,如口蹄疫病毒、猪水疱病病毒;也有以出芽方式从感染细胞中释放出来的,此时不伴有感染细胞的破坏,如新城疫病毒、猪瘟病毒。
就免疫方式来说,对胞外扩散的病毒通常以体液免疫为主,而抗细胞内或核内病毒的感染则以细胞免疫为主。
病毒感染分为局部感染和全身感染。局部感染是指病毒仅感染黏膜或某一器官的局部;此类病毒主要激发机体产生体液免疫反应,特别是产生分泌型抗体。这种免疫持续时间不长,免疫力不强。大多数病毒感染表现为全身感染,它们先在侵入的局部复制,然后进入血流引起轻度病毒血症,使病毒扩散至全身,接着侵害与病毒亲和力最强的易感组织,在那里大量复制引起局部病变。少数病毒,如乙型肝炎病毒可直接进入血液引起全身感染。引起全身感染的病毒可激发体液免疫和细胞免疫,所产生的免疫力坚强而持久。
参与抗病毒感染的免疫因子可分为非特异性(干扰素可影响T 细胞、B 细胞、巨噬细胞和NK 细胞的活性,促进抗肿瘤和抗病毒免疫)和特异性两类。
①中和作用。抗体与病毒表面抗原结合后,可改变病毒的表面结构,从而阻止病毒黏附和穿入宿主细胞,保护细胞免受病毒感染。
循环抗体能有效地中和血液中的病毒,但其作用受到抗体所能达到的部位的限制。对进入细胞的病毒,抗体的作用难以发挥。一般认为,中和抗体在初次感染的恢复中作用不大,但在阻止病毒的再次感染中起着很重要的作用。
黏膜表面的分泌型IgA 是机体防止再感染的重要机制。在适宜的侵入门户,抗病毒的分泌型IgA 的水平与机体抵抗再感染的能力呈正相关,此种抗体在局部可维持数月之久。
②抗体依赖的细胞毒作用和免疫溶解反应。不饱和的病毒和抗体的复合物还可武装K细胞、巨噬细胞和B 细胞,使它们获得对感染细胞的特异性杀伤作用。带抗原的感染细胞与抗体结合后,还可激活补体引起感染细胞的溶解。
参与抗病毒感染的细胞免疫主要有被抗原致敏的细胞毒T 细胞,致敏T 细胞释放淋巴因子,或抑制病毒复制,或直接杀死病毒,或裂解感染细胞,或增强巨噬细胞吞噬、破坏病毒的活力。
不少病毒能逃避宿主的免疫反应,呈持续感染状态。某些病毒可直接在淋巴细胞或巨噬细胞中繁殖,如白血病病毒主要感染淋巴细胞,这样就直接破坏了机体的免疫功能。此外,还有一种慢病毒感染,如绵羊痒病,病毒感染后不激发机体的免疫应答,也不诱发干扰素的产生。
3.抗寄生虫感染免疫
宿主对寄生虫的免疫,表现为免疫系统对寄生虫的识别和试图清除寄生虫的反应,也包括非特异性免疫和特异性免疫。特异性免疫又称获得性免疫。
(1)获得性免疫的类型。宿主感染寄生虫后,大多数可以产生获得性免疫。由于宿主种类、寄生虫虫种以及宿主与寄生虫之间相互关系的不同,获得性免疫又可分为3 种类型。
①缺少有效的获得性免疫。人体感染利什曼原虫时,虫体在巨噬细胞内繁殖和传播,很少出现自愈。
②非清除性免疫。寄生虫感染常常引起宿主对重复感染产生获得性免疫,此时宿主体内的寄生虫并未完全被清除,而是维持在低水平。如果宿主体内的虫体在使用药物后被清除,免疫力随即消失。这种免疫状态通常被称为带虫免疫。
③清除性免疫。这是寄生虫感染中少见的一种免疫类型。动物感染某种寄生虫并获得对该寄生虫的免疫力以后,临床症状消失,虫体完全被清除,并对再感染具有长期的特异性抵抗力。
(2)寄生虫的免疫逃避。寄生虫能在具有免疫力的宿主体内生存的现象称为免疫逃避。形成免疫逃避的原因有以下几点:
①抗原变异。寄生于家畜的布氏锥虫和伊氏锥虫的表面抗原经常发生变异,不断形成新的变异体,因而不受已经存在的抗体的作用,能在宿主体内长时间地存活下去。
②虫体体表获得宿主抗原。试验表明,血吸虫的早期童虫发育并移行至肺时,其表面抗原发生改变或被掩盖,因而可以逃避宿主免疫系统的识别。
③释放可溶性抗原。在锥虫病、犬恶丝虫病及血吸虫病患者血清中有寄生虫的可溶性抗原。这类抗原能阻止由特异性抗体介导的、作用于虫体的免疫效应,或者与抗体形成免疫复合物,从而抑制免疫反应。
④解剖位置的隔离。寄生于胃肠道或生殖道的寄生虫常受到局部分泌物中抗体的作用,而血循环中的抗体则较少发挥作用。如球虫得以逃避循环抗体的攻击。
(二)特异性免疫获得途径
1.主动免疫
动物自身在抗原刺激下主动产生特异性免疫保护力的过程,称为主动免疫。
(1)天然主动免疫。是指动物在感染某种病原微生物耐过后产生的对该病原体再次侵入的抵抗力。某些天然主动免疫一旦建立,往往持续数年或终生存在。自然环境中的病原微生物可通过呼吸道、消化道、皮肤或黏膜侵入,在动物机体内不断增殖,同时刺激机体的免疫系统产生免疫应答,如果机体的免疫系统能将病原体清除,即动物可耐过发病过程而康复,耐过的动物对该病原体的再次侵入具有坚强的特异性抵抗力。
(2)人工主动免疫。是指人工给机体接种抗原物质(如各种疫苗、类毒素等),刺激机体免疫系统发生免疫应答所产生的特异性免疫。人工主动免疫产生的免疫力持续时间长,免疫期可达数月甚至数年,而且有回忆反应,某些疫苗免疫后,可产生终生免疫。生产中,人工主动免疫是预防和控制传染病行之有效的措施之一。由于人工主动免疫不能立即产生免疫力,需要一定的诱导期,所以在免疫防治中应着重考虑这一特点。
2.被动免疫
免疫并非动物自身产生,而是被动接受其他动物形成的抗体或免疫活性物质而获得的特异性免疫力的过程,称为被动免疫。
(1)天然被动免疫。是指新生动物通过母体胎盘、初乳或卵黄从母体获得母源抗体,从而获得对某种病原体的免疫力。天然被动免疫持续时间较短,只有数周至几个月,但对保护胎儿和幼龄动物免于感染,特别是对于预防某些幼龄动物特有的传染病具有重要的意义。如动物的初乳中的IgG、IgM 可抵抗败血性感染,IgA 可抵抗肠道病原体的感染等。
(2)人工被动免疫。是指给机体注射免疫血清、康复动物血清或高免卵黄抗体而获得的对某种病原体的免疫力。其免疫维持时间短,根据半衰期的长短,一般维持1~4 周,多用于治疗和紧急预防。如抗犬瘟热病毒血清可防治犬瘟热,精制的破伤风抗毒素可防治破伤风,尤其是患病毒性传染病的珍贵动物,用抗血清防治更有意义。
