第一节 贫 血
病史摘要
病例一
患儿13个月,男,足月顺产,出生体重3 kg,母乳喂养,已添加少量稀粥和奶粉。近2个月面色逐渐苍白,食欲减退,不爱活动,不愿下地行走,有时萎靡不振。
体格检查:T 37.1℃,P 102次/分,R 21次/分,体重8.2 kg。面色、睑结膜、口唇、甲床均苍白,两肺听诊无异常,心音有力、律齐。腹平软,肝右肋下2.5 cm,脾左肋下刚扪及,质软。
血常规:红细胞3×1012/L,血红蛋白80 g/L,白细胞10.5×109/L,中性粒细胞42%,淋巴细胞57%。外周血涂片示红细胞大小不等,以小细胞为主,中央淡染区扩大。
病例二
患者30岁,男,从事油漆喷涂工作约5年,3个月前开始出现面色发黄,继而四肢、皮肤只要磕碰部位就会出现紫色瘀斑及散在出血点,到县医院查血象,血细胞三系均很低,血红蛋白50 g/L,血小板6×109/L,入院后复查血常规结果与前次相同,行骨髓穿刺后发现有核细胞增生极度低下。
病例三
患儿,男性,3岁,因面色苍白伴血尿1天入院。1天前食用新鲜蚕豆后,今日出现恶心、呕吐,排尿呈酱油样色,面色苍白。据家长反映,患者的姐姐也曾发生过类似情况。
体格检查:T 38℃,P 150次/分,R 40次/分,BP 80/60 mm Hg,呼吸急促,神志清,萎靡,面色苍白,皮肤及巩膜黄染,体型较同龄人瘦小。心、肺未及异常,肝、脾未触及,双肾区无叩击痛,神经系统检查未见异常。实验室检查:红细胞1.98×1012/L,血红蛋白53 g/L,血清总胆红素85.5 μmol/L,结合胆红素13.7 μmol/L,未结合胆红素71.8 μmol/L,尿蛋白质(++),隐血(+),尿胆红素(—),尿胆素原(+),尿液镜下未见红细胞。
诊断解析
病例一
根据患者的红细胞大小不等,以小细胞为主,中央淡染区扩大形态学特征,以及血红蛋白的浓度符合缺铁性贫血的特征,下一步可进行血清转铁蛋白受体、血清铁蛋白和网织红细胞检查以明确缺铁性贫血的类型和原因,进而开展有针对性的治疗。
病例二
根据患者外周血血象中三系降低、结合骨髓象有核细胞增生极度下降的情况,以及从事油漆喷涂工作这一发病诱因均符合再生障碍性贫血的特征,下一步需要根据患者的外周血中粒细胞、血小板、网织红细胞的计数值和骨髓象中有核细胞增生活跃程度对患者的病情予以评估以选择支持治疗方案,是非重症治疗方案还是重症治疗方案。
病例三
根据患者血、尿常规实验室检查结果,结合血尿和食用新鲜蚕豆的病史资料,符合蚕豆病引起的溶血性贫血的特征,下一步可进行葡萄糖—6—磷酸脱氢酶(G—6—PD)测定以进一步明确诊断。
知识拓展
贫血(anemia)是由多种原因引起的外周血中红细胞计数、血红蛋白含量或血细胞比容(PCV或HCT)低于本地区、相同年龄和性别人群参考范围下限的一种病理状态或综合征。贫血不是一种独立的疾病,而是很多疾病的共有症状。
1. 贫血产生的原因
(1) 红细胞生成减少:造血干细胞水平出现了问题会导致再生障碍性贫血,各种原因所致的单纯红细胞减少会导致纯红细胞再生障碍性贫血,造血原料中铁的缺乏会导致缺铁性贫血,造血原料中叶酸及维生素B12缺乏会导致巨幼细胞性贫血,骨髓正常造血受到抑制会导致骨髓病性贫血。
(2) 红细胞破坏及丢失过多:红细胞的生成和凋亡处于动态平衡中,正常不引起贫血。如果由于某种原因使这一平衡被打破并超过了骨髓代偿能力时,即引起贫血;红细胞丢失过多也会导致急、慢性失血性贫血。
2. 贫血的分类
(1) 贫血的形态学分类
1) 根据MCV、MCH、MCHC分类:见表2—1。
表 2—1 根据MCV、MCH、MCHC分类
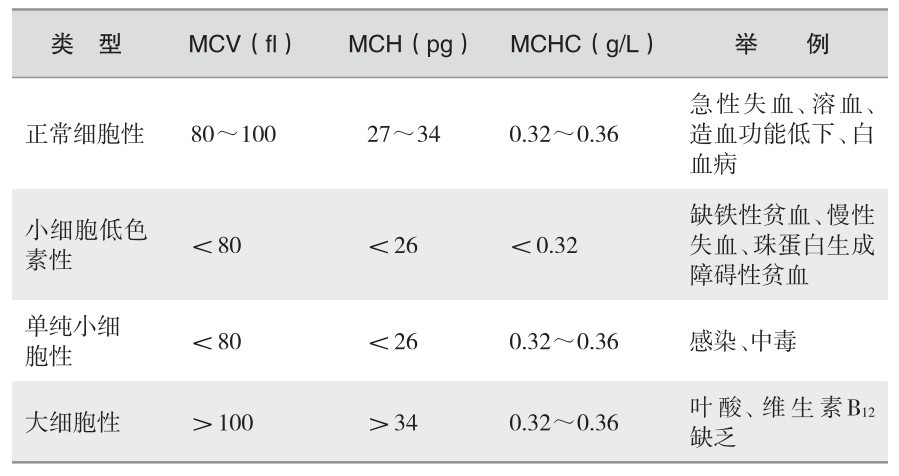
其优点是,推测贫血的可能病因,对小细胞低色素性贫血及大细胞性贫血的病因估计有很大帮助。其缺点是,过于简单,对正细胞性贫血的许多病因难以估计。此外,须有血红蛋白、红细胞、MCV的准确测定结果,才能计算出准确的平均参数,否则将导致分类错误或结果自相矛盾,难以解释。
此外,根据血涂片中红细胞形态,可粗略进行贫血的细胞形态分类,并与计算法的结果相互核对。明显的小细胞低色素性贫血或大细胞贫血,其红细胞与正常红细胞的大小和色泽显然不同。通过观察细胞形态,还可发现群体间的差异,如双相性贫血。
2) 按RDW和MCV的贫血分类法:见表2—2。
表 2—2 按RDW和MCV分类
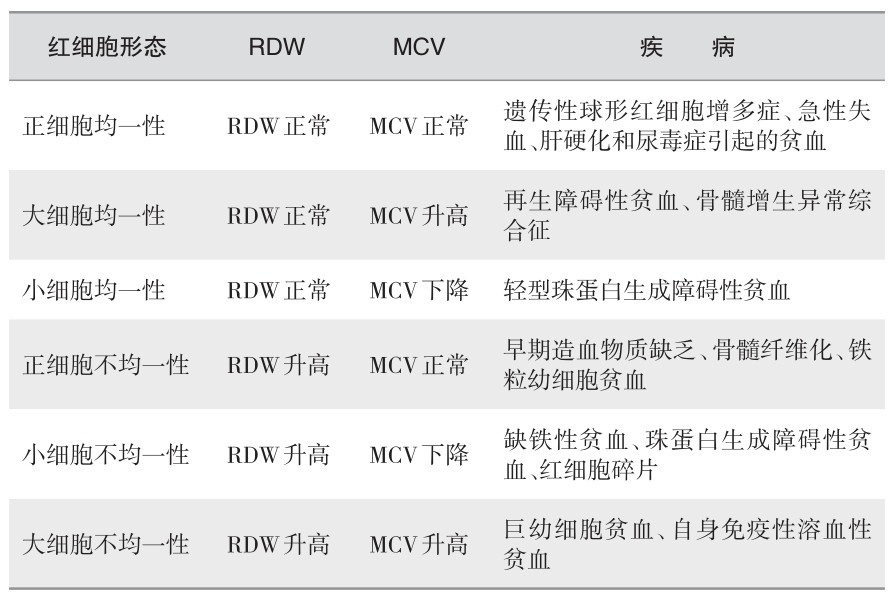
凡缺铁或缺乏叶酸、维生素B12所致营养性贫血,RDW均增高,即使尚未贫血,RDW亦可增高。溶血性贫血由于网织红细胞增高,使RDW增高,MCV正常或升高。再生障碍性贫血,RDW均正常, MCV多数增高,而部分病例可正常。
3) 镜下细胞形态学分类
● 根据血涂片中红细胞的形态特点,可粗略进行贫血的形态学分类,当某类异常形态的细胞出现较多时,对贫血的诊断有重要的提示作用。
正常红细胞:直径6 ~ 9 μm,见于正常人、再生障碍性贫血、急性失血性贫血。
大红细胞:直径>9 μm,见于巨幼细胞贫血(Mg A)、骨髓增生异常综合征(MDS)等。
巨红细胞:直径>12 μm,见于巨幼细胞贫血、骨髓增生异常综合征。
小红细胞:直径<6 μm,见于缺铁性贫血(IDA)、感染性贫血、珠蛋白生成障碍性贫血、遗传性球形红细胞增多症。
● 各种异形红细胞:同一张血片上有梨形、盔形、纺锤形等红细胞,且超过一定的数值,见于各种溶血性贫血(HA)。
泪滴形红细胞:骨髓纤维化。
靶形红细胞:珠蛋白生成障碍性贫血。
球形红细胞:遗传性球形红细胞增多症及自身免疫性溶血性贫血。
锯齿形红细胞:慢性肾功不全及人为因素。
棘形红细胞:肝硬化及脾切除术后。
●结构异常。(https://www.daowen.com)
嗜碱性点彩:见于铅中毒、巨幼细胞贫血、溶血性贫血、骨髓增生异常综合征、白血病等。
Howell-Jolly小体:见于巨幼细胞贫血、溶血性贫血、骨髓增生异常综合征、白血病、脾切术后。
Cabot环:主要见于巨幼细胞贫血、溶血性贫血、骨髓增生异常综合征等。
Heinz小体:见于G—6—PD酶缺乏等。
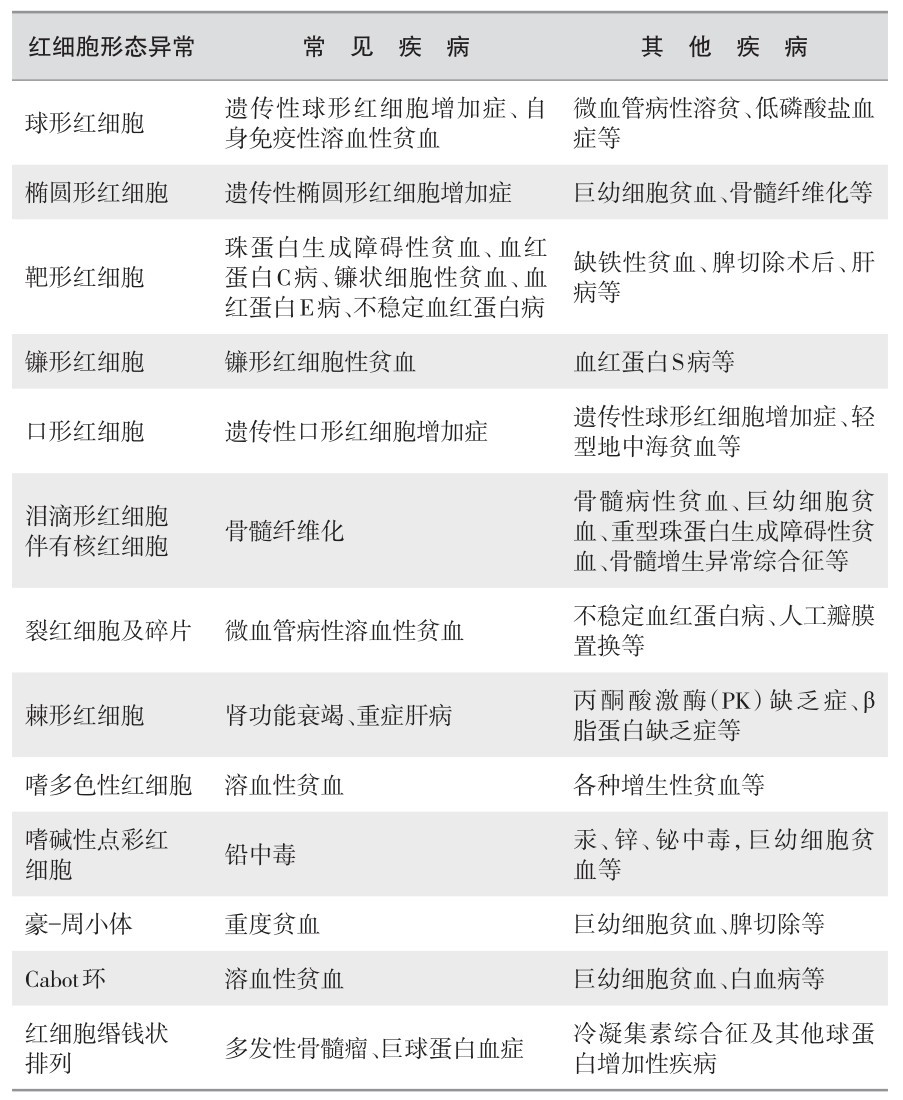
●贫血形态学分类小结:见表2—3。
表 2—3 贫血形态学分类

(续表)
(2) 贫血病因和发病机制的分类:见表2—4。
(3) 骨髓增生情况的分类
1) 根据骨髓有核细胞增生程度对贫血分类:见表2—5。
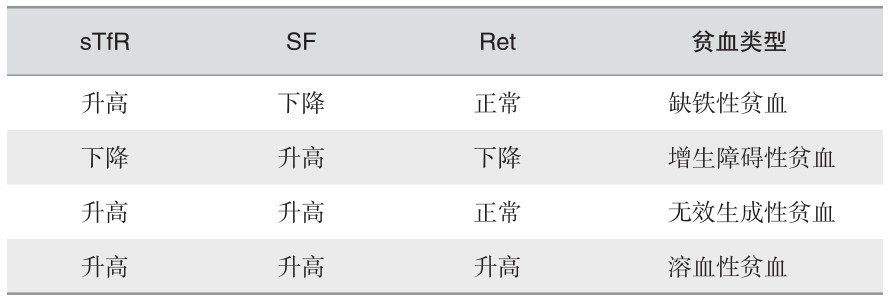
2) 根据血清转铁蛋白受体、血清铁蛋白和网织红细胞结果对贫血分类:见表2—6。
表 2—4 贫血病因及发病机制
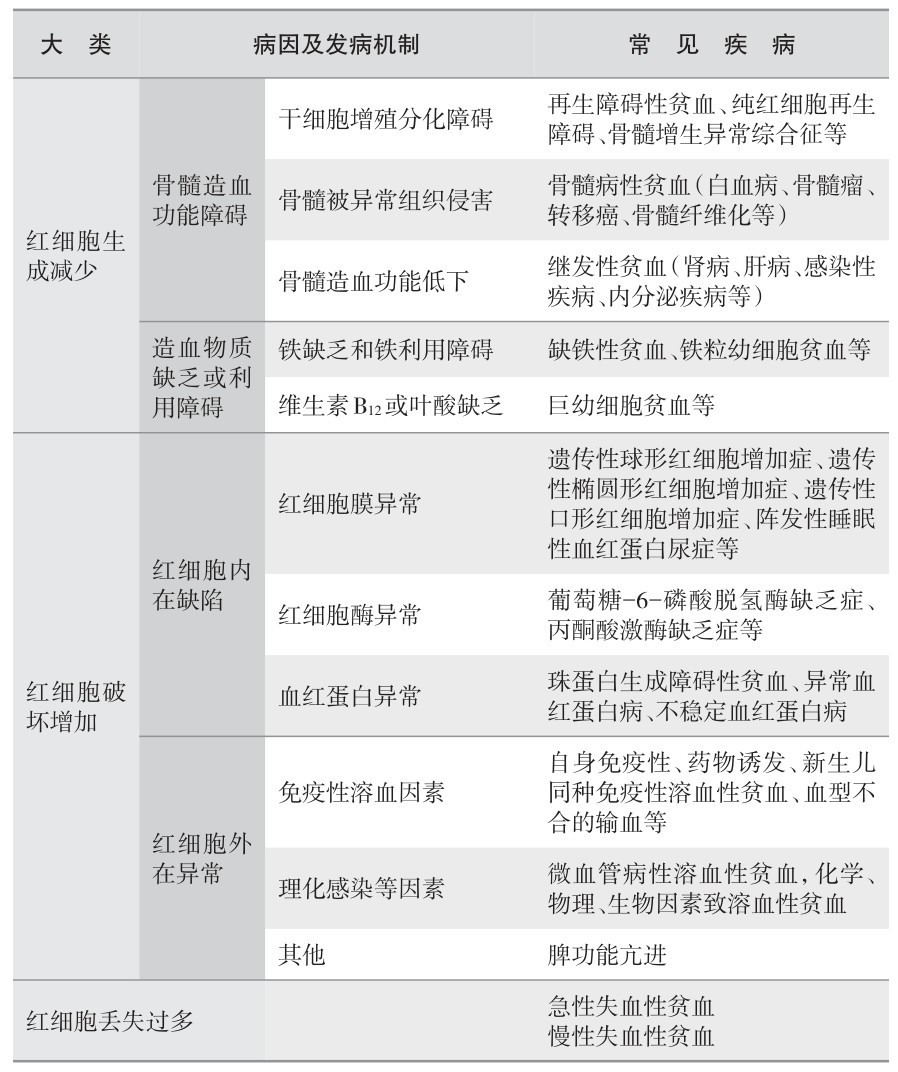
表 2—5 根据有核细胞増生程度的贫血分类

(续表)

表 2—6 根据s Tf R、SF、Ret的贫血分类
3. 贫血的临床表现
(1) 一般表现:疲乏、无力,皮肤、黏膜和甲床苍白。
(2) 心血管系统:心悸、心率加快,运动和情绪激动时更明显,重者出现心脏扩大,甚至心力衰竭。
(3) 呼吸系统:呼吸加深,运动和情绪激动时更明显。
(4) 神经系统:头晕、目眩、耳鸣、头痛、畏寒、嗜睡、精神萎靡不振等。
(5) 消化系统:食欲减退、恶心、消化不良、腹胀、腹泻和便秘等。
(6) 泌尿生殖系统:肾脏浓缩功能减退,可有多尿、蛋白尿等轻微的肾功能异常。
(7) 特殊表现:溶血性贫血常见黄疸、脾肿大等。
诊断思路
在诊断贫血的过程中,必须明确:是否有贫血、贫血的程度、贫血的原因和类型。临床上针对贫血的不同病因进行诊治,才能取得好的效果。
世界卫生组织制定的贫血标准(1972年):血红蛋白低于以下数值:6个月至6岁,小于110 g/L;6 ~ 14岁,小于120 g/L;成人男性,小于130 g/L;成年女性,小于120 g/L;妊娠妇女,小于110 g/L。
贫血程度的划分,轻度:血红蛋白>91 g/L,症状轻微;中度:血红蛋白60 ~ 90 g/L,体力劳动时心慌气短;重度:血红蛋白31 ~ 60 g/L,休息时心慌气短;极重度:血红蛋白<30 g/L,常合并贫血性心脏病。
1. 贫血诊断要点小结
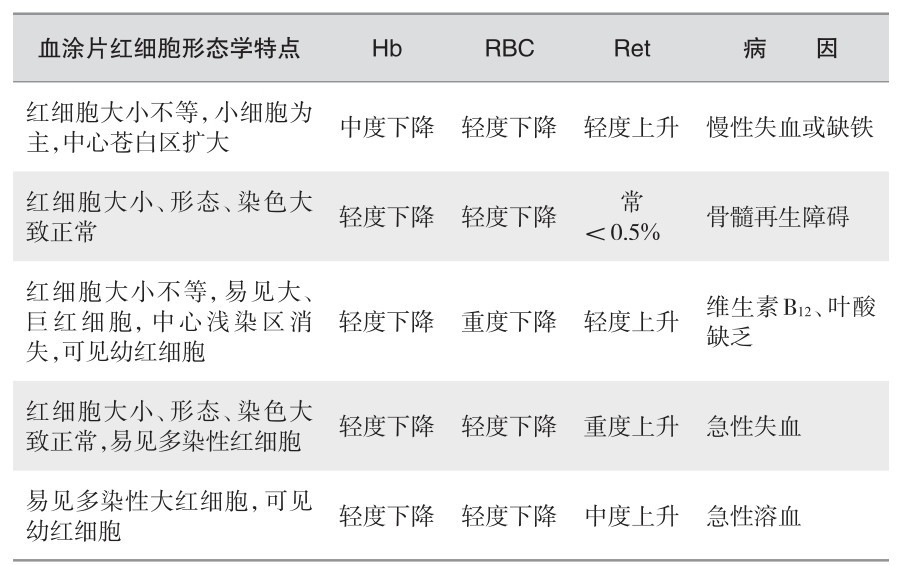
(1) 常见贫血形态学推断:见表2—7。
表 2—7 常见贫血形态学推断
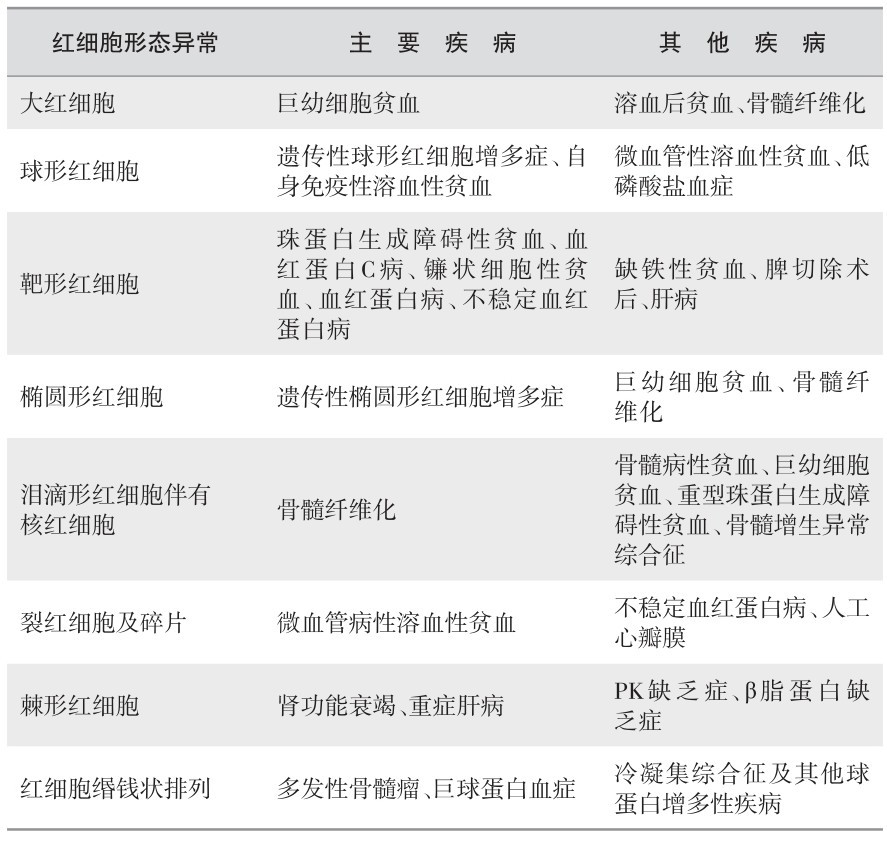
(2) 镜下红细胞异常提示贫血类型:见表2—8。
表 2—8 镜下红细胞异常提示贫血类型

(续表)
(3) 根据骨髓增生程度进行贫血诊断的主要实验室检查:见表2—9。
表 2—9 根据骨髓增生程度进行贫血诊断的主要实验室检查

(续表)
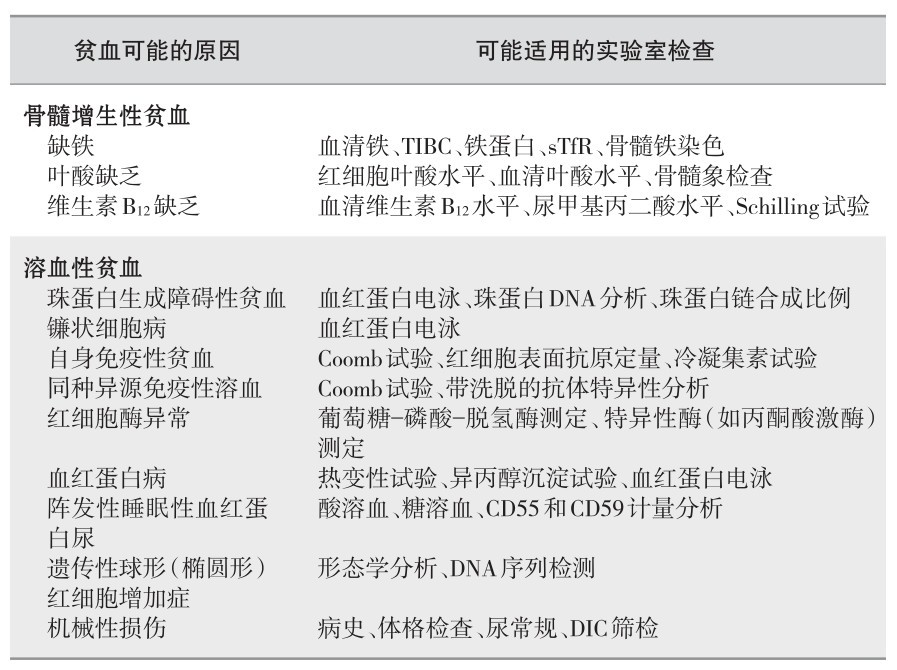
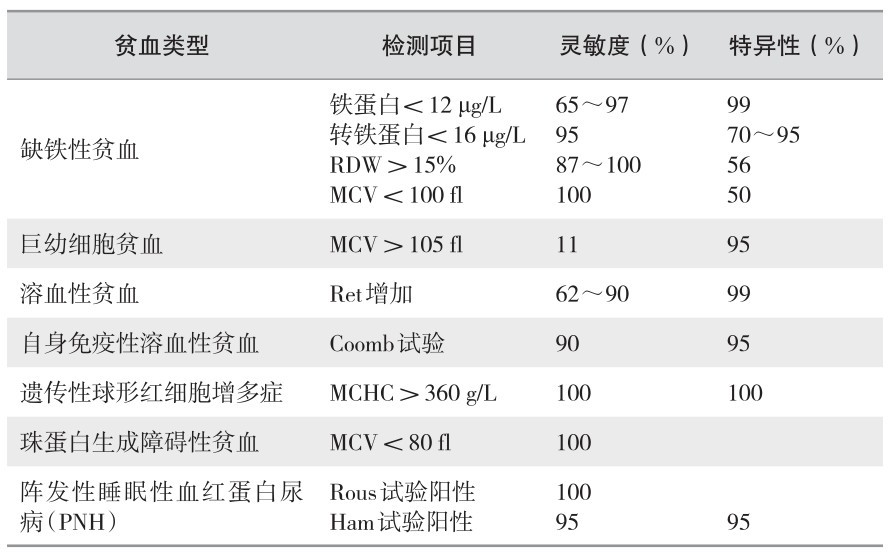
(4) 常见贫血的实验室检查项目诊断效用评估:见表2—10。
表 2—10 常见贫血实验室检查项目诊断效用评估
诊断应注意的问题
(1) 贫血是临床常见的症状,其正确诊断需综合分析临床症状、体征、血液学和其他检验结果。不同类型贫血不仅红细胞和血红蛋白降低,而且也会出现各种异常形态的红细胞,对各类型贫血的鉴别诊断具有重要意义。因此,必须仔细观察贫血患者的血涂片,还应注意白细胞和血小板的形态有无异常。
(2) 贫血的诊断以血红蛋白浓度低于正常最为重要,因为红细胞数量不一定能准确地反映贫血是否存在及其程度。小细胞贫血,红细胞的减少比血红蛋白下降程度轻;大细胞贫血,红细胞的减少比血红蛋白下降更显著;婴儿、儿童及妊娠妇女的血红蛋白及红细胞数量比成人约低10%。
(3) 在海拔高地区的居民,较在海平面居民的血红蛋白及红细胞为高,海拔每升高1 000 m,血红蛋白应升高4%。所谓正常参考区间是指在正常血容量时,当某些生理或病理情况时,如妊娠、肝硬化或低蛋白血症及充血性心力衰竭时,血浆容积增加,血液被稀释,血红蛋白浓度降低,易误诊为贫血。
