新生儿及婴幼儿听力筛查
(一)筛查流程
新生儿听力筛查包括听力初筛和复筛。
1.初筛
(1)住院期间的初筛,新生儿出生后在住院期间接受听力普遍筛查;初筛包含两个群体,其一是母婴同室的正常新生儿(图12-2),在生后2~7d进行听力筛查;其二是新生儿急重症病房住院(NICU)的病理性新生儿(图12-3),在病情稳定的出院前进行听力筛查。
(2)非住院期间的初筛,新生儿出生后在非住院期间接受听力普遍筛查,这部分新生儿是指家庭分娩、住院期间未进行筛查或其他医疗服务单位分娩后回家哺乳的新生儿,他们在新生儿期(生后1个月内)到门诊接受听力筛查。
2.复筛 初筛“未通过”,或初筛“可疑”者,在42d接受听力复筛;另外,即使初筛“通过”,但具有听力障碍高危因素的新生儿及婴幼儿,应告知家长让孩子接受定期的听力学监测,以便及时发现迟发性或进行性的听力障碍。
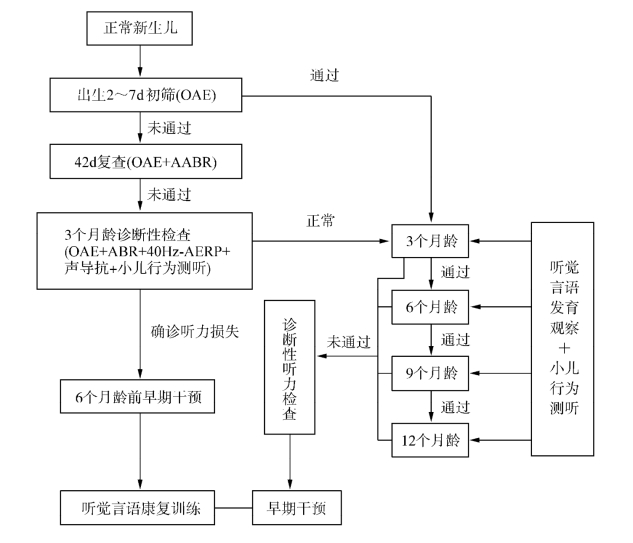
图12-2 正常新生儿听力筛查流程
(二)通过标准
根据国内新生儿听力筛查的临床经验和国外的资料,提出运用TEOAE进行听力筛查的三项通过标准,供初筛和复筛操作者参考:①TEOAE耳声发射总反应能量≥5dB SPL;②两套缓冲存储器中的信号重复率≥50%;③0.8,1.6,2.4,3.2和4.0kHz 5个半倍频程分析频率中3个以上频率的信噪比≥3dB。
在听力筛查的过程中,值得注意的是,TEOAE技术仅作为一种听力筛查方法,而非听力学诊断手段。未通过TEOAE筛查的新生儿或婴幼儿,需要进一步接受诊断性听力检查和随访后才可下结论,而不是筛查后马上就判断为听力障碍。这一点对新生儿或婴幼儿的父母乃至家庭其他成员都十分重要。我们既要对未通过听力筛查的新生儿或婴幼儿予以高度重视,保证其及时接受听力学诊断性检查和随访;又不要过早地下结论,避免引起家长不必要的担忧或恐慌。在对新生儿或婴幼儿的父母解释时,需要听力筛查相关的医师或技术人员掌握多方面的听力学和医学知识,并运用一定的说话技巧,才能够做到两者兼顾。
由于耳声发射引出的前提是中耳和外耳必须完好。当中耳有疾患或外耳道堵塞时,OAE可受到影响。随着中耳病变的好转(如胎液的吸收)或外耳道通畅后,OAE又可引出。目前国际上还提倡用自动ABR(AABR)来做新生儿听力筛查,当然这要决定于是否有条件购买这种设备,AABR对于发现蜗后病变具有特殊的意义。
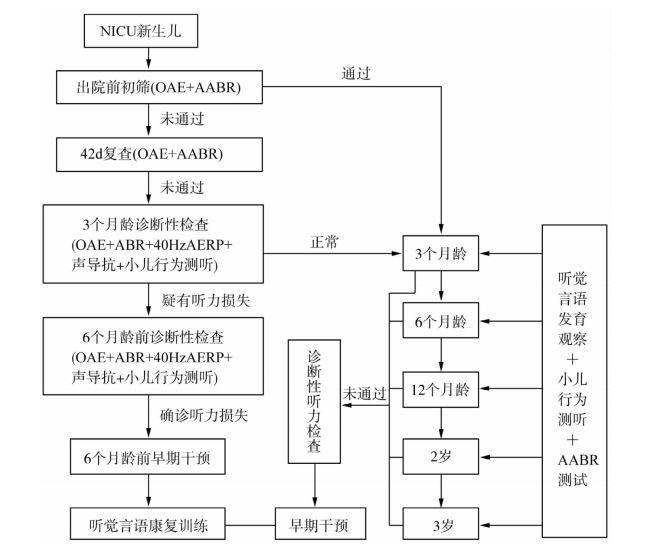
图12-3 NICU新生儿的听力筛查流程
(三)听力障碍高危因素
对于具有以下听力障碍高危因素之一的新生儿及婴幼儿,应告知家长在孩子生后的1个月或42d左右接受听力复筛,在3周岁以前,还应接受每3个月1次的听力学监测,以便早期发现听力障碍。
1.新生儿(出生至28d)听力障碍高危因素
(1)在NICU48h及以上者。
(2)有感觉神经性和(或)传导性听力障碍相关综合征的症状或体征者。(https://www.daowen.com)
(3)有儿童期永久性感觉神经性听力障碍的家族史者。
(4)颅面部畸形,包括外耳道和耳郭异常。
(5)孕母宫内感染,如巨细胞病毒、疱疹、风疹、弓形体和梅毒等。
2.婴幼儿(29d至2岁)听力障碍高危因素
(1)双亲或监护人对婴幼儿听力、言语发育觉得忧虑或疑问。
(2)儿童期永久性听力障碍家族史。
(3)合并有已知听力障碍[感觉神经性和(或)传导性]的综合征。
(4)与感觉神经性听力障碍相关的生后感染,包括细菌性脑膜炎。
(5)孕母宫内感染,如巨细胞病毒、疱疹、风疹、弓形虫病和梅毒等。
(6)新生儿期的危险指标,特别是具有换血治疗指征的高胆红素血症;与机械通气有关的新生儿持续性肺动脉高压,以及需膜肺给氧(extracorporeal membrane oxygena-tion,ECMO)。
(6)与进行性听力障碍相关的综合征,如神经纤维瘤病、骨质硬化病和Usher综合征。
(7)神经退行性障碍,如Hunter综合征,感觉运动神经病,Friedreich运动失调,Charcol-Marie-tooth综合征。
(8)头颅外伤。
(9)反复发作或持续性分泌性中耳炎3个月以上。
