一、神经调节
心肌和血管平滑肌接受自主神经支配(图10-5-1)。机体对心血管活动的神经调节是通过各种心血管反射来实现的。
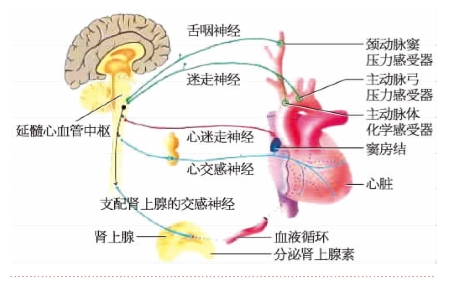
图10-5-1 心血管神经调节的主要结构及相互关系
(一)心脏和血管的神经支配和功能
1.心脏的神经支配和功能 心脏受心交感神经和心迷走神经双重支配。
(1)心交感神经作用:心交感神经使心率加快、房室交界的传导加快、心房肌和心室肌的收缩能力加强。这些效应分别称正性变时作用、正性变传导作用和正性变力作用。
(2)心迷走神经作用:心迷走神经使心率减慢、心房肌收缩能力减弱、心房肌不应期缩短、房室传导速度减慢,即具有负性变时、变力和变传导作用。刺激迷走神经时也能使心室肌收缩减弱,但其效应不如对心房肌明显。
一般说来,心迷走神经和心交感神经对心脏的作用是相对抗的。但是当两者同时对心脏发生作用时,其总的效应并不等于两者分别作用时发生效应的代数和。在多数情况下,心迷走神经的作用相对于心交感神经的作用占有较大的优势。
2.血管的神经支配和功能 支配血管平滑肌的神经纤维可分为缩血管神经纤维和舒血管神经纤维两大类,两者又统称为血管运动神经纤维。
人体内多数血管只接受缩血管纤维的单一神经支配。缩血管神经纤维都是交感神经纤维,故一般称交感缩血管纤维,其节后神经元位于椎旁和椎前神经节内,末梢释放的递质为去甲肾上腺素。血管平滑肌细胞有α和β两类肾上腺素能受体。去甲肾上腺素与α肾上腺素能受体结合,可导致血管平滑肌收缩;与β肾上腺素能受体结合,则导致血管平滑肌舒张。去甲肾上腺素与α肾上腺素能受体结合的能力较与β受体结合的能力强,故缩血管纤维兴奋时引起缩血管效应。体内有部分血管除接受缩血管纤维支配外,还接受舒血管纤维支配。
(二)心血管中枢(https://www.daowen.com)
一般认为,最基本的心血管中枢位于延髓。延髓心血管中枢的神经元是指位于延髓内的心迷走神经元和控制心交感神经和交感缩血管神经活动的神经元,分别称心迷走中枢、心交感中枢和交感缩血管中枢。
在延髓以上的脑干、下丘脑、小脑及大脑皮质,都存在与心血管活动有关的神经元,其调节作用较延髓更高级,特别是表现为对心血管活动和机体其他功能之间的复杂的整合。
(三)心血管反射
当机体处于不同的生理状态如变换姿势、运动、睡眠时,或当机体内、外环境发生变化时,可引起各种心血管反射,使心输出量和各器官的血管收缩状况发生相应的改变,动脉血压也可发生变动。心血管反射一般都能很快完成,其生理意义在于使循环功能适应于当时机体所处的状态或环境的变化。
1.颈动脉窦和主动脉弓压力感受性反射 当动脉血压升高时,可引起压力感受性反射,其反射效应是使心率减慢,外周血管阻力降低,血压回降。因此这一反射也被称为降压反射(图10-5-2)。
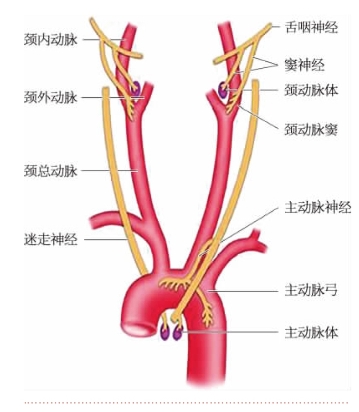
图10-5-2 颈动脉窦和主动脉弓压力感受器与化学感受器
颈动脉窦和主动脉弓血管壁有对牵张刺激敏感的压力感受器,当动脉血压升高时,压力感受器所受的牵张刺激增强,兴奋沿窦神经和主动脉神经传入延髓心血管中枢,使交感缩血管神经和心交感神经的紧张性降低,心迷走神经的紧张性增高,引起心跳减慢,心肌收缩力减弱,心输出量减少,血管舒张,外周阻力降低,从而使动脉血压回降至正常水平。相反,当动脉血压突然降低时,压力感受器所受到的刺激减弱,传入中枢的冲动减少,反射作用减弱,结果又可使血压回升,接近原先正常水平。因此,降压反射对于维持动脉血压的相对稳定具有重要意义。
2.颈动脉体和主动脉体化学感受性反射 在颈总动脉分叉处和主动脉弓区域,存在一些特殊的感受装置(图10-5-2),当血液的某些化学成分发生变化时,如缺氧、CO2分压过高、H+浓度过高等,可以刺激这些感受装置。因此这些感受装置称颈动脉体和主动脉体化学感受器。这些化学感受器受到刺激后,通过传入神经传到延髓的呼吸和心血管中枢,使延髓内呼吸神经元和心血管活动神经元的活动发生改变。
化学感受性反射的效应主要是呼吸加深加快(见呼吸生理),可间接地引起心率加快、心输出量增加、外周血管阻力增大、血压升高。但化学感受性反射在平时对心血管活动并不起明显的调节作用。只有在低氧、窒息、失血、动脉血压过低和酸中毒等情况下才发生作用。
