血流置力学监测与(连续)心排血量监测
血流动力学监测(hemodynamic monitoring)与(连续)心排血量监测(continuous cardiac output moni-toring,CCO)是临床麻醉和ICU的重要内容,是大手术和抢救危重病员不可缺少的手段,通常分为无创监测和有创监测两大类。
(一)有创肺动脉压及楔压监测
目前最常用的技术是Swan-Ganz导管技术。该导管带有特制的气囊,充气后可顺血流漂向肺动脉,甚至可进入肺小动脉,充气后可测量肺动脉楔压(pulmonary artery wedge pressure,PAWP)或称肺毛细血管楔压(pulmonary capillary wedge pressure,PCWP)。
肺动脉导管插管技术:肺动脉导管置管途径首选颈内静脉,还可选择锁骨下静脉或股静脉。
1.肺动脉导管置管的适应证有 各类危重患者;重大手术的患者以及心功能不全的患者的围手术期监测;心脏大血管手术的围手术期监测;其他情况如肺动脉内溶栓治疗。肺动脉导管置管的主要禁忌证为穿刺点感染,其他禁忌证为出血倾向或明显的凝血功能异常。
2.肺动脉导管置管并发症 ①感染:发生率为2%~10%。为减少感染的发生,应严格无菌操作,加强护理,定期更换敷料,一般置管不应超过1周。②心律失常:发生率达40%~60%,多为导丝或导管刺激引起,可分为一般的心律失常(如单个的室性早搏)和严重的心律失常(如连续的室性早搏甚至室性心动过速),后者可导致患者猝死。③出血或血肿:颈内静脉或颈外静脉穿刺时可导致出血或血肿,一旦误入动脉,则后果严重。由于需要进行Swan-Ganz导管插管的患者多伴有低血压或低氧血症,有时不太容易判断穿刺是否进入中心静脉,此时,可比较标本血和动脉血的二氧化碳分压来协助判断。④血气胸:发生率1%,多发生于锁骨下静脉穿刺时,可进行穿刺引流或闭式引流。⑤气栓:应该严格操作规程,头低位下穿刺可减少气栓发生的机会。⑥血管和心脏损伤:气囊长时间充气可引起肺动脉的破裂,质量差的导管可引起心脏破裂,导致心脏压塞甚至患者死亡。
3.穿刺置管程序 Swan-Ganz导管插管需要的物品有:肺动脉导管以及配套的测量系统、分析软件;肺动脉导管外鞘以及保护管;中心静脉置管所需要的其他材料。①常规方法消毒、铺无菌单,铺单范围要足够大,以避免操作过程中导丝、导管接触无菌区域以外的地方。②麻醉:局部浸润麻醉或全身麻醉(特殊情况下或不能配合的小儿)。③体位:如果患者能够耐受,应该采用头低10°~15°,肩下垫薄枕,头转向对侧的体位。④按照预定的穿刺点和方向用专用穿刺针穿刺颈内静脉,回血通畅后取下注射器,以左手大拇指堵住穿刺针针尾,以避免气栓。⑤置入导丝,注意导丝J形的方向。⑥导丝置入一定深度后(20~30cm),退出穿刺针。⑦用皮肤扩张器和肺动脉导管外鞘扩张皮肤、深筋膜,并置入血管,多数情况下需要先用小刀切开皮肤。⑧拔出皮肤扩张器,保留肺动脉导管外鞘,回血通畅后连接输液器。⑨沿肺动脉导管外鞘置入导管,接好保护套,连接压力换能器,管道预充。⑩根据压力波形继续置入导管约15~25cm,直到右心房(波形为低平波),气囊充气,缓慢推进导管约25~35cm,直到进入右心室(压力波形示较高的收缩压,而舒张压接近0,振幅较大)。○1继续推进导管约35~45cm,直到出现肺动脉波形(收缩压无明显变化,舒张压升高)。继续推进导管,直到充气时出现楔压波形,放气时呈现肺动脉压波形。○12固定导管,并用保护膜封闭。○13连接CO测量系统或连接连续测量系统(图2-2~图2-3)。
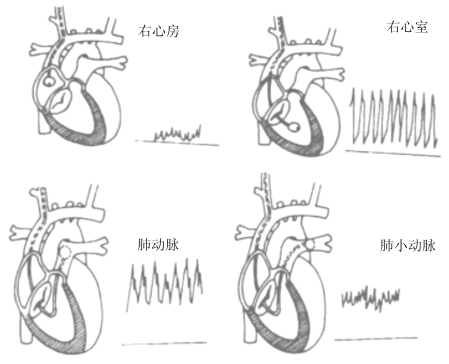
图2-2 Swan-Ganz导管在各心腔的位置及相应的压力波形
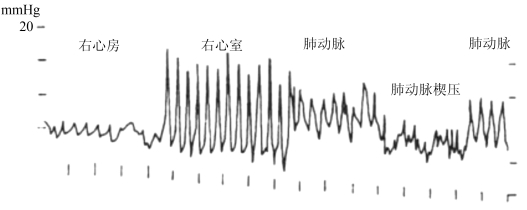
图2-3 连续的Swan-Ganz导管压力波形
4.注意事项 ①插管时注意无菌操作。②如果出现一般的心律失常(如单个的室性早搏),可暂停操作,心律失常多可自动消失;如果出现严重的心律失常,则马上退出导管直到上腔静脉并迅速处理,可静脉注射利多卡因或胺碘酮。③气囊在心内时保持充气状态,避免温度探头对心内膜的刺激;当导管位于血管内时,则保持在放气状态,减少对血流的影响。
(二)心排血量监测
心排血量是反映心泵功能的重要指标,受心率、心肌收缩力和前后负荷的影响,不仅反映整个循环系统的状况,还可以计算出有关的血流动力学参数指标,指导对心血管系统异常情况进行治疗,包括正性肌力药物、扩血管药物的应用以及液体治疗等。临床上常用的监测方法可分为有创监测和无创监测两大类,前者有通过Swan-Ganz导管的温度稀释法、连续测量的热稀释法、通过外周动脉的PiCCO法,后者主要有通过体表的阻抗法、经食道超声测过法、Dopplor法。
1.温度稀释法 通过Swan-Ganz导管,将冰盐水从导管的中心静脉通路快速注入,冰盐水被血流稀释,由导管头端的温度传感器监测出温度,根据注射盐水的量、温度以及导管的常数。可计算出心排血量,进一步计算其他血流动力学参数。此方法有较大的误差,一般需要测量3~4次,取平均值。
2.连续测量的热稀释法 Edwards公司研制出一种特制的带有加温系统的Swan-Ganz导管,可通过专用的仪器加热位于导管头部的电热丝,由热敏电阻测出温度随血流的变化情况,根据温度一时间曲线计算出心排血量。由于加热是间断进行的,每30s一次,每3~5min更新一次数据,因此,监测可认为是连续进行的。
3.PiCCO法 临床上应用PiCCO仪,连接从股动脉插入的特殊导管,通过计算压力-时间曲线下面积而获得心排血量的值。测量之前要进行定标,需要从中心静脉注入冰盐水,由从股动脉插入的特殊导管得到热稀释的波形,计算出标准值。以后的测量以此为标准,根据公式计算得出心排血量及其他参数。目前有专用的PiCCO仪进行,也可作为综合监护仪的一个功能模块进行监测。
4.阻抗法 即心血流阻抗图(impedance cardiogram,ICG),是利用心动周期与胸部电阻抗的变化来测定左心室收缩间期(systolic time interval)和计算出每搏量,然后再计算出其他的参数。现在可利用8个电极安置在胸部的不同位置,连续显示心排血量。ICG法是无创监测,操作简单,安全。但由于原理的限制,并不适合在麻醉和手术中应用。
5.超声心动图监测 可通过普通的超声心动图机器监测,还有专门用于围手术期监测的食道超声用于监测心排血量以及其他项目。经胸超声心动图一般不适合手术中应用。
6.Doppler法 利用Doppler原理测定通过主动脉的血流而测定心排血量,临床上主要是通过经食管插入特制的探头测定心排血量。每一次测量需测定升主动脉的横截面积(SAO)、射血间期(Tei)及其流速,计算平均流速(Vavg),测量之前需要确认超声传感器位置准确。
CO=SAO×HR×Tei×Vavg
Doppler法应用范围广泛,创伤小,可术中应用,但容易受到电刀的干扰,尤其是心外科手术中,在主动脉插管之后常常不能及时反映心排血量。
(三)血流动力学监测常用的计算公式
1.心排血指数(card iacindex,CI)(https://www.daowen.com)
CI=CO÷BSA
其中,CO为心排血量,BSA为体表面积。心排血指数正常值:2.5~4.0L/min。
2.每搏量(stroke volume,SV)及每搏指数(stroke index,SI)
SV=CO÷HR
SI=SV÷BAS
每搏量正常值:60~90mL/次,每搏指数正常值:40~60mL/m2。
3.左室每搏功及指数(left ventricular stork work&index,LVSW,LVSWI)
LVSW=1.36×(MBP-PCWP)×SV
LVSWI=1.36×(MBP-PCWP)×SI
左室每搏功正常值:60~90g/m;左室每搏功指数为40~60g/(m·m2)。
4.右室每搏功及指数(right ventricular stork work&index,RVSW,RVSWI)
RVSW=1.36×(MPA-CVP)×SV
RVSWI=1.36×(MPA-CVP)×SI
右室每搏功正常值:8~15g/m;右室每搏功指数为5~10g/(m·m2)。
5.周身血管阻力及指数(system vascular resistance&index,SVR,SVRI)
SVR=[MBP-RAP(CVP)]÷CO
SVRI=[MBP-RAP(CVP)]÷CO÷BSA
周身血管阻力正常值:SVR 90~160 kPa/(s·L),900~1600 dyne/(s·cm5)。
6.肺血管阻力及指数(pulmonary vascular resistance&index,PVR,PVRI)
PVR=(MPBP-PCWP)÷CO
PVRI=(MPBP-PCWP)÷CO÷BSA
肺血管阻力的正常值:PVR 5~15 kPa/(s·L),50~150 dyne/(s·cm5)。
(四)舒张末期容量(end-diastolic volume,EDV)及射血分数(ejection fraction,EF)监测
利用特制的Swan-Ganz导管,将ECG信号输入Edwards CCO监护仪器,该仪器可测量出CO,计算出EDV及EF,并能够随着CO及ECG的变化不断更新,可实时反映心室舒张末容积以及射血分数情况,对临床工作具有一定的指导意义。
