四、脑挫裂伤
脑挫裂伤(cerebral confusion-laceration)是脑挫伤和脑裂伤的合称,前者指脑组织遭受破坏较轻,软脑膜尚完整者;后者指软脑膜、血管和脑组织同时有破裂,伴有外伤性蛛网膜下隙出血。属原发性闭合性颅脑损伤。脑挫裂伤的严重程度与暴力的大小成正比。致伤后昏迷程度深、持续时间长,脑组织有器质性损伤,有相应的神经系统体征。脑挫裂伤的继发性改变为脑水肿和血肿形成。
(一)病理生理
脑挫裂伤可单发,也可多发,好发于额极、颞极及其基底。挫伤时软脑膜下有散在的点状或片状出血灶。脑挫裂伤后早期的脑水肿多属血管源性,随后因脑组织缺血、缺氧,脑细胞直接受损,钙离子大量逆流进入细胞,造成膜磷脂代谢障碍,生成减少及脑细胞膜脂质过氧化反应增强等,最终使脑细胞肿胀、崩解,引起细胞毒性脑水肿。外伤性脑水肿反应多在伤后3~7d内,第3~4d为高峰。此期间易发生颅内压增高,甚至脑疝。伤情较轻者,脑水肿可逐渐消退,伤灶区日后可形成瘢痕、囊肿或与硬脑膜粘连,成为外伤性癫痫的原因之一;如蛛网膜与软脑膜黏连可影响脑脊液循环,有形成外伤性脑积水的可能;广泛的脑缺氧及脑挫裂伤可导致弥漫性或局限性的外伤性脑萎缩。
(二)临床表现
1.意识障碍 意识障碍是衡量脑损伤轻重的客观指标。脑挫裂伤患者意识障碍一般比较显著,其持续的时间和深度与损伤的部位、范围和程度有关。丧失时间大于30min,轻症者意识障碍多在2h以上,可出现轻微的颅内压增高症状,机体的肌张力、肌力、腱反射不对称及颅骨骨折和血性脑脊液等。脑挫伤严重者意识障碍持续6~12h且程度较深,更有单瘫、偏瘫或失语等局灶症状。若意识障碍超过12小时,持续加深,颅内压增高和局灶症状也逐渐加重,患者常可死亡或成为植物人状态。如有脑干延髓损伤,伤后患者立即陷入昏迷状态,多数持续数天、数周或数月,中脑损害为瞳孔大小不等,对光反应消失,四肢肌张力增高,至大脑强直。脑桥损害可见双侧瞳孔常极度缩小,光反应消失,眼球同向偏斜等。延髓损害突出表现为呼吸功能障碍,如呼吸不规律、潮式呼吸或呼吸迅速停止。
2.伤灶症状 依损伤的部位和程度而不同,如果仅伤及额、颞叶前端等所谓“哑区”可无神经系统缺损的表现;若是脑皮质功能区受损时,可出现相应的瘫痪、失语、视野缺损、感觉障碍以及局灶性癫痫等征象。脑挫伤早期没有神经系统阳性体征者,若在观察过程中出现新的定位体征时,即应考虑到颅内发生继发性损害的可能,及时进行检查。
3.头痛、呕吐 头痛症状只有在患者清醒之后才能陈述;如果伤后持续剧烈头痛、频繁呕吐;或一度好转后又复加重,应究其原因,必要时可行辅助检查,以明确颅内有无血肿。对昏迷患者,应注意呕吐时可能吸入引起窒息的危险。
4.生命体征 多有明显改变,一般早期都有血压下降、脉搏细弱及呼吸浅快,这是因为头伤后脑机能抑制所致,常于伤后不久逐渐恢复,如果持续低血压,应注意有无复合损伤。反之,若生命征短期内迅即自行恢复且血压继续升高,脉压加大,脉率变缓、呼吸亦加深变慢,则应警惕颅内血肿及/或脑水肿,肿胀。脑挫裂伤患者体温可轻度升高,一般不超过38℃,若持续高热则多伴有丘脑下部损伤。
5.脑膜激惹 脑挫裂伤后由于蛛网膜下隙出血,患者常有脑膜刺激征象,表现为闭目畏光,蜷曲而卧,早期的低热和恶心呕吐亦与此有关,颈项抗力约于1周左右逐渐消失,如果持久不见好转,应注意有无颅颈交界处损伤或颅内继发感染。(https://www.daowen.com)
(三)CT表现
1.常见表现
(1)局部脑组织呈低密度水肿,界限不清,多位于皮层区。水肿区内有一处或多处点片状出血灶称为灶状出血。
(2)一处或多处脑内血肿(出血灶>2cm称为血肿),形态边缘不规整(图2-9)。血肿周围有不同程度水肿和占位效应。灶状出血及小血肿可在数小时内扩大融合,并可引起脑疝如镰下疝、天幕疝等。
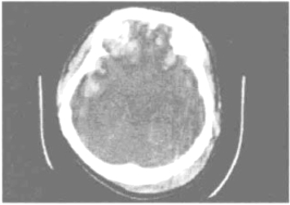
图2-9 脑挫裂伤
双侧额颞叶有许多斑片状不规则出血灶,鞍上池、四叠体池内有积血
2.外伤性迟发性脑内血肿 伤后首诊CT扫描未发现血肿,相隔数小时、数天复查或手术发现有新的血肿者称为外伤性迟发性脑内血肿。属于原发性脑损伤,可发生于伤后1.5小时至数天,90%以上出现在伤后24~48h,也有报道多见于3日至1周内。此外,颅脑损伤的迟发性表现还有脑挫裂伤、硬膜外血肿、硬膜下血肿、蛛网膜下隙出血、脑水肿等。
3.其他伴发的外伤性颅内病变 硬膜外或硬膜下血肿、蛛网膜下隙出血、弥漫性脑水肿、硬膜下积液、DAI等。
