一、食管狭窄
(一)概述
食管狭窄一般是指食管良恶性疾病或并发症引起食管腔狭窄。
(二)病因
食管狭窄可分良性狭窄和恶性狭窄两种。良性狭窄又分为先天性狭窄与后天性狭窄,前者在临床上十分罕见,多于幼年时发病,常需要手术治疗;后者以瘢痕性狭窄最为多见。瘢痕性狭窄的常见原因:(1)损伤性食管狭窄(外伤性、误服)。(2)食管炎(消化性、反流性)引起狭窄。(3)手术后食管狭窄。此外,良性狭窄还包括相对少见的良性食管肿瘤和贲门失弛缓症;恶性狭窄多见于食管恶性肿瘤或纵隔、肺恶性肿瘤侵犯食管。
(三)临床表现
食管狭窄常见的早期症状有吞咽哽噎感、异物感、灼烧感,咽部干燥和紧缩感,胸骨后疼痛、背痛或上腹部疼痛,在食管某一部位有食物停滞感等。这些症状均为非特异性,对于瘢痕性良性狭窄常因有明确的病史,诊断相对容易,而对于无明确诱因者出现上述症状则需要引起重视。
食管癌引起的狭窄,常表现为进行性吞咽困难。开始时在进食固态食物时有哽噎感,以后半流质、流质饮食也发生进食困难。食管下端梗阻患者可发生上端扩张,食物可潴留于此引起呕吐。其他症状包括:持续性胸背部疼痛、声音嘶哑、呛咳、贫血、脱水、消瘦、恶病质及癌转移至其他脏器引起的症状。恶性食管肿瘤侵犯气管后常可引起食管-气管瘘,常表现为饮水或进食后呛咳、反复肺部感染等症状。
(四)辅助检查
常规检查早期诊断包括食管拉网细胞学检查,主要用于食管癌普查,目前诊断常用食管镜检查与黏膜活检病理诊断。
影像学诊断包括:X线食管钡餐或泛影葡胺造影,该方法是诊断食管狭窄最简单、实用的有效方法,常与食管镜检查与黏膜活检病理诊断联合达到定性、定位和定型的诊断。CT能获取三维结构的横断面解剖图像,能清晰地显示食管与周围脏器的毗邻关系,对于恶性食管狭窄可以显示食管是否外侵、临床分期及手术方式选择很有帮助。MRI检查正逐步应用于食管,因其具有多断面方向扫描的特点,在恶性肿瘤引起的食管狭窄显示肿瘤大小、范围、是否侵及邻近组织脏器及有无转移等方面能比CT提供更多信息。超选择性食管造影是一种有创性检查,主要用于介入治疗前确定肿瘤供血血管情况。
(五)介入治疗
食管狭窄的介入治疗已成为一种有效的治疗方法,对于良性狭窄可以通过食管扩张或可回收食管支架治疗达到治愈;对于恶性食管狭窄,食管支架在缓解症状,改善生活质量和延长生存期方面显示了明显的优越性。
1.食管扩张成形术
(1)适应证与禁忌证
①适应证:a.食管癌术后吻合口狭窄,术后半年以上者应做活检,以除外食管癌复发。b.食管瘢痕性狭窄,如化学腐蚀、反流性食管炎、外伤性食管瘢痕狭窄等。c.贲门失弛缓症。
②禁忌证:a.食管吻合口狭窄,经证明为肿瘤复发者。b.食管手术后3周内,吻合口狭窄者。c.食管灼伤后的急性炎症期。d.重度高血压、冠心病、肺功能严重不全者。
(2)术前准备和器械准备
①术前准备:a.术前行食管稀钡或泛影葡胺造影结合胃镜、黏膜活检,明确诊断,并确定狭窄部位及性质,以确定采用何种扩张方式。b.术前6h禁食水。c.常规做心电图及出凝血时间检查。d.术前向患者解释操作中可能发生的问题,以得到患者充分的配合和理解,必要时可给予镇静剂。e.术前10min肌内注射山莨菪碱10~20mg,以减少消化道分泌,便于操作和防止分泌物反流入气管内。f.术前口服利多卡因凝胶麻醉咽部,检查口腔,取出义齿。
②器械准备:球囊导管与导丝是主要器械,根据术前造影片,观察食管内径的宽度与狭窄长度,来选择适当的球囊导管。普通良性狭窄选择直径18~25mm球囊导管,对于贲门失弛缓症患者则需选择36mm球囊导管;对于内镜显示有明显金属吻合器外露者,可选择探条扩张。
(3)治疗方法:①安置牙垫。②在X线透视下,尽可能将内置导丝的导管通过狭窄段送达胃腔内,退出导丝,沿导管注入对比剂,了解狭窄部位的情况。③沿导管送入超硬导丝,退出导管,透视下将球囊导管沿超硬导丝将球囊部位送至狭窄部位,调整最佳体位,使球囊中心位置处于最狭窄处,然后稀释76%的泛影葡胺,向导管内注入(即增大压力),使球囊扩张。透视可见球囊逐渐膨胀,球囊压迹由深逐渐变浅。此时根据患者疼痛反应情况,来升压或减压。一般维持压力3~5min,然后减压,往复3~5次。切勿盲目极度扩张,导致食管破裂。④在扩张过程中,使球囊的中心位置处于最狭窄处是关键,由于食管黏膜光滑,可使充盈后的球囊导管上下滑动,降低扩张效果。⑤扩张结束,将球囊导管与导丝一起拔出,患者口服少许泛影葡胺造影以观察食管有无破裂,嘱患者术后禁食,可少许饮用冰水,减少食管出血。
(4)术后处理:由于扩张术后,狭窄部位的纤维环断裂,可引起局部水肿和出血。术后使用止血剂和抗生素。患者进食采用流质-半流质-普食,逐步过度饮食的方法,不能急于进热硬食物。每次扩张治疗时间可根据病情进展来进行。(https://www.daowen.com)
(5)并发症及处理:①食管黏膜出血为常见并发症,一般较少出现严重出血,术后常规止血治疗可预防术后出血。②食管穿孔发生率低,常与扩张过度有关。穿孔严重者需植入覆膜支架。③再狭窄,反复扩张无效者常需植入可回收支架。
(6)疗效评价:良性狭窄多数患者扩张有效,对于扩张无效者可采用自膨式可回收支架治疗。
2.食管内支架植入术
(1)适应证与禁忌证
①适应证:a.不能手术且伴有严重吞咽困难的食管癌患者。b.食管癌并发食管-气管瘘。c.食管癌术后复发。d.肺癌、转移性肿瘤侵及食管致严重梗阻。e.良性食管狭窄:吻合口部及炎症后的难治性狭窄、贲门失弛缓症扩张无效者。
②禁忌证:a.严重恶病质。b.接近会厌的高位狭窄。
(2)术前准备和器械准备:①术前准备同食管扩张术。②器械准备,支架的选择目前支架种类繁多,大致分为管状支架和金属支架,后者又分为带膜及不带膜支架。带膜支架有利于保护肿瘤、减少出血及穿孔的形成。尤其是自膨式支架具有柔软性,并且边缘光滑,又有可通过胃镜回收的优点。恶性食管狭窄一般植入不可回收支架,良性狭窄者则需植入可回收支架。
(3)治疗方法:①安置牙垫。②在X线透视下,尽可能将内置导丝的导管通过狭窄段送达胃腔内,退出导丝,沿导管注入对比剂,了解狭窄部位的情况及长度,确定支架使用的长度(支架长度比病变长度上下各长2cm)沿导管送入交换导丝,退出导管,将选好的支架放入支架置入器中,把置入器沿导丝送入食管,当支架通过狭窄段后,到达预定释放部位后,透视下释放支架,将置入器连同导丝一同轻轻拖出体外(图3-20)完成支架植入术后,立即口服少许加入温水稀释泛影葡胺造影以观察支架开放及食管通畅情况。⑤对于可回收支架:支架置入后4周可行支架回收术,术前2h缓慢饮用冰水500~1000mL,然后在X线透视下或胃镜直视下用专用回收鞘及回收钳或钩,咬住支架上端牵拉,回收机织型支架。
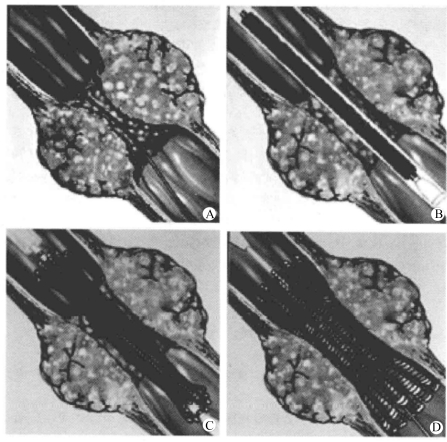
图3-20 食管支架释放示意图
A.导丝导管配合,使导丝通过狭窄段;B.沿导丝引入支架释放器;C.保持内鞘不动,后退外鞘,缓慢部分释放支架;D.支架释放后,取出释放器,支架自行膨胀狭窄段。
(4)术后处理:①置入支架术后至少禁食6h,然后进食流质饮食,24h后可进食半流质饮食,禁食冰冷食物。对于食管-气管瘘或食管上端扩张严重者则需复查泛影葡胺造影后显示食管支架与食管壁贴壁良好后才能进食。②术后当日给予抗生素预防感染。③术后有胸骨后疼痛、恶心、呕吐者,给予止吐、止痛等对症治疗。④术后适当饮食指导,禁食大块粗纤维食品、过冷食物。⑤术后定期随访,恶性狭窄需配合其他治疗。
(5)并发症及处理
①胸骨后疼痛及异物感:一般无须处理,1周后多自行缓解或对症处理。术后口服复方卡那液,可缓解疼痛。对于支架张力过高引起的剧烈疼痛,可对症使用镇痛药物。
②食物嵌塞。合理饮食指导是预防食物嵌塞的关键,一旦发生可用内镜取出食物。
③反流性食管炎。主要发生于食管下端支架植入后,使用带防反流瓣的支架可以预防,一旦出现可用抑酸药物控制。
④支架移位。与选择支架不当、支架类型、释放技术、早期饮食不当和患者剧烈呕吐有关。一旦滑入胃内可用内镜取出。
⑤支架置入术后再狭窄。食管内支架置入术后组织反应较其他部位明显,食管本身的收缩和蠕动与支架张力相互作用,支架两端与柔性的食管产生切割力,造成食管的机械损伤,促使局部组织增生,进而引起狭窄,此种表现在瘢痕体质患者中尤其突出。目前,对于恶性狭窄或癌性复发的患者主张支架置入后放化疗抑制肿瘤生长或置入带内照射粒子支架,良性再狭窄则应注意选择合适尺寸的防反流支架,使其良好贴壁。
⑥术后大出血:近期致命出血原因:支架成角导致大出血,原因是支架长度过短,顺应性差,随着癌组织生长,导致支架与食管壁成角,尤其是贲门癌和食管下段癌术后吻合口上下管腔曲度增加时,同时合并心脏大血管搏动和呼吸运动致使支架和食管壁摩擦出血,严重者可导致大血管破裂和生命危险。远期致命出血原因:术后放疗导致大出血。
⑦支架并发食管瘘:发生原因为支架成角,肿瘤破坏食管壁并坏死脱落,支架与大血管摩擦和术后放疗所致。选择顺应性好的支架,待支架与食管壁充分贴壁进食是预防的关键。
(6)疗效评价:良性食管狭窄单纯球囊扩张术近期效果良好,吞咽困难缓解率可达100%,但中远期效果差、可重复性强,故在治疗中需反复多次。对于反复扩张无效者可考虑可回收覆膜支架。对恶性食管狭窄的患者,置入覆膜支架是有效的,食管支架近期疗效甚佳,而中期疗效有待进一步观察。85%以上患者吞咽困难症状可立即得到缓解,但其再狭窄发生率较高,新近应用的放射性粒子食管支架在有效缓解食管梗阻的同时,对局部肿瘤有一定的内照射治疗作用,可有效缓解肿瘤生长,但其粒子排布与局部照射剂量仍在进一步研究中。
