儿童间质性肺疾病的分类和诊断程序
(一)儿童间质性肺疾病的分类
2002年美国胸科学会(ATS)和欧洲呼吸学会(ERS)由临床专家、病理专家和放射学专家共同制定了成人的DPLD的新分类,包括:①已知病因的DPLD,如药物诱发性、职业或环境有害物质诱发性(铍、石棉)DPLD或胶原血管病的肺表现等。②特发性间质性肺炎。③肉芽肿性DPLD,如结节病、韦格纳肉芽肿等。④其他少见的DPLD,如淋巴管肌瘤病、朗格汉斯细胞组织细胞增生症、嗜酸细胞性肺炎等,并且将特发性间质性肺炎分为七型。
儿童间质性肺疾病分类与成人不同,有关儿童间质性肺疾病的分类研究很多,目前引用最多的为2007年美国儿童间质性肺疾病的研究协作组的分类,该分类收集了来自北美的11个儿科研究中心1999—2004年具有肺活检的185例小于2岁的儿童的弥漫性肺疾病。2013年美国胸科学会制定了婴幼儿的儿童间质性肺疾病的分类、评估和治疗的指南,该指南依据了上述的美国儿童间质性肺疾病的研究协作组的分类,该指南的分类如下。
1.发生于婴儿的肺疾病,分为以下4种亚类。①弥漫性的肺发育障碍:如肺腺泡发育不良,先天性肺泡发育不良、肺泡毛细血管发育不良伴肺静脉错位(ACDMPV)。②表面活性物质功能障碍:如表面活性蛋白B基因(SFTPB)、表面活性蛋白C基因(SFTPC)和ATP结合盒转运子A3(ABCA3)基因的突变,组织学特点可为先天性肺泡蛋白沉着症、婴儿的慢性肺泡炎(CPI)、DIP和NSIP。③生长异常的疾病如肺发育不良、慢性新生儿的肺疾病、染色体相关的疾病和先天性心脏病。④未知原因的特殊类型的疾病:如婴儿神经内分泌细胞增生症(NEHI)和肺间质糖原贮积(PIG)。
2.非婴儿特有的疾病,包括以下几种。①既往体健患儿发生的疾病:包括感染/感染后、环境因素有关的如过敏性肺炎、吸入综合征以及嗜酸细胞性的肺炎。②免疫缺陷病患儿发生的疾病:如机会感染、与介入治疗相关的以及原因不明的弥漫性肺泡损伤。③与全身性疾病相关的疾病:包括自身免疫性疾病,蓄积性疾病、结节病、朗格汉斯细胞组织细胞增生症、恶性肿瘤。④还有一些类似ILD的疾病:如肺血管异常、先心病、静脉畸形等。
3.不能分类的间质性肺疾病:如肺疾病的终末阶段,非诊断的不合适的活检标本。
2010年欧洲学者和中华儿科学会呼吸学组均根据小儿间质性肺疾病的病因分为以下几种。①暴露因素相关的ILD:如外源性过敏性肺泡炎、药物性肺损害。②系统疾病相关的ILD:如结缔组织肺损害、血管炎所致的肺泡出血、结节病等。③肺泡结构疾病相关的ILD:如感染性病因、特发性肺含铁血黄素沉着症、肺泡蛋白沉积症、嗜酸细胞性肺炎、特发性间质性肺炎。④婴儿特有的ILD:包括NEHI、先天性肺泡表面活性物质代谢缺陷、肺间质糖原贮积症等。
(二)儿童间质性肺疾病的诊断程序
间质性肺疾病的诊断包括完整的病史采集,症状,体征,无创检查和有创检查,其中肺活检是诊断间质性肺疾病的金标准,也是分类和分型的依据。首先根据完整的病史采集,症状,体征和影像学确定是否为间质性肺疾病,小于2岁的婴幼儿可应用“儿童间质性肺疾病综合征”这一定义,即在未知原因肺疾病的前提下,至少包括以下四条标准中的三条即可临床诊断。①呼吸道症状:如咳嗽、气促、活动不耐受。②体征:如静息时气促、啰音、杵状指(趾)、生长发育迟缓、呼吸衰竭。③低氧血症。④胸片或CT上的弥漫性异常。年长儿童主要依据影像学的弥漫性异常来诊断弥漫性肺疾病。(https://www.daowen.com)
进一步需要寻找病因,确定是继发性或特发性的间质性肺疾病。先进行非侵入性的检查,如病原学检查人类免疫缺陷病毒(HIV)、巨细胞病毒(CMV)、EB病毒感染。可结合血清免疫学的检查来诊断结缔组织病、血管炎、原发性免疫缺陷病。在诊断儿童间质性肺疾病时,一定要先详细询问病史有无环境因素的暴露如有害气体的吸入、大量的吸入真菌孢子等以确定继发性的因素。若非侵入性的检查不能明确病因和病理类型,可进一步进行辅助确诊的侵入性的检查如支气管肺泡灌洗液(BALF)的获取、肺组织病理检查。另外,在确定间质性肺疾病的同时可选择血气分析、肺功能、心脏彩超以了解病情的轻重如有无低氧血症、肺动脉高压,文献报道肺动脉高压是很好的预测病例死亡危险的指标。儿童还要注意吸入的因素如24小时食管下端pH的监测。
在间质性肺疾病的诊断过程中,程序性的诊断策略很重要。常采用的检查还有以下几项。
1.影像学检查 胸片为最常用的影像学检查之一,主要为弥漫性网点状的阴影或磨玻璃样影。肺部X线无异常或无特征性发现者,可行CT尤其高分辨CT(HRCT)。HRCT可发现诊断间质性肺疾病的一些特征性的表现,如磨玻璃样影、网状影、实变影,可显示肺间隔的增厚。HRCT还可确定病变的范围,指导肺活检部位和方法的选择。婴幼儿由于配合差可行薄层CT,也可明显地显示肺结构的异常。
2.肺功能 肺功能为诊断和治疗监测的有用工具,肺功能呈限制性通气功能障碍,表现为肺的顺应性降低,肺活量(vital capacity,VC)的降低和肺总容量(TLC)的降低。功能残气量(FRC)也降低,但低于VC和TLC的减低量,残气容积(RV)通常不变,因此FRC/TLC和RV/TLC通常增加。肺一氧化碳的弥散功能(DLco)降低。部分患儿有气道的受累表现为混合性通气功能障碍。
3.侵入性的检查 如纤维支气管镜的支气管肺泡灌洗液(BALF)、肺组织病理。侵入性检查可分为非外科性如BALF、经支气管镜的透壁肺活检(TBLB)、经皮肺活检和外科性的肺活检如电视引导下的胸腔镜肺活检(VATS)和开胸肺活检。
(1)支气管肺泡灌洗液:BALF是液体肺活检,支气管肺泡灌洗液中找到含铁血黄素细胞可确定肺泡出血诊断。BALF乳白色,过碘酸雪夫(PAS)染色阳性,可有助于肺泡蛋白沉着症的诊断,BALF找到>5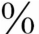 的CD1a阳性细胞,可协助朗格汉斯细胞组织细胞增生症的诊断。对肺泡灌洗液细胞的分析有助于诊断,BALF大量的淋巴细胞可有助于过敏性肺泡炎和结节病的诊断,过敏性肺泡炎BALF主要为CD+8细胞的增加,结节病主要为CD+4细胞的增加。BALF中细菌、真菌、病毒病原的检测可协助病原的诊断。
的CD1a阳性细胞,可协助朗格汉斯细胞组织细胞增生症的诊断。对肺泡灌洗液细胞的分析有助于诊断,BALF大量的淋巴细胞可有助于过敏性肺泡炎和结节病的诊断,过敏性肺泡炎BALF主要为CD+8细胞的增加,结节病主要为CD+4细胞的增加。BALF中细菌、真菌、病毒病原的检测可协助病原的诊断。
(2)肺活检:肺活检为确诊的依据,开胸或VATS有足够的标本有利于诊断,开胸肺活检的创面大,儿科很少采用。经皮肺穿刺或TBLB,取材均不理想。VATS不仅创面小、无并发症,且能取到理想的肺组织,因此在儿科应用较多。但需要外科医生和呼吸科医生合作,根据肺HRCT选取活检的部位。肺活检不仅可为原因不明的间质性疾病提供确诊的依据,还可为特发性间质性肺炎提供病理分型。还可进行肺组织病理的EBV、CMV病毒和腺病毒的核酸检测,进一步寻找感染的原因。
4.基因筛查 表面活性物质蛋白(SP-B、SP-C)和ABCA3等的基因突变的筛查,以确定儿童间质性肺疾病的基因突变的作用。
