阵发性室上性心动过速
(一)概述
阵发性室上性心动过速(paroxysmal supraventricular tachycardia)简称室上速,是由心房或房室交界处异位兴奋灶快速释放冲动所产生的快速心律失常。可发生于任何年龄,但初次发作多见于1岁以内的婴儿,有反复发作倾向,是对药物反应良好的儿科急症之一,若不及时治疗易致心力衰竭。该心律失常多发生于无器质性心脏病的小儿,可由疲劳、精神紧张、过度换气、呼吸道感染等诱发,但也见于器质性心脏病的患儿,如先天性心脏病、心内膜弹力纤维增生症、预激综合征、病毒性心肌炎、扩张型心肌病、风湿性心瓣膜病等,也见于心脏手术时和手术后及心导管检查等。
(二)诊断与鉴别诊断
1.病史采集
(1)现病史:询问患儿有无发作性烦躁不安、面色青灰、皮肤湿冷、呼吸增快、脉搏细弱现象。询问在上述发作时有无伴发干咳或呕吐现象。对年长儿询问有无心悸、心前区不适、头晕等症状,并注意询问是否有突然发作和突然停止特点,每次治疗后发作持续时间多久。发作前有无疲劳、精神紧张、过度换气等。
(2)过去史:询问有无先天性心脏病、心内膜弹力纤维增生症、预激综合征、病毒性心肌炎、扩张型心肌病、风湿性心瓣膜病、洋地黄中毒、呼吸道感染、心脏手术、心导管检查等病史。
(3)个人史:询问出生时是否是早产儿,询问自幼是否有喂养困难现象。
(4)家族史:询问直系亲属中有无类似心动过速发作史,有无心脏病史。
2.体格检查
(1)一般表现:发作时患儿突然表现烦躁不安,面色青灰,口唇发绀,皮肤湿冷、多汗,呼吸增快,脉搏细弱。
(2)心脏检查:室上性心动过速以阵发性、突发突停、心率加速、心律绝对匀齐为特点。心率突然增快在160~300次/min,第一心音强度完全一致。每次发作可持续数秒至数天。发作停止时心率突然恢复正常,如发作时间超过24小时,可查见肝大等心力衰竭体征。
3.辅助检查
(1)常规检查:常规12导心电图或24小时动态心电图,心电图特点见下述,在室上性心动过速发作间歇期部分患儿可有预激综合征的心电图表现。
(2)其他检查:
1)X线胸片及二维超声心动图(2-DE)检查取决于原来有无器质性心脏病变和心力衰竭。透视及2-DE下可见心脏搏动减弱。
2)原发病为病毒性心肌炎、先天性心脏病、心内膜弹力纤维增生症、风湿性心瓣膜病、感染时各有相应的实验室检查表现。
4.诊断标准
(1)临床表现:心动过速突发突止。发作时患儿突然出现面色苍白、烦躁不安、口唇发绀、呼吸急促;儿童心率>160次/min,婴儿心率>230次/min,心音强弱一致,心律绝对规则。每次发作时持续数秒、数分或数小时,然后突然终止。
(2)心电图表现:
1)PR间期绝对匀齐,心室率婴儿230~325次/min,儿童160~220次/min。
2)QRS波群形态同窦性,若伴有室内差异性传导则呈右束支阻滞型。
3)P波常与前 心动的T波重叠,无法分辨。若P波出现,房性心动过速PR间期>0.10秒,交界性心动过速P波呈逆行性,PⅡ、PⅢ、PavF倒置,PavR直立,P'R间期<0.10秒。
4)发作时间较久者可有暂时性ST-T波改变,发作终止后仍可持续1~2周。
5.鉴别诊断
(1)窦性心动过速:与室上性心动过速的鉴别见表3-1。(https://www.daowen.com)
表3-1 室上性心动过速与窦性心动过速鉴别

(2)室性心动过速:与室上性心动过速的鉴别见表3-2。
表3-2 室上性心动过速与室性心动过速鉴别

(三)治疗
1.一般治疗
(1)潜水反射法:可提高迷走神经张力。用4℃~5℃的湿毛巾敷患儿面部,每次10~14秒,隔3~5分钟可重复再用,一般不超过3次,此法适用于新生儿、小婴儿。对年长儿可令其吸气后屏气,再将面部浸入5℃冷水中,未终止者可停数分钟后重复1次。
(2)压迫颈动脉窦法:用于年长儿,可提高迷走神经张力。患者仰卧,头略后仰、侧颈。在甲状软骨水平触到右侧颈动脉搏动后,用大拇指向颈椎横突方向压迫,以按摩为主,每次5~10秒,一旦转律,立即停止,如无效,再试压左侧,禁忌两侧同时压迫。
(3)刺激咽部:以压舌板或手指刺激患儿咽部,使之产生恶心、呕吐。
(4)屏气法:用于较大儿童,让患儿深吸气后屏气10~20秒。
2.药物治疗
(1)洋地黄类药物:平均复律时间2小时。用于发作>24小时、病情较重或合并心力衰竭者。禁忌证:①室性心动过速或洋地黄中毒引起的室上性心动过速者。②逆传型房室折返性心动过速。低血钾、心肌炎、伴房室阻滞者慎用。一般采用快速饱和法。毛花苷C(西地兰)饱和量,<2岁者0.03~0.04mg/kg,>2岁者0.02~0.03mg/kg;地高辛饱和量,<2岁者0.05~0.06mg/kg,>2岁者0.03~0.05mg/kg,总量不超过1.5mg/kg。均先以半量静脉注射,余量每6~8小时后分2次静脉注射。12小时内完成饱和量。
(2)普罗帕酮(心律平):平均复律时间8分钟。剂量为每次1~1.5mg/kg,溶于10mL葡萄糖溶液中,静脉缓慢推注10~15分钟。无效者可于10~20分钟后重复1~2次。有效时可改为口服,剂量每次5mg/kg,每6~8小时1次。有心力衰竭、房室阻滞者禁用。
(3)β1受体阻滞药:可用于预激综合征或自律性室上性心动过速。常用普萘洛尔,小儿静脉注射剂量为每次0.05~0.2mg/kg,以5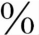 葡萄糖溶液稀释后缓慢静脉注射,时间5~10分钟,可每6~8小时重复一次。重度房室阻滞,伴有哮喘症及心力衰竭者禁用。
葡萄糖溶液稀释后缓慢静脉注射,时间5~10分钟,可每6~8小时重复一次。重度房室阻滞,伴有哮喘症及心力衰竭者禁用。
(4)维拉帕米(异搏定):剂量为每次0.1mg/kg,静脉滴注或缓慢静脉注射,每分钟不超过1mg,最大量<3mg。有心力衰竭、低血压、逆传型房室折返性心动过速、新生儿和3个月以下的婴儿禁用。
(5)三磷酸腺苷(ATP):平均复律时间20秒。有房室阻滞及窦房结功能不全者慎用。剂量0.1mg/kg,在3~4秒内快速静脉注射,如无效,3min后可重复第2剂,每次按0.05~0.1mg/kg递增,直至最大量0.25~0.3mg/kg。不良反应有面色潮红、恶心呕吐、头痛、窦性心动过缓、房室阻滞等,多持续数秒消失。若心动过缓不消失,可用氨茶碱解救,剂量5~6mg/kg,静脉注射。
(6)奎尼丁或普鲁卡因胺:奎尼丁口服剂量开始为每天30mg/kg,分4~5次,每2~3小时口服1次,转律后改用维持量。普鲁卡因胺口服剂量为每天50mg/kg,分4~6次口服;肌内注射用量为每次6mg/kg,每6小时一次,至心动过速停止或出现中毒反应为止。
(7)胺碘酮:主要用于顽固性病例,尤其是用于普罗帕酮治疗无效者或疗效较差者。1mg/kg,用5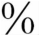 葡萄糖溶液稀释后静脉注射,或每分钟5~10μg/kg静脉滴注,注意避光。口服每天10mg/kg,分3次口服,7天后减量为每天5mg/kg,分2次口服,每周服5天,停2天。注意甲亢或甲减、心动过缓、低血压等。
葡萄糖溶液稀释后静脉注射,或每分钟5~10μg/kg静脉滴注,注意避光。口服每天10mg/kg,分3次口服,7天后减量为每天5mg/kg,分2次口服,每周服5天,停2天。注意甲亢或甲减、心动过缓、低血压等。
3.其他治疗 对药物疗效不佳者可考虑用同步直流电击复律,或心房调搏治疗。近年来对发作频繁、药物难以满意控制的室上性心动过速、房室旁道折返心动过速采用射频消融术治疗取得成功。
(四)预后
阵发性室上性心动过速属于对药物反应好、可以完全治愈的儿科急症之一,若不及时治疗易致心力衰竭。本病急性发作期,经治疗终止发作,发作终止后口服药物预防复发,对反复发作或并发心力衰竭者,发作终止后可口服地高辛维持量6~12个月。对预激综合征患者奎尼丁或普萘洛尔预防复发的效果较好,可持续用半年至1年。部分患儿随年龄增长而自愈。如治疗效果不理想,应注意导致室上性心动过速的原因,改用确切药物治疗。对反复发作患儿而且确诊为房室旁道折返所致,应进行射频消融术治疗。经射频消融术治疗后随访3年无复发且无器质性心脏病者为治愈。
(五)预防
避免诱发因素,如疲劳、精神紧张、过度换气、呼吸道感染等,对可能引起发作的器质性心脏病如先天性心脏病、预激综合征、病毒性心肌炎、风湿性心瓣膜病等,应积极治疗,对心脏手术时和手术后、心导管检查中可能引起的发作也应积极处理。
