其他原因的间质性肺炎
(一)过敏性肺炎
过敏性肺炎(hypersensitivity pneumonitis)是一组由不同致敏原引起的非哮喘性变应性肺疾患,以弥漫性间质炎症为其病理特征。系由于吸入含有真菌孢子,细菌产物、动物蛋白质或昆虫抗原的有机物尘埃微粒(直径<10μm)所引起的过敏反应,因此,又称外源性变应性肺泡炎(extrinsic allergic alveolitis,EAA)。小儿过敏性肺炎的报道较少,多为病例报道或病例不多的总结,患儿平均年龄为10岁,最小的一例为8个月。25 的有家族病史。通常有同样环境暴露的同胞或父母受累患病。迄今有过敏原记录的儿童过敏性肺炎有110例,87例(79.1
的有家族病史。通常有同样环境暴露的同胞或父母受累患病。迄今有过敏原记录的儿童过敏性肺炎有110例,87例(79.1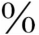 )与鸟类暴露有关,如鸽子暴露,其次为室内环境真菌污染所致。
)与鸟类暴露有关,如鸽子暴露,其次为室内环境真菌污染所致。
1.发病机制 一般认为是Ⅲ型变态反应(由于免疫复合物的沉着),但肺活检未发现Ⅲ型变态反应的组织损害所特有的肺血管炎,因此,有人支持Ⅳ型变态反应观点,因为它的组织学损害在急性期是以肺泡壁为主的淋巴细胞浸润,继而是单核细胞浸润和散在的非干酪性巨细胞肉芽肿,后期是肺组织纤维化和机化的阻塞性细支气管炎,与Ⅳ型变态反应一致。但亦有报告指出Ⅱ型变态反应及非免疫学机制均参与此症的发病。
2.病理特点 亚急性肉芽肿样炎症,有淋巴细胞、浆细胞、上皮样细胞及朗格汉斯巨细胞浸润等,以致间质加宽。经过慢性病程后出现间质纤维化及肺实质破坏,毛细支气管被胶原沉着及肉芽组织堵塞而闭锁。持续接触致敏抗原后可发生肺纤维性变,甚至蜂窝肺。
3.临床表现 过敏性肺炎第一次发作易与病毒性肺炎相混淆,于接触抗原数小时后出现症状;有发热、干咳、呼吸困难、胸痛及发绀。少数特应性患儿接触抗原后可先出现喘息、流涕等速发过敏反应,4~6小时后呈Ⅲ型反应表现为急性过敏性肺炎。先有干咳、胸闷,继而发热,寒战和出现气急、发绀。体格检查肺部有湿啰音,多无喘鸣音,无实变或气道梗阻表现。一般在脱离接触后数日至一周症状消失。亚急性起病较缓,数周或数月内出现症状或慢性的起病隐匿,亚急性或慢性多以咳嗽、气短、乏力、体重减轻为主要表现,肺内可闻及湿啰音。
4.影像学特点 X线胸片显示弥漫性间质性浸润、粟粒或小结节状阴影,在双肺中部及底部较明显,以后扩展为斑片状致密阴影。高分辨CT特点:急性期、亚急性期常为弥漫性的边缘不清的细结节影和磨玻璃影;慢性期可见线状阴影(irregular linear opacities),牵拉性支气管扩张,肺叶体积的减少以及蜂窝肺。以中肺叶的病变为主。慢性过敏性肺炎还可见小气道阻塞的表现,如马赛克灌注、呼气相的气体滞留。
急性发作时,末梢血常规呈白细胞升高(15~25)×109/L,伴中性粒细胞增高,但多无嗜酸性粒细胞升高,丙种球蛋白可升高到20~30g/L,伴IgG、IgM及IgA升高,血清补体正常,类风湿因子可为阳性。肺功能检查显示限制性通气障碍、肺活量下降,弥散能力降低,无明显气道阻塞。
过敏性肺炎时支气管肺泡灌洗液中,淋巴细胞比例增高,以CD8为主的T细胞增加。
5.诊断 有赖于病史(包括环境因素、生活习惯及爱好)、症状、体征及肺功能改变。X线变化及免疫学检查,有助于诊断。支气管肺泡灌洗液中淋巴细胞增加,尤其是CD8为主的T细胞增加可以协助诊断。
6.治疗 应立即避免与致敏原接触。如肺部病变广泛可用激素治疗,泼尼松1~2mg/(kg·d),连续1~2个月可使症状、体征及X线改变迅速消失。治疗2~6个月可防止肺纤维化发生。
(二)嗜酸细胞性肺炎
嗜酸细胞性肺炎(eosinophilic pneumonia)属于一种变态反应性综合征,又称肺部浸润伴嗜酸细胞增多综合征(pulmonary infiltration with eosinophilic syndrome,PIE),以肺部浸润同时周围血中嗜酸细胞增高为特征,因为有时肺嗜酸细胞浸润可不伴有血嗜酸细胞增高,所以称为嗜酸细胞性肺炎可能更确切些。有关此组疾病有很多种分类方法。PIE综合征可分为吕弗勒综合征(Loffler syndrome)又称单纯性肺嗜酸粒细胞增多症(simple pulmonary eosinophilia),迁延性肺嗜酸细胞增多症(prolonged pulmonary eosinophilia),热带肺嗜酸粒细胞增多症,伴哮喘的肺嗜酸粒细胞增多,多发性的结节性动脉炎(polyarteritis nodosa),慢性嗜酸粒细胞性肺炎,急性嗜酸粒细胞性肺炎。其他的分类还包括Churg-Strauss综合征,变应性支气管肺曲霉菌病。
1.病因 变应原的种类很多,包括寄生虫、真菌(如曲霉菌)、药物、花粉、食物等。
2.临床表现与诊断 轻症只有微热、疲倦及轻微干咳等,重者可有高热、阵发性咳嗽及哮喘等,急性症状严重时,偶可发生呼吸衰竭。胸部有湿性或干性音,有时叩诊可呈浊音。脾脏可稍肿大。嗜酸细胞增多,有时高达60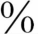 ~70
~70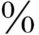 ,较正常嗜酸细胞大,并含有大型颗粒。伴发全身血管炎之重症患儿可呈多系统损害。X线胸片可见云絮状斑片影,大小、形状及位置都不恒定,呈游走样,于短期内消失而另一部位再发。偶见双肺弥漫颗粒状阴影需与粟粒型肺结核鉴别。
,较正常嗜酸细胞大,并含有大型颗粒。伴发全身血管炎之重症患儿可呈多系统损害。X线胸片可见云絮状斑片影,大小、形状及位置都不恒定,呈游走样,于短期内消失而另一部位再发。偶见双肺弥漫颗粒状阴影需与粟粒型肺结核鉴别。
临床上常见两种肺部浸润伴嗜酸细胞增多综合征,即单纯性肺嗜酸细胞增多症(Loffler综合征)及热带性肺嗜酸细胞增多症。Loffler综合征与寄生虫蚴虫移行有关,又可与药物或化学物质有关,症状较轻,哮喘或有或无,X线表现特点是肺浸润性病变呈暂时性和游走性,血清IgE正常,病程较短,多为数周左右。热带性嗜酸细胞增多症主要与丝虫、犬及猫蛔虫、钩虫感染有关,咳嗽伴喘息,血清IgE增高,病程长短不定,有时可长达数周,慢性型可长达1年以上。(https://www.daowen.com)
其他肺嗜酸细胞增多症还有如下几种。①持续性肺嗜酸细胞增多症:可能与寄生虫、真菌、细菌或药物有关;多不伴哮喘,血清IgE正常,病程迁延数月,有人认为Loffler综合征病程超过1个月者即属本型。②肺嗜酸细胞增多症伴喘息:多为肺曲霉菌感染如过敏性支气管肺曲霉菌病,其他致敏原可能为粉尘、药物、寄生虫或不明。哮喘明显,血清IgE增高,病程长短不定,一般短于1个月,但有时可复发或转变为慢性。③血管炎病(如结节性多动脉炎)伴肺嗜酸细胞增多症:乃多种胶原性疾患之一种表现,伴或不伴哮喘,多有心内膜、心肌和心包损害,血清IgE正常,病程多较长,病情较重,呈多器官损害时称播散性嗜酸细胞性胶原病(disseminated eosinophilic collagen disease,DECD)预后差。北京儿童医院曾见两例均死亡。另外Churg-Straus综合征,为一系统性的嗜酸细胞性血管炎,通常发生于哮喘和过敏性鼻炎患儿中。有肺外的器官受侵,如心脏和消化道的受累。P-ANCA可阳性。④慢性嗜酸细胞肺炎:原因不明,症状为咳嗽、气短、喘息、发热、体重减轻,与哮喘有关,2/3的病例之前有哮喘病史或与哮喘同时存在,激素治疗有效。⑤急性嗜酸粒细胞性肺炎:原因不明,主要在20~40岁,也可发生于儿童。主要表现为发热、咳嗽、呼吸困难。肺部听诊有湿啰音,可发展为呼吸衰竭。用激素病情可很快改善。
近年来有一种“嗜酸细胞增多性哮喘病”或“暴发性哮喘性嗜酸细胞增多综合征”,在国内若干地区暴发流行,可见于婴幼儿、年长儿至成人。患儿不发热或有低热,突出表现为哮喘与干咳,有时出现瘙痒性皮疹。病情严重时,偶可因支气管、毛细支气管梗阻及心力衰竭而危及生命。X线上多数有肺纹理增加及肺气肿,少数有片状或网点状阴影。血内嗜酸细胞增多可高达20 以上。病因未明,有些作者认为是蛔蚴在体内移行的表现,有人推测一部分流行可能与病毒感染或真菌孢子大量吸入有关。
以上。病因未明,有些作者认为是蛔蚴在体内移行的表现,有人推测一部分流行可能与病毒感染或真菌孢子大量吸入有关。
此外,重庆第三军医大学病理教研组(1978)所见40例急性恶性嗜酸性细胞浸润症中,31例为2~12岁的小儿,均与葡萄球菌感染者关。除嗜酸细胞性肺炎外,病变极广泛,涉及小肠、肝、脾、肠系膜、扁桃体、脑和骨髓等。患儿大多突然发病,出现高热、昏迷、头痛、腹泻、咳嗽、抽搐和出血性皮疹,起病后多在1~2天内死亡。尸检时除上述病变外,还在一些病例中找到皮肤、肺、肝、脾及颈淋巴结等局部嗜酸性葡萄球菌性脓肿。少数病例在生前或死后血液培养获得凝固酶阳性的金黄色葡萄球菌。所有病例均未发现任何组织有寄生虫或虫卵。
肺包虫病、霍奇金病和结节病常见显著的肺部病变及嗜酸细胞增多症,故在诊断本病时应先予排除。
3.治疗 对本病喘息的治疗,可参阅相关章节。有人对危重患儿应用阿托品或“山莨菪碱”进行皮下注射,认为有效。考虑与丝虫、蛔虫等感染有关者,应进行驱虫治疗。在驱虫剂中,常用枸橼酸乙胺嗪,口服12~15mg/(kg·d),分3次,连服4~5天,可使哮喘与肺部体征好转。但一般易复发,历时可达数年之久,年长后渐愈。
急性及慢性嗜酸粒细胞性肺炎需要糖皮质激素的治疗。儿童口服泼尼松量为0.5~1mg/kg,急性者于2~4周内减药停药。慢性者2周后开始减量,疗程为6~12个月。过敏性支气管肺曲霉菌病在抗真菌感染的基础上用激素治疗,泼尼松的量为每天0.5mg/kg,当临床症状缓解,肺部阴影消失,血嗜酸粒细胞降低或血清IgE降低后,开始减量,疗程为3~6个月。
(三)类脂性肺炎
类脂性肺炎(lipoid pneumonia)是一种慢性肺间质增生性炎症,大多见于早产婴,弱小或有腭裂的婴儿,由于脂肪或油类吸入肺内而引起。
1.病因 类脂性肺炎分为外源性和内源性,外源性的病因为吸入油脂,其原因如下:①使用油剂药物滴鼻剂。②由于腭裂、胃食管裂、衰弱无力或平卧喂奶咽部吞咽反射不健全而吸入肺内;或患胃食管反流性的疾病。③小儿哭闹时强行喂奶或服油剂药物。内源性类脂性肺炎又称胆固醇肺炎,其脂质物质来源于肺脏本身,是由于单核细胞和巨噬细胞的功能受损所致,也可由先天性表面活性物质基因突变所致。
2.病理特点 肺内病理变化及肺反应的严重程度因吸入油质种类而异。植物油最少刺激性,如橄榄油、棉籽油及香油一般很少引起炎症,但大风子油却可引起广泛损害。动物油如鱼肝油或牛奶由于脂肪酸含量高,刺激性极大,可导致急性炎性反应,甚至出现局限性脓肿或坏疽。液状石蜡刺激性不大,主要引起异物反应。
类脂性肺炎:初期呈间质增生性炎症,亦可见渗出性病变;第二期出现弥漫增生性纤维化,可并发急性支气管肺炎;第三期见多发性局限性结节,如石蜡瘤。在光镜下可见病变区有无数巨噬细胞,由于吞噬了细小油滴而呈泡沫状。巨噬细胞进入肺泡间隔,取道淋巴管而达肺门淋巴结。此外,可见肺泡上皮增生,伴异物型巨细胞形成。肺门淋巴结可见含油滴的细胞。内源性的类脂性肺炎肺组织内可见胆固醇结晶,肺间质的炎症、纤维化。
3.临床表现 缺乏特异的临床症状和体征。病情轻重依据年龄、吸入的物质的性质而不同。轻者可无症状、重者出现危及生命的疾病。儿童大量的吸入可引起急性的临床表现和早期的放射发现。通常以咳嗽就诊,有时伴有痰和呼吸困难,少见的症状还有胸疼、咯血、体重减轻和间断发热。多数病例显示了临床表现和影像学表现的严重不一致,如临床无症状,而胸片发现广泛的影像学的异常。继发感染时出现发热及肺炎表现,肺部可有实音及湿啰音。肺外表现可有呕吐、胃痛、咽下困难、眩晕等。X线检查在轻度病例仅有肺门阴影增深增宽,较重时可见邻近肺门的实变,以中下肺及右侧肺较多见。有时可见两侧肺气肿。异常阴影常持续2~3周,比临床症状恢复慢,常需6~8周才消失,且往往留有肺气肿及纤维性变。肺CT可见含气腔的实变影和结节影和磨玻璃影。
4.诊断 外源性类脂性肺炎根据其油脂吸入病史,以及与疾病一致的放射发现,支气管肺泡灌洗液有含脂质的巨噬细胞可考虑该病的诊断,但以上任何一条单独发现均不能诊断类脂性肺炎。
5.治疗与预防 无特异治疗。目前主要为避免油剂的继续暴露、激素应用以及支气管肺泡的灌洗。如能早期发现,可行体位引流,使油剂排出,并进行支气管肺泡灌洗。避免与上、下呼吸道感染的患儿接触,以减少继发性感染。发生感染时即予抗生素。为预防此症,婴幼儿应慎用油类口服药,半昏迷者更应避免,尤需禁止油剂滴鼻药及油剂鼻饲。激素治疗有争议,但有报道其治疗有效。
6.预后 急性的类脂性肺炎应用激素和避免接触油脂可改善。慢性的病例症状持续且难以治疗。
