诊断与鉴别诊断
(一)病史采集
详细的病史询问包括产前、产时和出生后的整个过程,产前因素、母亲因素、围生期病因、遗传性疾病、脑发育异常等均是重要的诊断线索和病因。妊娠期胎动减少是产前一个重要的因素,如果没有新生儿脑病的存在,则不考虑围生期因素,家族史有助于排除遗传性疾病的可能,同时需询问视觉、听力、喂养、大小便功能等情况以及心肺方面的问题。
(二)体格检查
脑性瘫痪代表着反射 驱动活动缺乏皮质控制,婴儿早期运动发育落后、痉挛和姿势异常是重要的诊断线索,早期包括原始反射持续存在、上运动神经元体征、运动姿势异常、粗大运动与精细运动发育延迟等,如不能抬头、躯干控制不佳、持续或不对称性握拳、过度伸展姿势、伸舌障碍、口部多动等。
详细的神经系统检查对脑性瘫痪的诊断十分重要,首先应明确肌张力情况,肌张力是正常、增高还是减低,张力增高又可分为痉挛、僵直或张力障碍。痉挛性肌张力增高为速度依赖性,可伴有上运动神经元体征,如肌阵挛、反射亢进、巴宾斯基征阳性、痉挛性无力或手部运动欠灵活等。僵直为非速度依赖性,为多组肌群的同时收缩所致,无固定体位或姿势。张力障碍性肌张力增高则表现为不自主地持续或间断性的肌肉收缩,从而出现扭动、重复动作和姿势异常,中枢性张力减退与周围神经肌肉病变所致的张力减退不同,前者肌力存在,而后者肌力及反射均受抑制。共济失调在脑瘫患儿中不常见,如出现应考虑遗传代谢病,如Angelman综合征等。
除此之外,还需检查患儿前倾或仰卧位姿势、头部及躯干支撑、手部灵活度等,有助于诊断。另外伴随着其他神经精神症状,如智能低下、认知障碍和行为问题。大规模临床研究显示,脑瘫患儿仅一半在1岁时得到诊断,早期详细全面体格检查有助于早期及时诊断。需要强调的是脑瘫的运动功能评估需和康复医师共同完成。
脑性瘫痪常见的并发症包括癫 、智能低下、视觉损害和听觉损害。有75
、智能低下、视觉损害和听觉损害。有75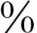 的脑瘫患儿有以上四种并发症中的一种损害,其中近一半患儿伴有癫
的脑瘫患儿有以上四种并发症中的一种损害,其中近一半患儿伴有癫 ,且常在1岁以内发病,痉挛性四肢瘫和偏瘫更为常见,脑电图有助于诊断,但应注意部分患儿仅表现脑电图异常而并无癫
,且常在1岁以内发病,痉挛性四肢瘫和偏瘫更为常见,脑电图有助于诊断,但应注意部分患儿仅表现脑电图异常而并无癫 发作。
发作。
半数以上可伴有不同程度的智能低下,也可出现学习障碍、注意力缺陷多动表现,听力或视觉损害、语言发育障碍可见于15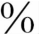 ~20
~20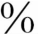 的脑瘫患儿。
的脑瘫患儿。
其他并发症还包括吞咽或喂养困难、生长延迟、口腔问题、呼吸道问题和行为情绪问题。可产生严重的胃食管反流、吸入窒息或假性延髓性麻痹。另外遗尿、尿失禁亦常见。(https://www.daowen.com)
(三)辅助检查
1.常规检查 影像学技术包括头颅超声、头颅CT、MRI等,MRI在诊断脑瘫的病因方面有较高的敏感性和特异性,同时排除其他可能的引起运动障碍的疾病(如血管畸形、灰质异位等)。通过MRI技术可以发现70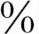 ~90
~90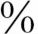 的病因,弥散加权成像、弥散张量成像和磁共振波谱分析等新技术的应用,对病因学的诊断更有帮助。
的病因,弥散加权成像、弥散张量成像和磁共振波谱分析等新技术的应用,对病因学的诊断更有帮助。
影像学诊断常常关系到下一步的诊断选择。例如,锥体外系脑瘫,在MRI上发现有苍白球异常时,需进一步进行遗传代谢性疾病的筛查,对于MRI上提示有大脑发育畸形的表现,如无脑回、脑裂畸形等脑移行异常时,应进一步进行分子生物学检测,以明确病因并预测其再显危险性。
脑电图的异常率为60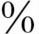 左右,无特征性改变,主要表现为异常节律的出现,其次为慢波节律及发作波。
左右,无特征性改变,主要表现为异常节律的出现,其次为慢波节律及发作波。
诱发电位分视觉诱发电位、脑干听觉诱发电位和躯体感觉诱发电位,脑干听觉诱发电位较常用,手足徐动型患儿异常率高。
所有脑瘫患儿还须进行眼科的评估,以及时发现异常。
2.其他检查 对于可疑遗传性疾病者则应做染色体核型分析和基因检测。特别是对于锥体外系表现、张力低下和共济失调型患儿,须考虑遗传代谢性疾病,应检测尿有机酸、血氨基酸、乳酸和染色体检查。对于原发性锥体外系表现而头颅MRI正常的脑瘫患儿,须检测脑脊液生物蝶呤、神经递质和氨基酸代谢等。长期仔细的随访对于除外脂类代谢和糖代谢异常非常重要。
(四)鉴别诊断
需与脑瘫相鉴别的疾病很多,包括各类遗传代谢性疾病和各种继发性损伤,主要的鉴别在于严重神经遗传性疾病,常常为进展性的且早期导致死亡,如脑白质肾上腺萎缩症、异染性脑白质营养不良、神经节苷脂沉积症、神经元蜡样脂褐质症等。反复仔细的神经系统检查有助于发现这类进展性疾病,另外各类智能发育低下、未诊断的或难治性的癫 、抗惊厥药物的不良反应亦应考虑。
、抗惊厥药物的不良反应亦应考虑。
