一、镇静催眠药
镇静催眠药(sedative-hypnotic)是一类中枢神经系统抑制药。凡能解除患者烦躁不安情绪,使其恢复安静清醒状态的药物称为镇静药,而能引起深而持久睡眠的药物称为催眠药。镇静药和催眠药之间并无明显界限,通常同一药物小剂量时表现为镇静作用,随剂量加大则可出现催眠作用。
本节大多数药物在药事管理上属第二类精神药品,为处方药,严禁滥用。长期使用可产生药物依赖性,突然停药亦可产生戒断综合征。
根据化学结构的不同,本类药物分为苯二氮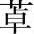 类、巴比妥类和其他类。苯二氮
类、巴比妥类和其他类。苯二氮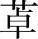 类目前在镇静催眠方面已基本取代了巴比妥类传统药的临床地位。
类目前在镇静催眠方面已基本取代了巴比妥类传统药的临床地位。
(一)苯二氮 类
类
苯二氮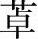 类(benzodiazepines,BZ)是1960年以后相继问世的一类药物,目前临床常用的有二十余种,其中以地西泮(diazepam,安定)应用最广。
类(benzodiazepines,BZ)是1960年以后相继问世的一类药物,目前临床常用的有二十余种,其中以地西泮(diazepam,安定)应用最广。
【体内过程】
口服吸收快而完全,肌内注射吸收慢而不规则。血浆蛋白结合率可达99%,但因脂溶性很高,静脉注射后可迅速分布于脑组织,随后再分布于脂肪和肌肉组织,故中枢抑制作用出现快但维持时间短。该类药物主要经肝药酶代谢,可转化成去甲地西泮、奥沙西泮等,其活性与母体相似,但t1/2却延长,连续应用要防止其产生蓄积作用。部分原形或代谢产物最终与葡萄糖醛酸结合为无活性产物,由肾排出。也可经胆汁排出,形成肝肠循环。
【药理作用与临床应用】
1.抗焦虑
焦虑症患者常表现出紧张、忧虑、恐惧和激动等症状。苯二氮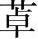 类在小于镇静剂量时就显著改善上述症状,可能与选择性抑制边缘系统有关。临床用于治疗各种原因引起的焦虑症。对持续性焦虑状态宜选用如地西泮和氟西泮等长效类药物,对间歇性严重焦虑患者则宜选用硝西泮和奥沙西泮及三唑仑等中、短效类药物。
类在小于镇静剂量时就显著改善上述症状,可能与选择性抑制边缘系统有关。临床用于治疗各种原因引起的焦虑症。对持续性焦虑状态宜选用如地西泮和氟西泮等长效类药物,对间歇性严重焦虑患者则宜选用硝西泮和奥沙西泮及三唑仑等中、短效类药物。
2.镇静和催眠
其作用发生较快。小剂量表现镇静作用,较大剂量产生催眠作用,可明显缩短入睡时间、延长睡眠持续时间、减少觉醒次数。其催眠作用与巴比妥类比较有以下优点:①对快波睡眠影响小,连续应用停药后出现反跳现象轻。②治疗指数高,对呼吸循环抑制轻,大剂量也不引起麻醉,安全范围大。③对肝药酶无诱导作用,联合应用相互干扰轻。④不良反应少而轻。临床上广泛用于不同形式的失眠以及麻醉前给药、心脏电击复律或内镜检查前给药。
3.抗惊厥、抗癫痫
苯二氮 类都具有抗惊厥作用,地西泮和三唑仑的作用尤其明显。目前认为抗惊厥、抗癫痫作用与促进中枢抑制性递质GABA(γ-氨基丁酸)的突触传递功能有关。临床用于治疗子痫、破伤风、小儿高热惊厥及药物中毒性惊厥。地西泮静脉注射是临床上治疗癫痫持续状态的首选药,其他类型的癫痫发作以硝西泮和氯硝西泮的疗效较好。
类都具有抗惊厥作用,地西泮和三唑仑的作用尤其明显。目前认为抗惊厥、抗癫痫作用与促进中枢抑制性递质GABA(γ-氨基丁酸)的突触传递功能有关。临床用于治疗子痫、破伤风、小儿高热惊厥及药物中毒性惊厥。地西泮静脉注射是临床上治疗癫痫持续状态的首选药,其他类型的癫痫发作以硝西泮和氯硝西泮的疗效较好。
4.中枢性肌肉松弛作用
有较强的肌肉松弛作用,在发挥肌肉松弛作用时,一般不影响正常活动,单用本类药物也达不到手术要求的肌松状况。临床可用于治疗脑血管意外、脊髓损伤等引起的中枢性肌肉僵直,也可用于缓解局部病变、腰肌劳损或内窥镜检查等原因所致的肌肉痉挛。
【作用机制】
本类药对中枢具有较高的选择性,其作用机制主要是通过与中枢神经系统相应部位的BZ受体结合,从而增强GABA的抑制性作用。近来研究表明,GABA受体-BZ受体-Cl-通道是一个大分子的复合体。苯二氮 类与BZ受体结合后,促进GABA与其受体的结合,使Cl-通道开放的频率增加,Cl-大量进入细胞内引起突触后膜超极化,使神经兴奋性降低,从而呈现中枢抑制效应。
类与BZ受体结合后,促进GABA与其受体的结合,使Cl-通道开放的频率增加,Cl-大量进入细胞内引起突触后膜超极化,使神经兴奋性降低,从而呈现中枢抑制效应。
【不良反应】
本类药催眠剂量可致眩晕、困倦、头昏、乏力和精细运动不协调等。10倍的治疗量仅引起嗜睡,大剂量引起共济失调、运动功能障碍、语言含糊不清,甚至昏迷和呼吸抑制。静脉给药过快可引起心血管和呼吸抑制;氟马西尼为BZ-R阻断剂,可用于中毒的解救。本类药久用也可产生耐受性和精神与躯体的依赖性。偶有视力模糊、低血压、尿失禁、胃肠不适及皮疹、白细胞减少等。
老年患者、肝肾功能不全、驾驶员、高空作业、青光眼及重症肌无力者慎用,哺乳期及妊娠前3个月的妇女禁用。
【药物相互作用】
本类药与其他中枢抑制药、乙醇合用时,中枢抑制作用增强,加重嗜睡、昏睡、呼吸抑制、昏迷,严重者可致死;与药酶诱导剂或药酶抑制剂合用,t1/2将发生相应改变,需注意调整剂量。
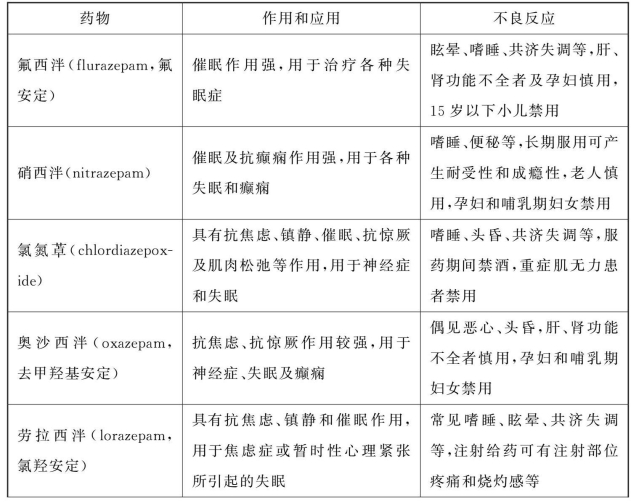
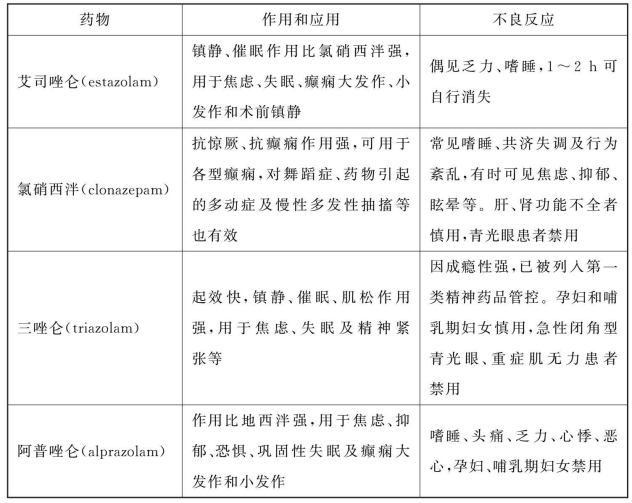
本类药目前临床常用的有二十余种,根据t1/2长短分为短效、中效和长效制剂。不同制剂在抗焦虑、镇静催眠、抗惊厥、中枢性肌肉松弛作用和临床应用等方面各有特点,临床上可酌情选用。见表3-1。
表3-1 常用苯二氮 类药物的特点
类药物的特点
续表
(二)巴比妥类
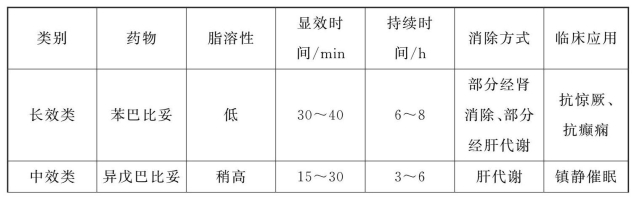
巴比妥类(barbiturates)为巴比妥酸的衍生物,巴比妥酸本身没有作用。该类药主要有苯巴比妥(phenobarbital,鲁米那)、异戊巴比妥(amobarbital,阿米妥)、司可巴比妥(secobarbital,速可眠)、硫喷妥钠(thiopental sodium)等,药物代谢动力学特点各有不同,见表3-2。
表3-2 巴比妥类药物的比较
 (https://www.daowen.com)
(https://www.daowen.com)
续表

【体内过程】
口服或注射均易被吸收,分布于体内各组织及体液中,也可通过胎盘屏障。脂溶性高的药物如硫喷妥钠,易通过血-脑屏障,静脉注射立即生效,在肝内全部代谢,经肾排出;脂溶性低的药物如苯巴比妥,不易通过血-脑屏障,静脉注射后30 min左右才有效,部分经肝代谢,部分以原形经肾排出,因排泄时可被肾小管重吸收,故维持时间较长,尿液pH对苯巴比妥的排泄影响较大,中毒时可用碳酸氢钠碱化尿液,以促进其排出。
【药理作用与临床应用】
巴比妥类对中枢神经系统有普遍性抑制作用,随剂量由小到大,依次表现为镇静、催眠、抗惊厥和麻醉作用,过量则抑制延髓呼吸中枢和血管运动中枢,导致呼吸麻痹死亡。
1.镇静和催眠
使用催眠量的1/4~1/3能产生镇静作用,剂量加大出现催眠作用。本类药物缩短快波睡眠时相,久用停药该时相可反跳性延长,并伴有噩梦、多梦现象,致使患者难以停药;有明显的肝药酶诱导作用,往往影响其他药物的代谢;易产生耐受性和依赖性;一般不良反应多见,过量可产生严重毒性。故已很少用于镇静和催眠。
2.抗惊厥
用于破伤风、子痫、脑炎、中枢兴奋药中毒等引起的惊厥。苯巴比妥肌内注射或静脉给药,也可选用异戊巴比妥,但后者安全性较小。
3.抗癫痫
苯巴比妥具有抗癫痫作用,可用于强直痉挛性的大发作和局限性发作等类型。
4.静脉麻醉及麻醉前给药
硫喷妥钠可用于短小手术的麻醉以及诱导麻醉,其他药物仅用于麻醉前给药。
【作用机制】
近年的研究表明,在GABA受体上也有巴比妥类的结合位点,结合后促使GABA与GABA受体结合,通过延长Cl-通道的开放时间而使Cl-内流增加,导致神经细胞膜的超极化,出现抑制作用。
【不良反应】
1.后遗效应
服用催眠剂量巴比妥类次晨可出现困倦、头昏、嗜睡、精神运动不协调等症状,又称“宿醉”(hangover)反应,以苯巴比妥较为显著。
2.耐受性和成瘾性
短期内反复用药时发生,停药有明显的戒断症状,表现为激动、失眠、焦虑,甚至惊厥。
3.过敏反应
偶有皮疹、剥脱性皮炎等过敏反应。
4.急性中毒
口服10倍催眠量或静脉速度过快,可引起急性中毒,表现为血压降低、深度昏迷、呼吸抑制、多种反射减弱或消失,最后因呼吸衰竭而死亡。一旦中毒应根据服药时间的长短不同,采用催吐、洗胃和导泻等方法排除毒物;应用呼吸中枢兴奋药及碳酸氢钠或乳酸钠碱化血液和尿液,促进药物自脑向血液转移和从尿液排泄。
(三)其他镇静催眠药
代表药物:水合氯醛
水合氯醛(chloral hydrate)易从消化道吸收,常用10%口服液,15 min即可产生催眠疗效,维持6~8 h。因不缩短FWS(快波睡眠),故停药后一般不出现反跳性多梦。临床主要用于失眠症,尤其是顽固性失眠或对其他催眠药效果不佳者。大剂量有抗惊厥作用,可用于小儿高热、子痫、破伤风所致惊厥的治疗,但安全性较低。对胃肠道有刺激性,口服会引起恶心、呕吐、胃炎等,为减少刺激,可稀释后服用或直肠给药。久服可产生耐受性、依赖性。胃炎、溃疡病和严重心、肝、肾疾病患者禁用。
代表药物:佐匹克隆
佐匹克隆(zopiclone)是新型非苯二氮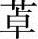 类催眠药,与苯二氮
类催眠药,与苯二氮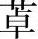 类相比,具有高效、低毒、成瘾性小的特点。该药亦激动BZ受体,增强GABA能神经的抑制功能。能延长SWS(慢波睡眠)时相,对FWS无明显影响;缩短入睡潜伏期,提高睡眠质量,延长睡眠时间;同时对记忆功能影响小,无明显耐受性和依赖性。此外,该药也有抗焦虑、抗惊厥和肌肉松弛作用。口服吸收迅速,广泛分布于全身组织,经肝脏代谢,最后由肾脏排出,适用于失眠症。不良反应有嗜睡、头昏、口干、口苦、肌肉无力、健忘等。长期使用突然停药可出现戒断症状。呼吸功能不全者或对本药过敏者禁用。
类相比,具有高效、低毒、成瘾性小的特点。该药亦激动BZ受体,增强GABA能神经的抑制功能。能延长SWS(慢波睡眠)时相,对FWS无明显影响;缩短入睡潜伏期,提高睡眠质量,延长睡眠时间;同时对记忆功能影响小,无明显耐受性和依赖性。此外,该药也有抗焦虑、抗惊厥和肌肉松弛作用。口服吸收迅速,广泛分布于全身组织,经肝脏代谢,最后由肾脏排出,适用于失眠症。不良反应有嗜睡、头昏、口干、口苦、肌肉无力、健忘等。长期使用突然停药可出现戒断症状。呼吸功能不全者或对本药过敏者禁用。
代表药物:扎来普隆
扎来普隆(zaleplon)可选择性地与BZ受体结合,具有镇静催眠、肌肉松弛、抗焦虑以及抗惊厥作用。临床主要用于难以入睡型失眠的短期治疗。本药的主要不良反应为头痛、嗜睡、眩晕,其成瘾性比苯二氮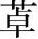 类弱,但仍需注意。
类弱,但仍需注意。
