患者潘某,男,78岁,2020年6月22日初诊
主诉:原发性肝癌术后3月余,发现骨转移1周。
现病史:2018年患者无明显诱因出现消瘦,未予重视。2019年10月出现左胁肋部疼痛不适伴发热,遂至当地医院就诊,予对症治疗后好转。2020年2月,患者再次出现上腹部疼痛不适,至当地医院行B超示:肝内实性占位,考虑肝癌。行一步做CT检查示:肝左叶多发实性占位,大小介于1.5cm×1.6cm~2.5cm×2.8cm之间,考虑原发性肝癌。AFP:24.46ng/mL。2020年3月11日行肝左叶+胆囊切除术,术后病理提示原发性肝细胞癌,术后AFP:13.67ng/mL。此后分别于2020年4月27日、5月27日行“顺铂50mg+阿霉素60mg+丝裂霉素10mg”灌注化疗两程。第二次化疗期间出现消化道大出血及Ⅳ度骨髓抑制,予输血、制酸止血等对症处理后症状好转。2020年6月15日ECT检查示:第12胸椎,第3、4、5腰椎骨转移。予唑来膦酸注射液静滴后骨痛稍好转。今为求中医治疗来我院门诊就诊。
既往史:高血压病史10余年,血压最高达165/110mmHg,平素服用苯磺酸氨氯地平5mg qd,血压控制尚可。否认糖尿病、冠心病等慢性病病史。否认肝炎、结核等传染病病史。否认外伤史。否认输血史。
刻下症:腰腹隐痛,心悸气短,纳呆便溏,肢软乏力,面色发黄,小便黄,舌淡苔薄白(详见彩插1-2),脉濡细。
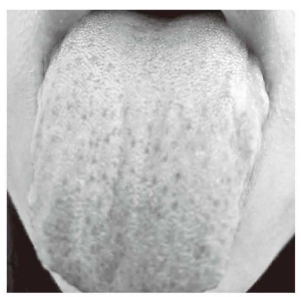
图1-2
专科检查:一般情况较差,神志清楚,精神差,慢性面容,查体合作,对答切题。全身皮肤黏膜无黄染,无皮疹及皮下出血点,无肝掌、蜘蛛痣。全身浅表淋巴结无肿大。心肺查体未见明显异常。腹平软,未见肠型及蠕动波,腹壁未见静脉曲张,未扪及明显包块,肝脾肋下未触及,肝区轻压痛,叩击痛(+),腰椎、肾区叩击痛(+),腹部叩诊鼓音,移动性浊音阴性,肠鸣音5次/分。
辅助检查:2020年3月4日腹部CT检查(图1-3)示:肝左叶多发实性占位,大小介于1.5cm×1.6cm~2.5cm×2.8cm之间,考虑原发性肝癌。AFP:24.46ng/mL。2020年3月16日术后病理示:原发性肝细胞癌。AFP:13.67ng/mL。2020年6月15日ECT检查示:第12胸椎,第3、4、5腰椎骨转移。
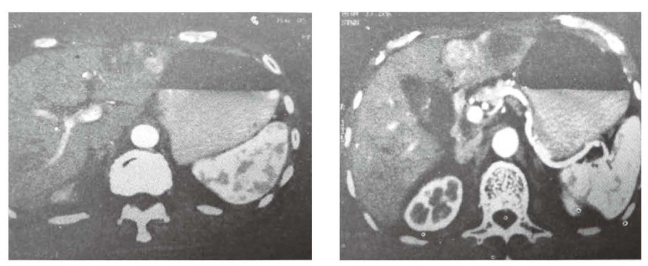
图1-3
辨证分析:患者年老久病,脾胃虚弱,运化失司,故见上腹隐痛、纳呆便溏、面色发黄、小便黄;脾虚以致运化不足,加之化疗后骨髓抑制,导致气血两虚,故见心悸气短、肢软乏力等症状,证属脾虚血亏,舌脉象亦为佐证。
诊断:
中医:肝积-脾虚血亏证。
西医:肝细胞性肝癌。
骨继发恶性肿瘤。
高血压2级(极高危组)。
治法:健脾益气养血。
方药:小建中汤加味。
方药组成:黄芪30g、党参20g、桂枝10g、干姜5g、大枣15g、细辛3g、白芍15g、当归20g、熟地黄30g、甘草5g。7剂,水煎,饭后温服,2日/剂,3次/日。
2020年7月6日复诊:服上方7剂后乏力气短明显改善,纳食好转,二便调,偶有右上腹隐痛,腰痛无明显好转。于上方基础上加土鳖虫5g续筋接骨,延胡索5g活血止痛,八月扎15g疏肝行气。
2020年7月20日复诊:服药2周后腰腹疼痛症状缓解,患者坚持门诊治疗,继予上方加减服用30余剂,并每月予唑来膦酸注射液静滴抗骨转移。
2020年9月21日复诊:复查CT示:肝癌术后,肝左叶缺损,肝右叶未见占位,建议定期复查;T11椎体压缩性骨折,左侧第11后肋陈旧骨折,较前变化不大。
案语
患者老年久病,气血耗伤,脾胃虚弱,肝脾失和,化源不足所致。中焦虚寒,肝木乘土,治当温中补虚而兼养血,和里缓急而能止痛。方中重用黄芪、党参健脾益气,二者补益中焦,使气血化生有源;臣以辛温之桂枝温阳气,祛寒邪;酸甘之白芍养营阴,缓肝急,止腹痛,熟地黄补血养阴,肝体阴用阳,血充则肝柔;佐以干姜温胃散寒,大枣补脾益气。炙甘草益气和中,调和诸药,是为佐使之用。其中桂枝,辛甘化阳,温中焦而补脾虚;芍药配甘草,酸甘化阴,缓肝急而止腹痛。六药合用,温中补虚缓急之中,蕴有柔肝理脾,益阴和阳之意,用之可使中气强健,阴阳气血生化有源。
