患者沈某,女,54岁,2021年2月8日就诊
主诉:确诊宫颈鳞状细胞癌1年余,下腹部隐痛4月余,末次化疗后2天。
现病史:患者2019年9月无明显诱因出现间断阴道不规则流血,未予重视而未行检查及治疗,2020年3月因症状加重,遂至延安医院就诊,3月31日行盆腔MRI考虑宫颈癌。4月至云南省肿瘤医院宫颈病理活检示:(宫颈后唇、阴道前穹窿)大部分呈乳头状鳞状细胞癌,部分间质浸润为鳞状细胞癌,倾向低-中分化,因评估无法根治切除,故2020年4月16日在该院行TP方案化疗:紫杉醇酯质体240mg d1+奈达铂40mg dl~d3。5月16日至7月6日行25次根治性放疗[DT 45Gy/25f,180cGy/F+5次后装(2次二维、3次三维)]+3次奈达铂40mg周疗(共三周),联合放化疗后出现骨髓抑制,2020年7月放疗结束后未再继续行化疗。2020年8月17日复查CT提示PR。2020年9月患者出现下腹部隐痛,伴腹泻,9月25日云南省肿瘤医院复查PET/CT未见明显复发征象。2020年10月患者腹痛较前加重并出现骶尾部疼痛,2020年10月22日复查盆腔MR提示肿块增大并淋巴结转移(未见报告单),考虑复发,请中山大学远程会诊后于2020年10月30日行TP方案化疗:注射用紫杉醇(白蛋白结合型)260mg d1+顺铂40mgd1~d3,并联合安罗替尼胶囊治疗,经治疗后患者出现骨髓抑制,故未坚持行化疗。随后服用盐酸安罗替尼胶囊治疗1程,因严重腹泻而停服。此后综合考虑患者病情,评估体能状态后分别于2020年12月24日、2021年1月14日、2021年2月4日继续予TP方案化疗3程,2021年2月7日复查血常规提示骨髓抑制(详见辅助检查)。神疲乏力明显,现为求中医治疗来我院门诊就诊。
既往史:否认高血压、冠心病、糖尿病等慢性疾病病史。否认肝炎、结核等传染病病史。否认手术、外伤史,否认输血史。
刻下症:下腹部隐痛,神疲乏力明显,无阴道流血,腰背及骶尾部疼痛,右侧大腿疼痛,偶有心慌胸闷,纳眠差,偶有便溏,夜尿频多。近1月体重减轻1kg。舌淡胖,苔薄白(详见彩插2-1),脉沉细弱。
图2-1
专科检查:神清,对答切题,精神差,KPS:70分。双肺叩诊呈清音,呼吸音清,未闻及干湿性啰音。心率79次/分,律齐,心音有力,各瓣膜听诊区未闻及杂音,无心包摩擦音。腹平软,未见肠型及蠕动波,未扪及包块,下腹部轻压痛,无反跳痛及肌紧张,全腹叩诊呈鼓音,移动性浊音阴性,肠鸣音5次/分。
辅助检查:2020年4月云南省肿瘤医院宫颈病理活检:(宫颈后唇、阴道前穹窿)大部分呈乳头状鳞状细胞癌,部分间质浸润为鳞状细胞癌,倾向低-中分化。2020年9月25日云南省肿瘤医院复查PET/CT示:与4月7日比较:a.子宫颈及相邻子宫代谢增高软组织影,病变较前增大、代谢水平较前降低,多系宫颈癌累及相邻子宫体治疗后大部分活血存留、阴道密度不均匀,未伴明显代谢增高影,多系肿瘤治疗后活性受抑。子宫左右分一软组织灶,未伴代谢增高,倾向子宫肌瘤,大致同前。b.中下腹腹膜后、双侧髂血管旁多个淋巴结显示,未伴代谢增高,大小较前缩小,多系转移性淋巴结治疗后活性受抑。左锁骨上淋巴结显示,未伴代谢增高,大小较前缩小,倾向转移性淋巴结治疗后活性受抑。c.双侧筛窦、左侧蝶窦黏膜局限性轻度增厚,大致同前。甲状腺双侧叶低密度影,未伴代谢增高,倾向良性,大致同前。左颞部皮肤一高密度结节影,未伴代谢增高,系良性,同前。颏下、双侧颈部淋巴结多系增生性,大致同前。d.主动脉壁钙化灶,同前。左侧乳腺内上象限一软组织结节影,未伴代谢增高,倾向增生结节,大致同前。e.肝左外叶一钙化灶,同前。现未见异常征象。盆腔筋膜局限性增厚,未伴代谢增高,多系放疗后改变。盆腔少量积液。f.脊柱多个椎体及双侧骶髂关节退行性改变,同前。g.全身其他部位PET/CT显像未见明显异常征象。2021年2月7日血常规(图2-2):白细胞:1.62×109/L,血红蛋白:98g/L。
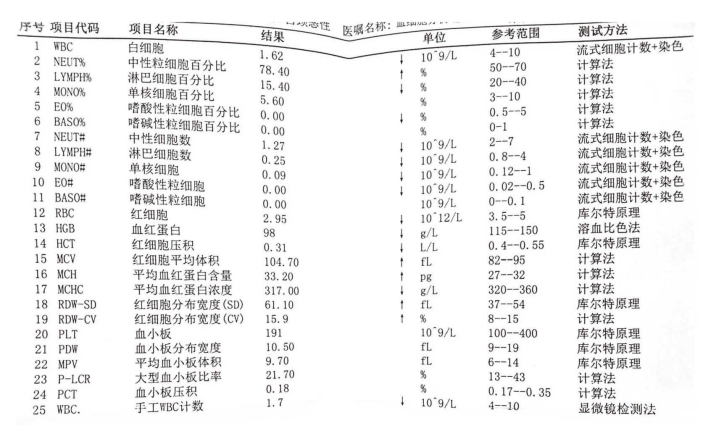
图2-2
诊断:
西医:化疗后骨髓抑制。
宫颈恶性肿瘤放化疗后复发。
淋巴结继发恶性肿瘤。
中医:虚劳(脾肾亏虚证)。
中医治则:健脾益肾,养血补血。
处方:四君子汤加减。
方药组成:黄芪30g、当归15g、党参20g、白术20g、茯苓10g、阿胶15g、鸡血藤15g、熟地黄15g、枸杞15g、山药20g、仙灵脾10g、肉桂5g、知母10g、地榆10g、炙甘草5g。2剂,水煎,饭后温服,2日/剂,3次/日。
西医:重组人粒细胞刺激因子注射液125μg皮下注射刺激白细胞生成。
患者自诉服上方后,神疲乏力明显好转,纳食好转,二便调。
2021年2月12日复查血常规示:白细胞:6.59×109/L。
案语
患者久病,正气本就亏虚,加之化疗致虚,累及脾肾,故见神疲乏力、纳眠差;脾为气血生化之源,脾虚则生化无源,可致血虚;精血同源,肾虚故精气不足,以致化血不足,故脾肾两虚终致骨髓抑制。而下腹部隐痛、腰背、骶尾及右侧大腿疼痛等均是由于血虚经脉失于濡养所致;便溏、尿频则是由于脾肾亏虚,水失健运所致,故本病辨证为脾肾亏虚证,舌脉象亦为佐证。此方可认为系四君子汤加味而成,方中党参、白术、茯苓、炙甘草健脾益气,为脾虚基础方;肾主骨生髓,脾为气血生化源泉,脾肾虚致髓不能满,血不能化,故加黄芪增强健脾益气之功,党参、黄芪合用取其益气以生血之义;加仙灵脾、肉桂温阳补肾,以促精血化生;加阿胶珠补血止血,枸杞、山药滋补肝肾;熟地黄甘温味厚质润,入肝、肾经,长于滋养阴血,补肾填精,为补血要药,暗含精血互生之意;当归甘辛温,补血和血,兼具活血作用,与熟地黄相伍,既曾补血之效,又行营血之滞,集通补于一身;鸡血藤行血补血、舒筋活络;当归、熟地黄、鸡血藤合用滋阴养血,可制约补阳药物之辛燥之性;知母苦寒质润,滋阴润燥,清虚热;地榆可凉血解毒。诸药合用,共奏健脾益肾、养血补血之功。
