异常体温的观察与护理
1.体温过高 是指机体体温升高超过正常范围。病理性体温过高包括发热和过热。发热(fever)是指机体在致热源的作用下,使体温调节中枢的调定点上移而引起的调节性体温升高。发热分为感染性发热和非感染性发热两大类。感染性发热较多见,主要由病原体引起;非感染性发热由病原体以外的各种物质引起,目前越来越引起人们的重视。过热是指调定点并未发生移动,而是由于体温调节障碍、散热障碍(如中暑)、产热器官功能异常(如甲状腺功能亢进)等,体温调节中枢不能将体温控制在与调定点相适应的水平上,是被动性体温升高。
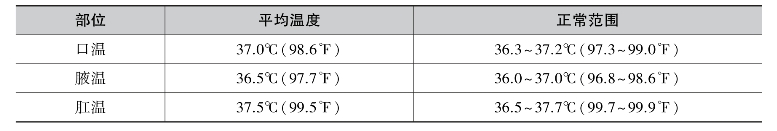
表5-1 成人体温平均值及正常范围
一般而言,当体温上升超过正常值0.5℃或一昼夜体温波动在1℃以上时可称为发热。
(1)发热程度的临床分级:以口腔温度为例,发热程度可划分为:低热37.3~38.0℃;中等热38.1~39.0℃;高热39.1~41.0℃;超高热41℃及以上。
人体最高的耐受温度为40.6~41.4℃,直肠温度持续升高超过41℃,可引起永久性的脑损伤;高热持续在42℃以上2~4h常导致休克及严重并发症;体温高达43℃则很少存活。
(2)发热的过程及表现:一般发热过程分为以下3个时期。
1)体温上升期:此期特点为产热大于散热。主要表现为畏寒、皮肤苍白、干燥无汗、疲乏无力甚至伴寒战。体温上升可有骤升和渐升两种方式。骤升是指体温突然升高,在数小时内升至高峰,常见于肺炎、球菌性肺炎、疟疾等。渐升是指体温逐渐上升,数日内达高峰,常见于伤寒等。
2)高热持续期:此期特点为产热和散热在较高水平上趋于平衡。主要表现为皮肤灼热、面色潮红、口唇干燥、呼吸脉搏加快、头痛头晕、食欲不振、全身不适、软弱无力、尿少,严重者可出现谵妄、昏迷。
3)退热期:此期特点为散热大于产热,体温恢复至正常水平。主要表现为大量出汗、皮肤潮湿。退热方式有骤退和渐退两种方式,骤退是指体温在数小时内降至正常,见于大叶性肺炎、疟疾等。骤退者由于大量出汗,体液大量丧失,易出现血压下降、脉搏细速、四肢厥冷等虚脱或休克现象,尤其是年老体弱、婴幼儿及心血管疾病的病人易发生,护理中应加强观察。渐退是指体温在数日内降至正常,见于伤寒、风湿热等。
(3)常见热型:将体温绘制在体温单上,互相连接,所构成的各种体温曲线称为热型。某些发热性疾病具有独特的热型,加强观察有助于对疾病的诊断。但由于目前抗生素的广泛使用及解热剂、肾上腺皮质激素等的应用,使热型变得不典型或成不规则热型。常见的热型有以下4种。
1)稽留热:体温持续在39~41℃,达数日或数周,24h波动范围不超过1℃。常见于伤寒、肺炎、球菌性肺炎等(见图5-2)。
2)弛张热:体温在39℃以上,24h内体温差在1℃以上,体温最低时仍高于正常水平。常见于败血症、风湿热、化脓性疾病等(见图5-3)。(https://www.daowen.com)

图5-2 稽留热
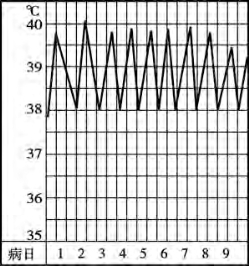
图5-3 弛张热
3)间歇热:体温骤然升高至39℃以上,持续数小时或更长,然后下降至正常或正常以下,经过一个间歇后,又反复发作。即高热和正常体温交替出现,常见于疟疾等(见图5-4)。
4)不规则热:体温在24h中变化不规则,持续时间不定。常见于流行性感冒、癌性发热等(见图5-5)。
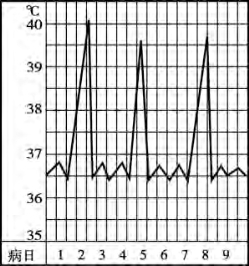
图5-4 间歇热
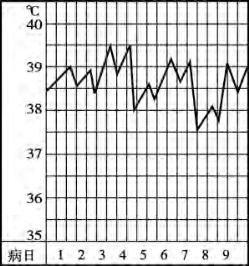
图5-5 不规则热
(4)体温过高的护理。
1)降低体温:可采用物理降温或药物降温的方法。物理降温有局部和全身冷疗两种方法。体温超过39℃,选用局部冷疗,可采用冷毛巾、冰袋、化学制冷袋,通过传导方式散热;体温超过39.5℃,选用全身冷疗,可采用温水擦浴、乙醇擦浴的方式达到降温的目的,具体要求详见工作任务十六。药物降温,即应用退热药,是通过降低体温调节中枢的兴奋性及血管扩张、出汗等方式促进散热而达到降温的目的。使用药物降温时应注意药物的剂量,尤其是年老体弱者及心血管疾病者应防止出现虚脱或休克现象。采用降温措施30min后应测量体温,并做好记录和交班。
2)促进病人舒适:①发热病人应多休息,休息可以减少能量的消耗,有利于身体的康复。高热病人应卧床休息,低热病人可酌情减少活动,适当休息。同时为病人提供室温适宜、环境安静、空气流通的合适的休息环境。②加强口腔护理,发热时由于唾液分泌减少,口腔黏膜干燥,且抵抗力降低,有利于病原体生长、繁殖,易出现口腔感染,因此,应在晨起、餐后、睡前协助病人漱口,保持口腔清洁。③加强皮肤护理,退热期往往大量出汗,应及时擦干汗液,更换衣服和床单,防止受凉,并保持病人皮肤的清洁、干燥。对长期持续高热者,应协助其改变体位,防止压疮、肺炎等并发症的发生。
3)补充营养和水分:给予高热量、高蛋白、高维生素、易消化的流质或半流质食物。注意食物的色、香、味,鼓励少量多餐,以补充高热的消耗,提高机体的抵抗力。鼓励病人多饮水,每日饮水量应达3000mL为宜,以补充高热消耗的大量水分,并促进毒素和代谢产物的排出,饮水不足时可遵医嘱静脉补充。
4)加强病情观察:①观察生命体征,定时测体温,一般每日测量4次,高热时应每4h测量1次,待体温恢复正常3日后,改为每日1~2次,并注意发热类型、程度及经过,及时观察呼吸、脉搏和血压的变化。②观察是否出现寒战、淋巴结肿大、出血、肝脾大、结膜充血、单纯疱疹、关节肿痛及意识障碍等伴随症状。③观察发热的原因及诱因是否消除,发热的诱因可有受寒、饮食不洁、过度疲劳;服用某些药物(如抗肿瘤药物、免疫抑制剂、抗生素等);老人、婴幼儿、术后病人等。④观察治疗效果,比较治疗前后全身症状及实验室检查结果。⑤观察饮水量、饮食摄入量、尿量及体重变化。
5)安全护理:高热者有时出现躁动不安、谵妄,应防止坠床、舌咬伤,必要时加床档或用约束带固定病人。
6)心理护理:①体温上升期,病人突然发冷、发抖、面色苍白,此时病人会产生紧张、不安、害怕等心理反应。护理中应经常探视病人,耐心解答各种问题,尽量满足病人的需要,给予精神安慰。②高热持续期,应注意尽量解除高热带给病人的身心不适,尽量满足病人的合理需求。③退热期,应满足病人舒适的心理,注意清洁卫生,及时补充营养。
7)健康教育:指导病人及家属正确监测体温及物理降温的方法,介绍休息、饮食及饮水的重要性。
2.体温过低 由于各种原因引起的产热减少或散热增加而致体温低于正常范围,称为体温过低。
(1)体温过低的原因。
1)体温调节中枢发育不成熟:常见于新生儿尤其是早产儿体温调节中枢发育不完善,产热不足,再加上体表面积相对较大,散热较多,而致体温不升。
2)体温调节中枢受损:中枢神经系统功能不良,如颅脑外伤、脊髓受损;药物中毒,如麻醉剂、镇静剂;重症疾病,如败血症、大出血等。
3)产热减少:重度营养不良、极度衰竭,使机体产热减少。
4)散热过多:长时间暴露在低温环境中,使机体散热过多、过快;在寒冷的环境中大量饮酒,使血管过度扩张,热量散失。
(2)体温过低程度的判断:一般体温过低的程度可划分为以下几种。轻度32~35℃;中度30~32℃;重度<30℃瞳孔散大,对光反射消失;致死温度23~25℃。
(3)体温过低的症状:病人可能出现皮肤苍白冰冷、口唇及耳垂呈紫色、躁动不安、轻度颤抖、心跳呼吸减慢、血压下降、尿量减少、意识障碍,甚至昏迷。
(4)体温过低的护理。
1)保暖:提供合适的环境温度,室温维持在22~24℃;给予毛毯、棉被、热水袋、电热毯,添加衣物,防止体热散失,新生儿可置恒温箱中;给予热饮料,摩擦身体表面皮肤,增加皮肤内热量。
2)加强监测:持续监测体温的变化,至少每小时测体温1次,直至体温恢复正常并稳定。在观察体温的同时要注意观察脉搏、呼吸和血压的变化。
3)病因治疗:去除引起体温过低的原因,使体温恢复正常。
4)心理护理:加强与病人或患儿家属的沟通和交流,了解其情绪变化,做好心理疏导。
5)健康教育:指导病人避免体温过低的因素,宣传保暖的重要性。
