营养支持途径选择
合理、有效的营养支持需要制订统一的营养支持规章制度、政策和应用程序,包括正规的营养评价以识别患者是否存在营养不良或是否存在发生营养不良的趋势,制订科学、合理的营养支持计划,提供安全规范、合理有效的营养支持,进行营养监测和疗效评价,最后对整个营养支持过程进行评估,发现并纠正可能存在的问题,以提高营养支持的疗效。具体的营养支持实施流程如(图4-1)所示。
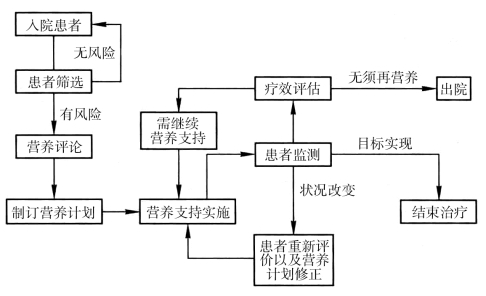
图4-1 营养支持实施流程
合理的营养供给途径的选择应根据疾病性质以及患者的状态而定。如果患者胃肠道功能良好,则一般优先考虑给予肠内营养。肠内营养是一种比较符合生理的供给途径,其具有下述优点。
1.营养物质经门静脉系统吸收输送至肝脏,有利于内脏蛋白质合成和代谢调节。
2.长期肠外营养会使小肠黏膜细胞及营养酶系的活性退化,而肠内营养可改善和维持肠道黏膜结构和功能的完整性,从而有效地防止肠道细菌移位的发生。
3.肠内营养符合生理状态,对循环干扰较少,而肠外营养使内脏血流和心排血量增加,使处理输入的营养物质所需的能量增加。
4.肠内营养对技术、设备要求较低,操作方便,临床管理便利,同时费用也较低。
肠内营养支持可通过口服、经胃、经幽门后、经空肠途径供给。各种途径具有各自适应患者,具体投给途径的选择则取决于疾病情况、喂养时间长短、患者精神状态及胃肠道功能等。不同途径的适应证、禁忌证及可能出现的并发症均不同,因而临床上应根据具体情况进行选择。正确的投给途径的选择可避免或减少可能出现的并发症,具体营养支持途径的选择如(图4-2)所示。
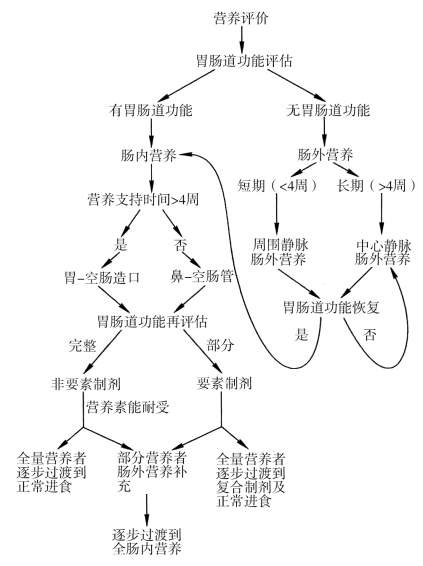 (https://www.daowen.com)
(https://www.daowen.com)
图4-2 营养支持途径的选择
另一方面,肠外营养也有一些优于肠内营养的特点。
1.可调节补液配方,纠正体液丢失、电解质紊乱。
2.避免了可能出现的胃肠内营养的并发症。
3.是可靠的提供营养的途径。
4.能很快达到所需的热量、蛋白量及比例。
5.能短时间纠正营养不良状况。
6.相对方便,患者容易接受。对于一些患胃肠道疾病的患者,由于肠内营养效果往往欠佳,应选择肠外营养。肠外营养支持可通过中心静脉插管或外周静脉途径供给。中心静脉因中心静脉的管径大、血流速率快、血流量大,输入的营养液可很快被血液稀释而不致刺激血管壁,故不易产生静脉炎和静脉血栓形成。同时,中心静脉对输注液体的浓度和酸碱度的限制小,能在单位时间内快速输入机体所需的大量液体,并可在24 h内进行持续不断地输注,因而能最大限度地按机体的需要以较大幅度调整输入液体的量、浓度及速率,保证供给机体所需的热能和各种营养素。此外,中心静脉穿刺置管后可供长期输液用,使患者免遭反复静脉穿刺的痛苦。经中心静脉输液患者的四肢可随意活动,翻身,护理工作也较方便,有利于防止肺部感染和压疮的发生。经留置中心静脉的双腔或三腔导管,还可供随时采取血标本,推注、输注其他药物,对危重患者还可监测其中心静脉压以帮助了解心血管功能和全身血容量的情况,指导输液量和输液速率的调整。因此,对较长时间不能利用其胃肠道而需长期TPN治疗者,或因有较多额外丢失、处于显著高代谢状态以致机体对营养物质的需求量大为增加者则宜采用中心静脉途径输液。经外周静脉输注一般适用于预期只需短期(不超过2周)肠外营养支持的患者、接受部分肠外营养支持(输注营养素的量较少)的患者,以及肠外营养支持应用葡萄糖和脂肪乳剂双能源(特别是采用全合一营养液)的患者。周围静脉途径具有简便、并发症少且轻等优点。具体营养支持途径的选择如图4-2所示。
值得注意的是,全肠外营养支持的最终目的应该是在其达到一定疗效后,在条件许可的情况下,及时改为肠内营养支持(管饲喂养或正常进食)。当从肠外营养向肠内营养过渡时,往往需要一个适应过程,此阶段可采取肠外营养和肠内营养支持联用的方式。
总之,临床上营养支持实施最关键和最重要的原则是严格控制适应证、精确计算各种营养底第六章营养支持适应证物的需要量以及营养支持持续时间,合理选择营养支持的途径。
