P波时限改变的临床意义
(1)P波时限延长见于左房扩大或双心房扩大,见于风心病、扩张型心肌病等;不完全性心房内传导阻滞见于冠心病、高血压、高血钾、洋地黄过量等。
(2)P波时限变窄见于房内传导阻滞、甲状腺功能减退、房性融合波等。
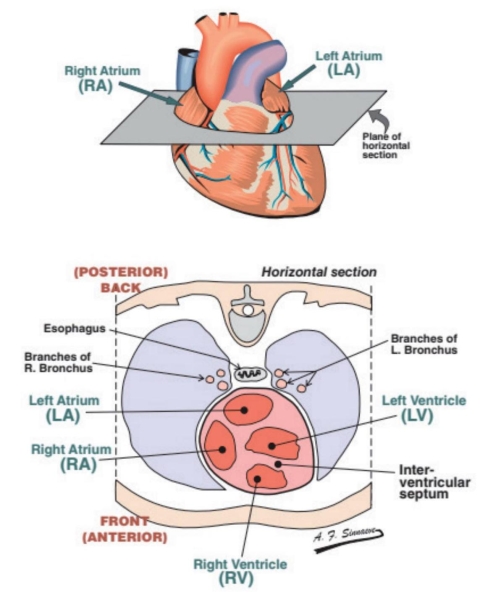
图2-1-14
2.P波振幅改变的临床意义
(1)P波振幅增大:①右房扩大见于先天性心脏病、肺心病等。②时相性心房内差异传导窦性心律时P波振幅正常,发生房性早搏、房性心动过速时P′波异常高尖。③心房内压力增高,P波高尖。④心房肌梗死P波增高增宽,出现切迹。⑤电解质紊乱:低钾血症。⑥甲状腺功能亢进。
(2)P波振幅减小:①激动起源于窦房结尾部。②房性节律激动起自心房中部。③过度肥胖。④甲状腺功能减退。⑤全身水肿。⑥气胸,大量心包积液。⑦高钾血症时,随着血钾浓度逐渐增高,P波振幅逐渐减小直至消失。
正常P波
P波是由心房除极产生的,是左右心房除极向量的总和。由于起搏点位于右心房,所以右心房会首先被激动。正常P波需符合以下标准:
·大多数导联直立(aVR、V1导联除外)。
·每跳形态都是固定的。
·只有一个波峰没有切迹。
·高度<2.5mm(0.25mV)。
·宽度<2.5mm(0.10s)。
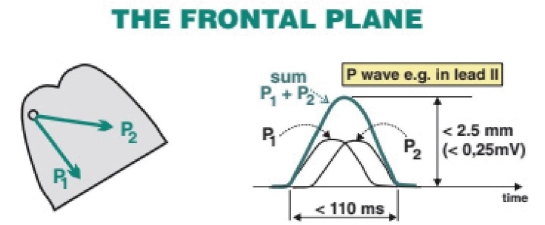
图2-1-15
P波缺失
·心房颤动:心房颤动时,P波被一些小的、不规整的颤动波所取代,基线不平。
·心房扑动:在心房扑动中,P波被扑动波(F波)所取代,呈波浪或锯齿状。
·交界性心律:由于几乎同时前向激动心室和逆向激动心房,P波可以位于QRS波群之前、之后或埋藏于QRS波群之中。
·室性心动过速:发生室性心动过速时,由于P波埋藏于宽大的QRS波群中,所以不易被发现。
·高钾血症:P波振幅会减小或消失,这与T波高尖和QRS波群宽大有关。
P波倒置
由于心房激动是由上到下激动,朝向下壁导联,所以P波在LⅡ、L Ⅲ、aVF导联是直立的。如果心房逆向激动,这些导联的P波为负向或倒置。以下情况下可以观察到倒置的P波:
·交界性心律:在交界性心律中,倒置的P波紧跟在QRS波之前或之后。
·旁路:如果激动通过房室结外的途径逆传心房,称为旁路,常发生于预激综合征。
P波形态改变
正常情况下,由于心房激动的顺序保持不变,任何一个导联P波都应保持不变。如果冲动起源于窦房结以外的不同部位,那么心房激动顺序将逐跳发生改变。这就产生了不同形态的P波,称为P′波。例如:
·游走性心律:这种心律中,起搏点从一个点游走到另一个点,变换于窦房结、心房、房室交界之间,表现为P波形态多变。
·多源性房性心动过速:这种心律中,冲动起源于心房的多个病灶,产生房性心动过速或混乱的心房激动形式。每跳的P波形态都会变化。
在上述两种心律中,能够见到3种形态的P波。异位P′波起源于心房时,可直立但与窦性P波不同;逆传的P′波起源于交界区时,P′波倒置。P波形态介于窦性P波和P′波之间称为融合波。
P波高尖
正常P波高度不超过2.5mm,它是左右心房激动之和。右心房激动早于左心房激动,当右心房增大时,右心房波增大,与左心房波重叠产生一个高度超过2.5mm的高大P波。
因此,高大P波是右心房扩大的征象。如果V1导联P波双相,那么P波起始部分会更大。由于高大P波多由肺动脉高压或先天性心脏病引起,也称为肺型P波或先天性P波。
P波增宽
正常P波宽度<2.5mm或0.1s。P波代表左右心房激动的总和,右心房先于左心房激动。如果左心房扩大,左心房波将会比右心房波更加延迟,导致P波的宽度会超出2.5mm,左右心房之间会出现一个切迹。
因此,宽大合并切迹的P波代表左心房扩大。在V1导联,双相P波的终末部分会更加宽大。由于宽大合并切迹的P波常与二尖瓣疾病有关,所以又被称为二尖瓣P波。
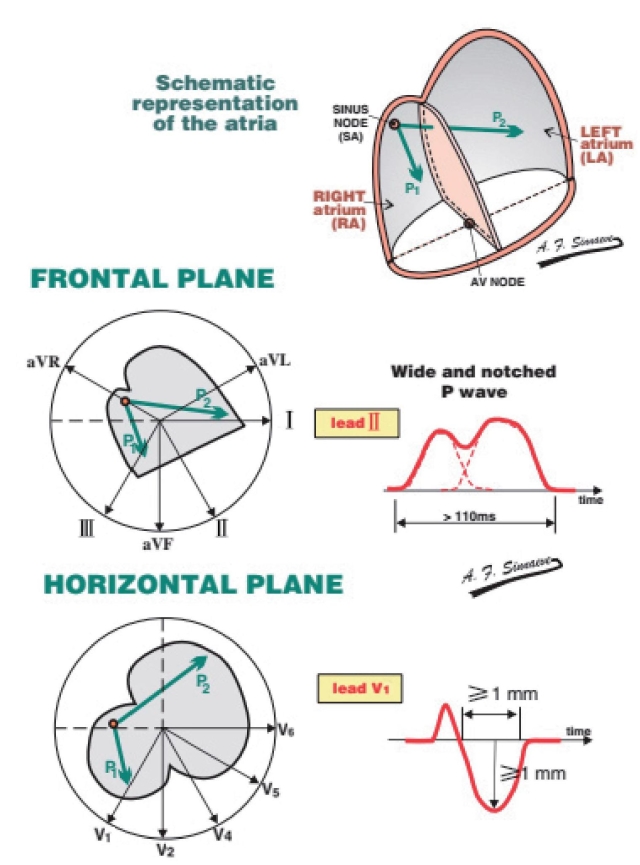
图2-1-16 右房扩大
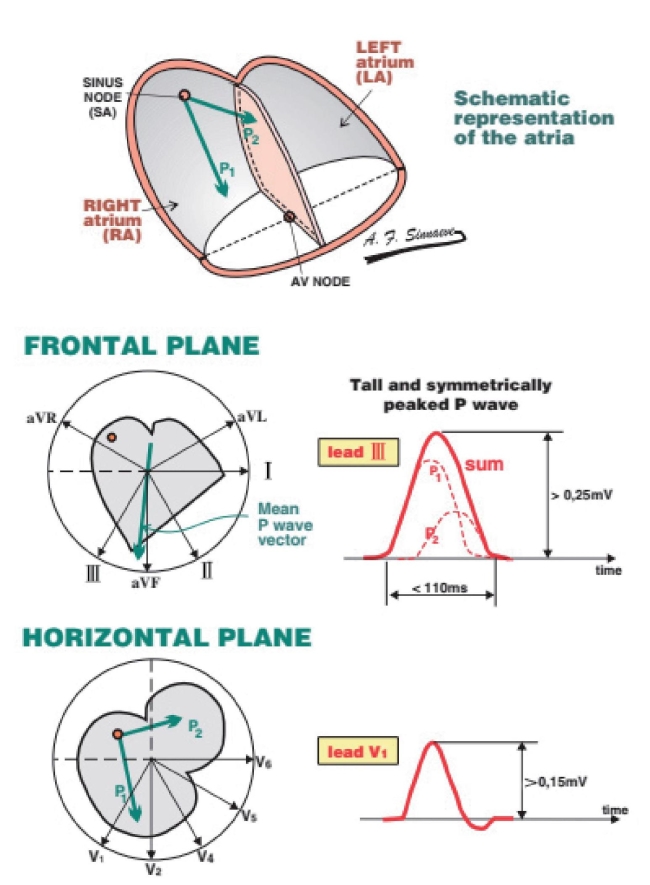
图2-1-17 左房扩大
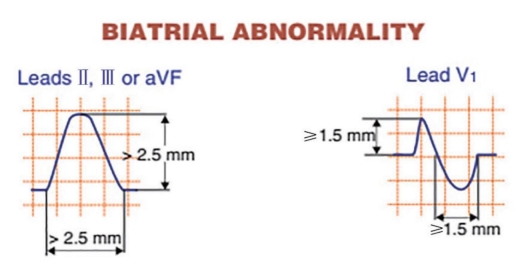
图2-1-18
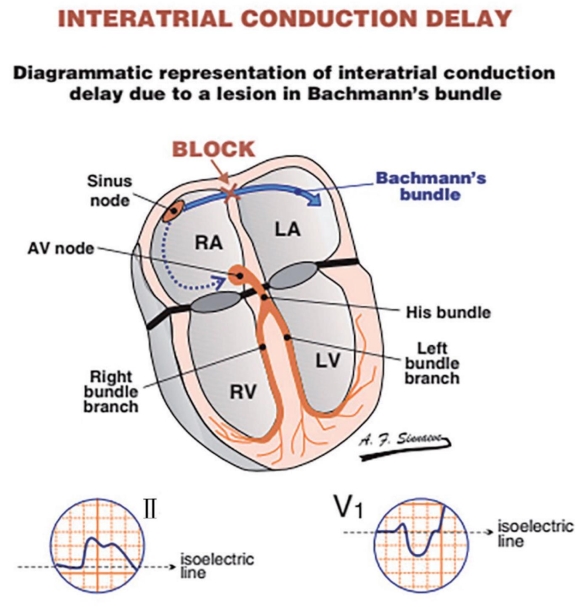
图2-1-19 双房扩大
五、束支传导阻滞
希氏束进入心室后,在室间隔肌部的上缘分成右束支和左束支。左束支又分为左前分支和左后分支。束支和分支的末梢部分再反复分支成浦肯野纤维,浦肯野纤维通过浦肌联结与心室肌相连。
室上性激动在经以上室内传导系统传导过程中,出现的传导障碍(传导延缓或中断)称为室内传导阻滞,简称室内阻滞;又称房室束支传导阻滞,简称束支阻滞。
当一侧束支阻滞时,激动从健侧束支下传并先激动该侧心室。与此同时,激动经室间隔心室肌传至阻滞一侧的心室,这一过程需0.04~0.06s,由此造成阻滞一侧心室的除极在时间上较正常时向后延迟 0.04~0.06s。如此,两侧心室除极的不同步及全部心室除极时间的后延,使心电图出现QRS波群时间增宽和形态畸形的改变。在心电图上,根据QRS波群增宽的程度将束支阻滞分为完全性和不完全性两种。然而,所谓完全性束支阻滞并不意味着该束支绝对不能下传,只要两侧束支的传导时间相差超过0.04s以上,延迟传导一侧的心室就会被对侧传过来的激动所激动,从而表现出该侧束支完全阻滞的图形。束支阻滞多数情况下是永久性的,少数病例因短暂的病理改变而呈一过性,亦可呈频率依赖性(仅在心室率增快或减慢时出现)。同房室阻滞一样,依阻滞的严重程度,束支阻滞也可分为一度、二度和三度。
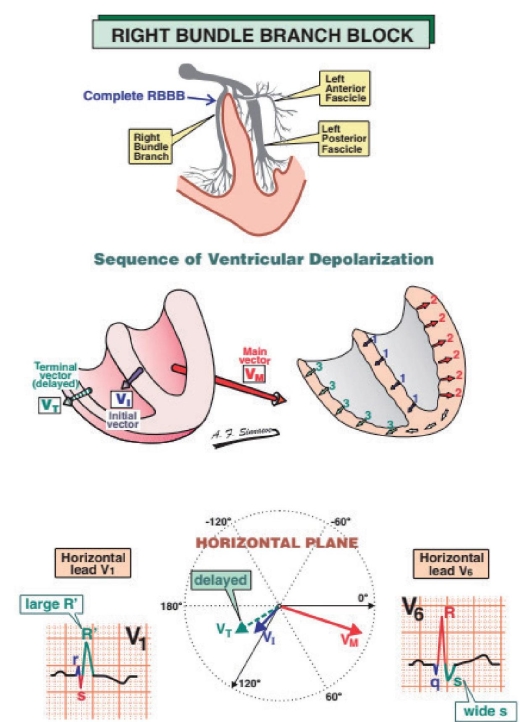
图2-1-20 右束支传导阻滞
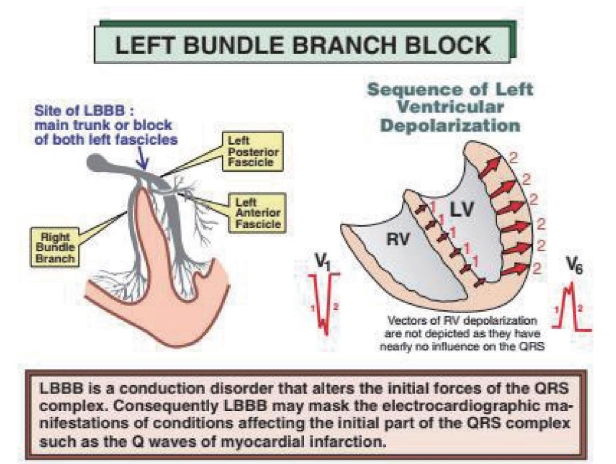
图2-1-21 左束支传导阻滞
六、右束支传导阻滞
右束支细长,由单侧冠状动脉供血,且不应期一般比左束支长,故易发生传导阻滞。
(一)心电图形成机制
右束支阻滞时,激动由左束支下传心室。心室除极仍始于室间隔中部,产生自左向右的除极,形成 V1、V2导联的 R波和 V5、V6导联的 Q波。接着激动在使左心室除极的同时,通过心室肌向右室缓慢传导并使之除极。因此,右束支阻滞时QRS波群前半部(0.06s以前)接近正常,主要是后半部QRS波时间增宽及形态发生改变(图10-1)
(1)右心室的最后除极,因无向左除极向量的抗衡,而产生一个较大的指向右前的向量,导致心电图 V1导联的 S波后出现一高大的正向波——R′波。
(2)右室最后的缓慢除极,造成各导联QRS波群终末波宽钝,并使QRS波群总时间延长。
(二)心电图主要特征
(1)QRS 波群形态改变:①V1或V2导联 QRS 波群呈 rsR′、rSR′或 M型,此是右束支阻滞心电图最具特征性改变。②其他导联QRS 终末波宽钝,时限≥0.04s,如Ⅰ、V5、V6导联 S波宽钝,aVR导联R波宽钝。(https://www.daowen.com)
(2)QRS波群时间增宽:依QRS波群增宽的程度分为完全性和不完全性两种:QRS波群时限≥0.12s者,为完全性右束支阻滞,简称完右;QRS波群时限<0.12s者,为不完全性右束支阻滞,简称不完右。
(3)继发性 ST-T 改变:V1或V2导联 ST 段下移,T 波倒置。
七、左束支传导阻滞
左束支粗短,从希氏束分出后很快发出许多分支在左侧室间隔内膜下呈扇形展开,主要分成左前分支及左后分支两组纤维。左束支由双侧冠状动脉供血,受损机会较少,故一旦发生完全性左束支阻滞,多提示有器质性心脏病。
(一)心电图形成机制
左束支阻滞时,激动沿右束支下传使右心室先除极,心室的除极程序从一开始就发生改变。室间隔除极由正常的自左至右变为自右向左,使QRS波起始向右前的向量减小或消失,改向前方或左前方,造成V1导联r波减小甚至消失, Ⅰ、V5、V6导联无Q波出现;左室的除极不再来自左束支及浦肯野纤维的传导,而是经由室间隔心肌向左后方的缓慢传导,故使QRS波群总时间明显延长;心室除极的中后部为单纯左心室的缓慢除极,造成QRS波群中后部粗钝或出现切迹;当左心室侧壁及后壁除极将结束时,其他心室壁的除极早已结束,所以V5、V6导联也不再出现S波而呈单向宽大的R型。
(二)心电图主要特征
(1)QRS 波群形态改变:①V5、V6、Ⅰ、aVL 导联呈 R型,R 波顶端粗钝或有切迹,除 aVL 导联外无 Q波。②V1、V2导联呈 QS 型或 rS 型(r 波极小、S 波深宽)。
(2)QRS波群时间增宽:依QRS波群增宽的程度分为完全性和不完全性两种:QRS波群时限≥0.12s者,为完全性左束支阻滞;QRS波群时限<0.12s者,为不完全性左束支阻滞。
(3)继发性 ST-T 改变:V5、V6、Ⅰ、aVL 导联 ST 段下移,T 波倒置;V1或V2导联 ST 段上抬, T波直立。
八、心肌梗死简述
由于心电图可以对心肌缺血或坏死部位及闭塞血管进行定位,能够通过ST-T改变判断灌注、再灌注和微循环的情况,在诊断ST段抬高型心肌梗死(STEMI)时准确性达95%以上,同时是冠脉再通治疗(溶栓、急诊PCI)的主要依据和治疗成功与否的重要标志。因此,心电图对急性心肌梗死(AMI)诊断有独到的价值。
AMI发生后, 心电图的变化随着心肌缺血、损伤、坏死的发展和恢复而呈现一定演变规律。根据心电图图形的演变过程和发病时间可将心肌梗死分为超急性期、急性期、亚急性期及陈旧期。
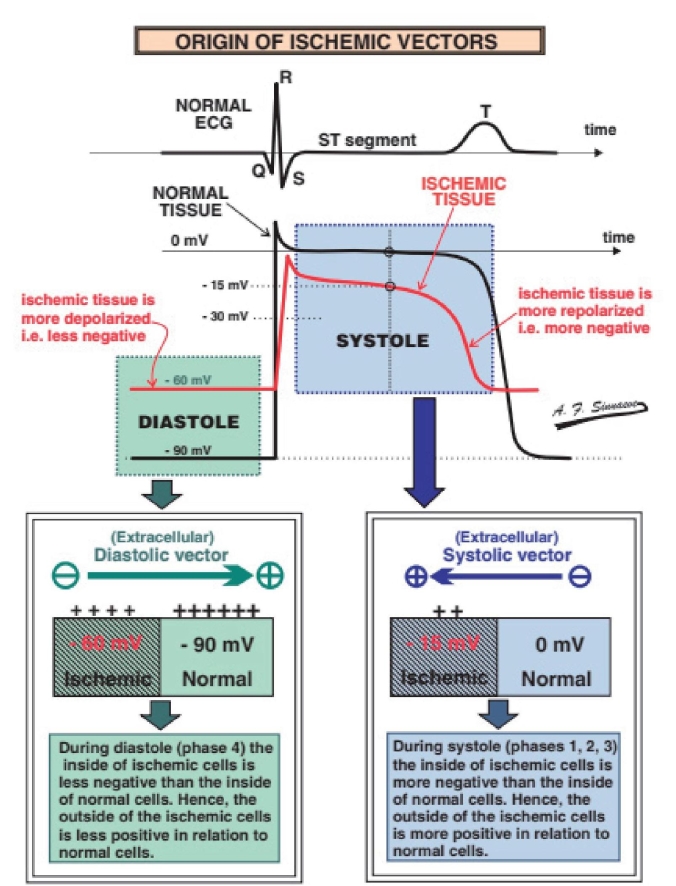
图2-1-22 心肌缺血向量原理
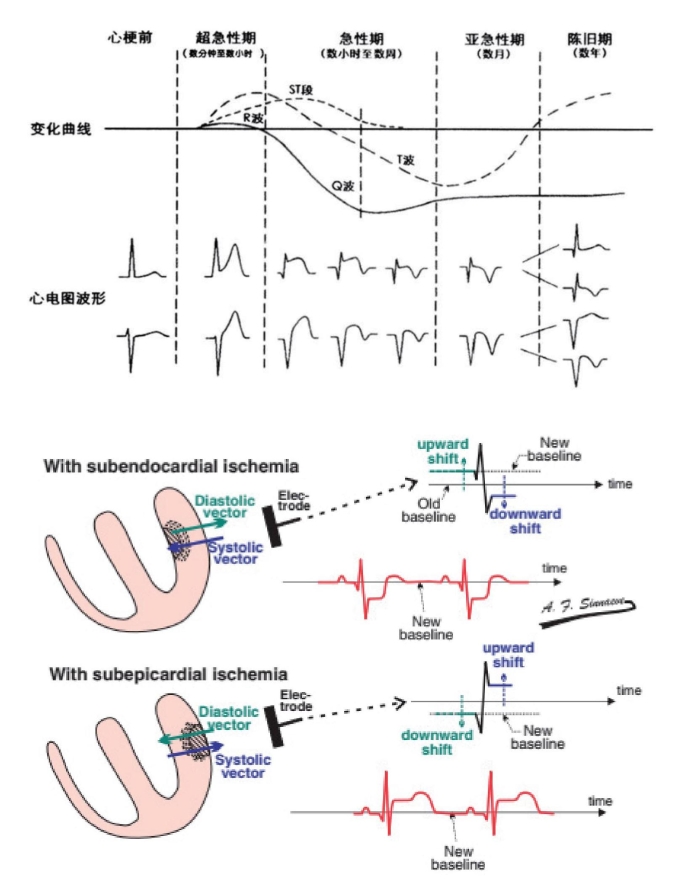
图2-1-23 心内膜缺血及心外膜缺血的基线改变
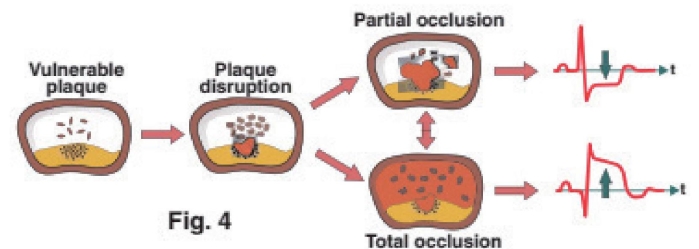
图2-1-24 心肌缺血的T波改变
1. AM I中T波的改变
(1)超急性期的T波高尖:
·呈帐顶状或尖峰状,电压可高达2mV。
·对AMI的早期诊断有重大价值。
·可单独出现,也能与ST段改变同时出现。
·并非所有AMI都可记录到。
T波的演变过程为:
①T波增高后与抬高的ST段融合为单向曲线。
②数日内,T波由高尖向低平、平坦、倒置,呈“冠状”T波。
③数周至数月后,倒置的T波逐渐变浅、直立。
(2)T波在24h内倒置:
AMI中T波在24h内倒置,提示缺血心肌及时得到有效的再灌注,再灌注加速了T波的演变,并可使T波出现两次倒置加深。
第一次倒置加深出现在AMI后2~3d,倒置越深提示越多的濒死顿抑心肌将获得挽救,心功能恢复越好,是慢性期左室壁运动恢复的预测指标。
T波倒置恢复的临床意义:
·T波倒置转为直立时,预示透壁梗死区顿抑心肌的恢复。
·T波倒置变直立越早,左心功能恢复得越好。
·AMI后6个月T波仍倒置,提示坏死的心肌多,心功能恢复差。
2. AM I中ST段的改变
(1)ST段较长时间抬高:
ST段抬高持续数天后逐渐下降,提示心肌微循环未再灌注,常见于血管未获得早期有效的再灌注干预治疗(溶栓或PCI),或干预治疗无效(溶栓不成功或PCI术后出现无复流现象),血栓也未发生自溶。当ST段持续抬高2周以上时,室壁瘤可能形成。
(2)ST段短时间内回降:
2h内回降≥50%,提示冠脉再通,心肌有效再灌注。ST段回降越早,降幅越大,再灌注越充分。多见于早期成功再灌注(溶栓或PCI),部分为血栓自溶或侧支循环及时建立。
(3)ST段一过性再抬高后迅速回降:
多见于再灌注治疗时堵塞血管开通并发生再灌注损伤使ST段再抬高,待再灌注损伤的作用消失或改善,心肌微循环得到有效再灌注后,ST段再次回降并持续下降。这些患者心肌细胞功能的恢复相对较快,预后较好。
(4)ST段抬高与回降交替出现:
多见于冠脉内血栓形成后或溶栓后24h内,继发性体内纤溶系统和抗凝血系统的功能亢进。二者交替时分别使冠脉血管闭塞、开通交替发生,患者容易发生再梗死。当24h后出现ST段的再抬高,应考虑发生了再梗死。
3. AM I中Q波的改变
AMI发生后6~14h,多数患者心电图出现病理性Q波。新出现的病理性Q波是确定AMI诊断的依据之一。
病理性Q波有两种成因:
①组织学上的心肌坏死,一般表现为不可逆性Q波。
②顿抑心肌一过性的电功能丧失,表现为可逆性Q波。
Q波的演变:
·Q波进行性加深后持续不变:提示心肌发生组织学坏死。
·Q波部分消失或变小:如见于AMI早期,提示顿抑心肌获得挽救,获得再灌注;如见于AMI晚期,病灶小、瘢痕退缩及邻近心肌肥厚。
4. 再灌注后获益的心电图变化
心电图ST-T改变是评价心肌微循环血流再灌注的“金标准”,其提供的预后信息超过了单纯的冠脉造影。
(1)冠脉溶栓再通的心电图表现:
·抬高的ST段在2h内或相隔30min内回降>50%。
·出现再灌注性心律失常。
(2)病理性Q波:
有效再灌注能使病理性Q波不出现或幅度减低、出现的导联数目减少、消失的比例升高(心肌组织水平的微循环得到有效再灌注后2~6个月消失)。
上述指标出现的时间段明显不同,早期(再灌注后90min)观察ST段改变,12~24h观察T波变化。
