一、西医诊断
(一)非ST段抬高型急性冠状动脉综合征诊断依据
1.临床表现
以加拿大心血管病学学会(CCS)的心绞痛分级为判断标准,NSTE-ACS患者的临床特点包括长时间(>20min)静息性心绞痛;新发心绞痛,表现为自发性心绞痛或劳力型心绞痛;过去稳定性心绞痛最近1个月内症状加重,且具有至少CCSⅢ级的特点(恶化性心绞痛);心肌梗死后1个月内发作心绞痛。典型胸痛的特征是胸骨后压榨性疼痛,并且向左上臂(双上臂或右上臂少见)、颈或颌放射,可以是间歇性或持续性。不典型表现包括上腹痛,类似消化不良症状和孤立性呼吸困难,常见于老年人、女性、糖尿病和慢性肾脏疾病或痴呆症患者。临床缺乏典型胸痛,特别是当心电图正常或临界改变时,常易被忽略和延误治疗,应注意连续观察。服硝酸酯类药物能缓解不是心绞痛的特异性表现,因为部分其他原因的急性胸痛应用硝酸酯也有效。心绞痛发作时伴低血压或心功能不全,常提示预后不良。
2.体格检查
对拟诊NSTE-ACS的患者,体格检查往往没有特殊表现。高危患者心肌缺血引起心功能不全时,可有新出现的肺部啰音或啰音增加、第三心音。体格检查时应注意与非心原性胸痛的相关表现(如主动脉夹层、急性肺栓塞、气胸、肺炎、胸膜炎、心包炎和心瓣膜疾病等)相鉴别。
3.诊断方法
(1)心电图:特征性的心电图异常包括ST段下移、一过性ST段抬高和T波改变。首次医疗接触后10min内应进行12导联心电图检查,如果患者症状复发或诊断不明确,应复查12导联心电图。如果怀疑患者有进行性缺血而且常规12导联心电图结论不确定,建议加做V3R、V4R、V7~V9导联心电图。
(2)生物标志物:cTn是NSTE-ACS最敏感和最特异的生物标志物,也是诊断和危险分层的重要依据之一。cTn增高或增高后降低,并至少有1次数值超过正常上限,提示心肌损伤坏死。cTn升高也见于以胸痛为表现的主动脉夹层和急性肺栓塞、非冠状动脉性心肌损伤(如慢性和急性肾功能不全、严重心动过速和过缓、严重心力衰竭、心肌炎、卒中、骨骼肌损伤及甲状腺机能减低等),应注意鉴别。与cTn比较,肌酸激酶同工酶在心肌梗死后迅速下降,因此,对判断心肌损伤的时间和诊断早期再梗死,可提供补充价值。与标准cTn检测相比,高敏肌钙蛋白(high-sensitivity cardiac troponin,hs-cTn)检测对于急性心肌梗死有较高的预测价值,可减少“肌钙蛋白盲区”时间,更早地检测急性心肌梗死。hs-cTn应作为心肌细胞损伤的量化指标(hs-cTn水平越高,心肌梗死的可能性越大)。建议进行 hs-cTn检测并在60 min内获得结果。
(3)诊断与排除诊断流程:如可检测hs-cTn,建议在0和3h实施快速诊断和排除方案。早期hs-cTn的绝对变化值在1h内可替代随后的3h或6h 的绝对变化值的意义,作为一种替代,建议在0和1h实施快速诊断和排除方案。如果前两次hs-cTn检测结果不确定并且临床情况仍怀疑ACS,应在3~6h后复查。无创影像学检查:对无反复胸痛、心电图正常和cTn(首选 hs-cTn)水平正常但疑似ACS的患者,建议在决定有创治疗策略前进行无创药物或运动负荷检查以诱导缺血发作,行超声心动图检查评估左心室功能辅助诊断;当冠心病可能性为低危或中危,且cTn和/或心电图不能确定诊断时,可考虑冠状动脉CT血管成像以排除ACS。
(二)ST段抬高型急性冠状动脉综合征诊断依据
STEMI的初始诊断通常是基于持续性心肌缺 血症状和心电图检查。
1. 症状和病史
STEMI典型的缺血性胸痛为胸骨后或心前区剧烈的压榨性疼痛(通常超过10~20min),可向左上臂、下颌、颈部、背部或肩部放射;常伴有恶心、呕吐、大汗和呼吸困难等,部分患者可发生晕厥;含服硝酸甘油不能完全缓解。应注意典型缺血性胸痛等同症状和非特异性症状。
2. 冠心病的危险因素及既往病史
有助于诊断,采集的内容包括冠心病病史(心绞痛、心肌梗死CAB G或PCI治疗史)、原发性高血压、糖尿病、外周动脉疾病、脑血管疾病(缺血性卒中、颅内出血或蛛网膜下腔出血)、高脂血症及吸烟等。此外,还应记录早发冠心病家族史、消化道系统疾病(包括消化性溃疡、大出血、不明原因贫血或黑便)、出血性疾病、外科手术或拔牙史以及药物治疗史(他汀类药物及降压药物、抗血小板、抗凝和溶栓药物应用史等)。
3.体格检查
应密切注意患者生命体征。观察患者的一般状态,有无皮肤湿冷、面色苍白、烦躁不安、颈静脉怒张等;听诊有无肺部啰音、心律不齐、心脏杂音和奔马律;评估神经系统体征。建议采用Killip分级法评估心功能。
表3-1-1 Killip心功能分级法

4.心电图
对疑似STEMI的胸痛患者,应在FMC后10 min内记录12导联心电图,推荐记录18导联心电图,尤其是下壁心肌梗死需加做 V3R~V5R 和 V7~V9 导联。STEMI的特征性心电图表现为ST段弓背向上型抬高(呈单相曲线)伴或不伴病理性Q波、R波减低(正后壁心肌梗死时,ST段变化可以不明显),常伴对应导联镜像性ST段压低。但STEMI早期多不出现这种特征性改变,而表现为超急性T波(异常高大且两支不对称)改变和/或ST段斜直型升高,并发展为ST-T融合,伴对应导联的镜像性ST段压低。对有持续性胸痛症状但首份心电图不能明确诊断的患者,需在15~30 min内复查心电图,对症状发生变化的患者随时复查心电图,与既往心电图进行比较有助于诊断。建议尽早开始心电监护,以发现恶性心律失常。某些情况下心电图诊断可能有困难,需结合临床情况仔细判断,包括:
(1)左束支传导阻滞(left bundle branch block,LBBB ):存在LBBB 的情况下,心电图诊断心肌梗死是困难的。
(2)右束支传导阻滞(right bundle branch block,RBBB):可能影响早期缺血、损伤性ST-T改变。
(3)心室起搏:起搏信号和其引起的心肌除极、复极异常也可干扰 STEMI的 心电图诊断,建议与既往心电图进行比较。
(4)轻微 ST段抬高型心肌梗死:ST段抬高幅度<0.1mV,常伴对应导联镜像性轻度ST段压低。
(5)正常心电图:一些急性冠状动脉闭塞的患者无ST段抬高的初始心电图表现,这可能与出现症状后心电图检查时间有关,应注意发现心电图超急性期T波改变。一些静脉桥和部分左主干的急性闭塞,心电图也可能无 ST段抬高。有典型缺血性胸痛或等同症状患者,心电图出现以上表现应高度疑诊 STEMI。左主干病变的心电图改变、Wellen 综合征和deWinter 综合征应视为STEMI的等同心电图改变。
5.血清学检查和影像学检查
症状和心电图能够明确诊断STEMI的患者不须等待心肌损伤标志物和/或影像学检查结果,应尽早给予再灌注及其他相关治疗。推荐急性期常规检测心肌损伤标志物水平,优选 cTn,但不应因此延迟再灌注治疗,宜动态观察心肌损伤标志物的演变。超声心动图等影像学检查有助于急性胸痛患者的鉴别诊断和危险分层。
6.鉴别诊断
STEMI应与主动脉夹层、急性心包炎、急性肺动脉栓塞、气胸和消化道疾病(如反流性食管炎)等引起的胸痛相鉴别。向背部放射的严重撕裂样疼痛伴有呼吸困难或晕厥的患者,无论心电图是否为典型的STEMI表现,均应警惕主动脉夹层,必须在排除主动脉夹层尤其是A型夹层后方可启动抗栓治疗。急性心包炎表现为发热、胸膜刺激性疼痛,向肩部放射,前倾坐位时减轻,部分患者可闻及心包摩擦音,心电图表现PR段压低、ST 段呈弓背向下型抬高,无对应导联镜像性改变。肺栓塞常表现为呼吸困难、血压降低和低氧血症。气胸可以表现为急性呼吸困难、胸痛和患侧呼吸音减弱。消化性溃疡可有胸部或上腹部疼痛,有时向后背放射,可伴晕厥、呕血或黑便。急性胆囊炎可有类似 STEMI症状,但有右上腹触痛。这些疾病均不出现 STEMI的心电图特征和演变规律。
(三)稳定性冠心病诊断依据
1.症状(https://www.daowen.com)
与心肌缺血相关的胸部不适(心绞痛)通常从以下 4个方面描述:
(1)部位:心肌缺血引起的胸部不适通常位于胸骨体之后,可波及心前区,有手掌大小范围,甚至横贯前胸,界限不是很清楚。常放射至左肩、左臂内侧达无名指和小指,或至颈部、咽部或下颌部。
(2)性质:胸痛常为压迫、发闷、紧缩或胸口沉感,有时被描述为颈部扼制或胸骨后烧灼感,但不像针刺或刀扎样锐性痛。可伴有呼吸困难,也可伴有非特异性症状如乏力或虚弱感、头晕、恶心、坐立不安或濒死感。呼吸困难可能为SCAD的唯一临床表现,有时与肺部疾病引起的气短难以鉴别。胸痛发作时,患者往往被迫停止正在进行的活动,直至症状缓解。
(3)持续时间:通常持续数分钟至10余分钟,大多数情况下3~5min,很少超过30 min,若症状仅持续数秒,则很可能与心绞痛无关。
(4)诱因:与劳累或情绪激动相关是心绞痛的重要特征。当负荷增加,如走坡路、逆风行走、饱餐后或天气变冷时,心绞痛常被诱发。疼痛多发生于劳累或激动的当时,而不是劳累之后。含服硝酸酯类药物常可在数分钟内使心绞痛缓解。
典型和非典型心绞痛描述见表3-1-2。对于大多数患者,根据典型心绞痛病史即可初步确立诊断。
表3-1-2 胸痛的传统临床分类

加拿大心血管病学会(CCS)将SCAD心绞痛分为4级: Ⅰ级:一般体力活动(如步行和爬楼梯)不受限,但在强、快或持续用力时发生心绞痛。Ⅱ级:一般体力活动轻度受限。快步走、饭后、寒冷或刮风刺激、精神应激或醒后数小时内发作心绞痛。一般情况下平地步行200m以上或爬楼梯一层以上受限。Ⅲ级:一般体力活动明显受限,一般情况下平地步行200m以内,或爬楼梯一层引起心绞痛。Ⅳ级:轻微活动或休息时即可发生心绞痛。
2.验前概率(pre-test probabili ty,PTP)
了解病史后,可通过胸痛性质、性别、年龄3个因素,综合推断SCAD的PTP,即罹患SCAD的临床可能性(表3-1-3)。
表3-1-3 有稳定性胸痛症状患者的临床验前概率(PTP,%)

注:浅蓝色区域为PTP<15%(低概率),深蓝色区域为15%≤PTP≤65%(中低概率),浅棕色区域为65%<PTP≤85%(中高概率),深棕色区域为 PTP>85%(高概率)
PTP可用于合理规划SC AD的诊断路径。对于左心室射血分数(left ven tricular ej ec tion frac tion,LVE F)<50%,并且胸痛典型者,建议直接行冠状动脉造影(c oronary angi ography,C A G),必要时行血运重建。L V E F≥50%者,可根据PTP决定后续诊断。
LVEF≥50%者,可根据PTP决定后续诊断路径:①PTP<15%(低概率):基本可除外心绞痛。②15%≤PTP≤65%(中低概率):建议行运动负荷心电图作为初步检查。若诊疗条件允许进行无创性影像学检查,则优先选择后者。③65%<PTP≤85%(中高概率):建议行无创性影像学检查以确诊SC AD。④PTP>85%(高概率):可确诊SCAD,对症状明显者或冠状动脉病变解剖呈高风险者,应启动药物治疗或有创性检查和治疗。
3.体征
心绞痛通常无特异性体征。胸痛发作时常见心率增快、血压升高、表情焦虑、皮肤冷或出汗,有可能出现第三心音、第四心音和轻度的二尖瓣关闭不全,但均无特异性。体格检查对于鉴别由贫血、高血压、瓣膜病、梗阻性肥厚型心肌病引起的胸痛有重要意义。
4.实验室检查
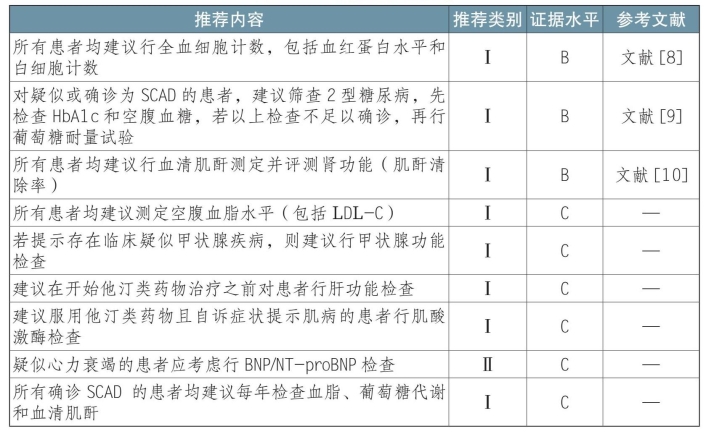
实验室检查是评估心血管危险因素及判断预后的重要方法。具体推荐见表3-1-4。
表3-1-4 实验室检查推荐
5.心电图检查
对于疑诊SCAD的患者,应行静息心电图检查。静息心电图正常并不能除外心肌缺血,但静息心电图能提供患者罹患冠心病的某些信息,如既往存在心肌梗死或复极异常等。静息心电图可作为患者病情发生变化时的心电参照。动态心电图有助于发现日常活动时心肌缺血的证据和程度。
所有患者就诊时均建议行静息心电图;所有正发生或刚发生过胸痛,临床疑似ACS的患者均建议行静息心电图;对疑似伴有心律失常的SCAD患者建议行动态心电图监测。
6.胸部X线检查
胸痛患者应常规行胸部 X线检查。对于 SCAD 患者,胸部 X线不能为诊断或危险分层提供特征性信息。但胸部 X线对某些可疑心力衰竭患者的评估是有意义的。另外,胸部 X线有助于鉴别诊断肺部疾病。
心绞痛症状不典型或疑似肺部疾病的患者建议行胸部X线检查;疑似心力衰竭的患者应考虑行胸部 X线检查。
7.超声检查
静息经胸超声心动图可帮助了解心脏结构和功能。部分SCAD患者左心功能正常,但可见局部心室壁活动异常,这种情况提示罹患冠心病的可能性大。经胸超声心动图还有助于排除其他结构性心脏疾病,如瓣膜病、肥厚型心肌病等。另外,颈动脉超声检查若发现内膜中层厚度(intima-media thickness,IMT)增加和/或存在粥样斑块,也提示罹患冠心病的可能性增加。
所有患者均建议行静息经胸超声心动图检查。对未确诊动脉粥样硬化性疾病,且疑似 SCAD的患者,应考虑行颈动脉超声检查,以明确是否存在IMT增厚和/或斑块形成。
