五、操作步骤
1.向孕妇解释操作目的,取得配合
2.评估 有无以下病史,如佝偻病、骨质软化病、小儿麻痹症、严重的胸廓或脊柱变形、骨盆骨折,以及曾有剖宫产、阴道手术助产、臀位、横位、死产、新生儿产伤等者,应仔细检查有无骨盆异常及头盆不称。
3.体格检查
(1)一般检查:身材矮小,低于150cm者仔细检查有无影响骨盆形态的下肢或脊柱疾病,有无佝偻病或骨折所致后遗症等。
(2)腹部检查:孕妇取头高斜坡位、仰卧屈膝位或膀胱截石位,检查者一手掌扶持宫底,另一手指轻轻向下向后按压胎头,比较胎头与耻骨联合之间的关系。①胎头表面低于耻骨联合后方为跨耻征阴性,提示无头盆不称;②胎头前表面与耻骨联合前表面平行为跨耻征可疑阳性,提示可疑头盆不称;③胎头前表面高于耻骨联合前表面为跨耻征阳性,提示头盆不称(图2-3-1)。
4.骨盆评估
(1)评估骨盆对角径:检查者将手涂润滑油,一手的示指、中指伸入阴道,用中指尖尽量触到骶骨岬上缘中点,示指上缘紧贴耻骨联合下缘,另一手示指固定标记此接触点,抽出阴道内的手指,测量中指尖到此接触点距离可粗略等于对角径。平均值为12.5cm,此值减去1.5~2.0cm为骨盆入口平面前后径长度(图2-3-2)。
(2)出口前后径:用中指尖触到骶尾关节,示指上缘紧贴耻骨联合下缘,另一手示指固定标记此接触点,抽出阴道内的手指,测量中指尖到此接触点距离可粗略等于出口前后径(图2-3-3)。
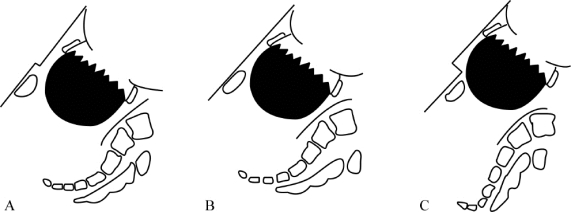
图2-3-1 头盆关系评估
A.无头盆不称; B.可疑头盆不称; C.头盆不称
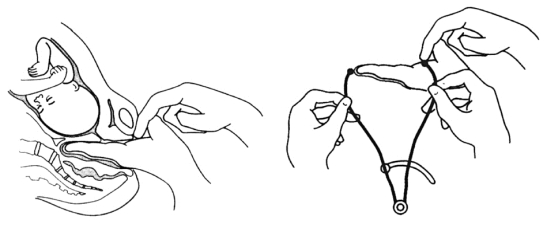
图2-3-2 测对角径
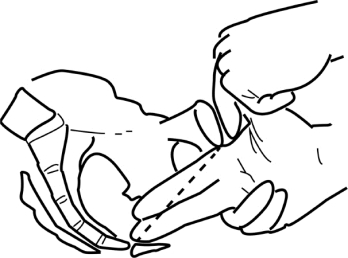
图2-3-3 测量出口前后径
(3)后矢状径:坐骨结节间径中点至骶骨尖端的长度。检查者右手示指伸入阴道向骶骨方向,找到骶骨尖端,用尺放于坐骨结节径线上。将汤姆斯骨盆出口测量器一端放于坐骨结节间径中点,另一端放于骶骨尖端处,测出出口后矢状径,正常参考值为8~9cm。此值大小能弥补坐骨结节间径值较小者。出口后矢状径与坐骨结节间径值之和>15cm时表面骨盆出后狭窄不明显(图2-3-4)。
(4)坐骨结节间径:取头高仰卧位,尽量使孕妇两下肢屈曲,双手抱膝,显露会阴部。测量者先以两拇指沿两侧耻骨弓降支,遇到的第一个转角处即为坐骨结节,用一套6~9cm测量器嵌入两坐骨结节间,为坐骨结节间径。正常值为8.5~9.5cm,也可用检查者拳横径概测,能容纳成人横置拳头则属正常。若此径线<8cm应结合后矢状径来判断骨盆是否狭窄(图2-3-5)。
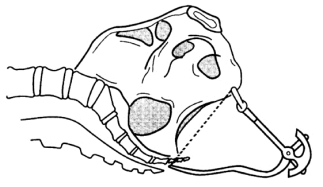
图2-3-4 测量后矢状径
(5)骶耻外径:孕妇取左侧卧位,右腿伸直,左腿弯曲,检查者位于孕妇一侧,两手持骨盆测量尺的两臂前端,前方为耻骨联合上缘下1cm处,后方为第5腰椎棘突下方处,正常值为18~20cm(图2-3-6)。
5.骨盆狭窄评分 根据所测骨盆各径线,进行骨盆狭窄的评分(表2-3-1)。(https://www.daowen.com)
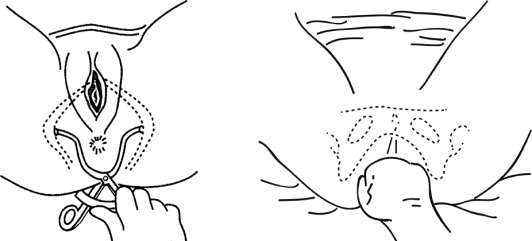
图2-3-5 测量坐骨结节间径

图2-3-6 测量骶耻外径
表2-3-1 骨盆狭窄评分
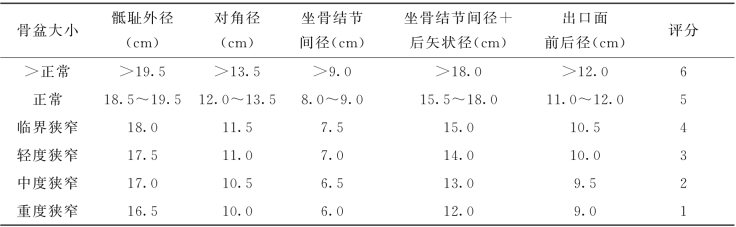
注:产前先行头盆两项评分,产程异常再内诊后行四项综合评分,判断能否经阴道分娩
6.胎儿评估
(1)B超检查是胎儿体重预测重要手段,最常见参数估计包括双顶径(BPD)、头围(HC)、腹围(AC)及股骨长(FL)。
(2)临床也常根据孕妇宫高腹围来进行初步评估(表2-3-2)。
表2-3-2 应用孕妇宫底高度和腹围预测胎儿体重的简易公式
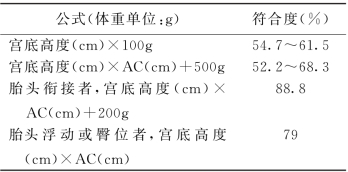
注:按照公式估计胎儿体重时应注意宫高及腹围测定的准确性及各种因素对宫高测定的影响
(3)根据评估的胎儿大小评分(表2-3-3)。
表2-3-3 胎儿体重评分表

注:根据评估的胎儿体重评分
7.头盆评分 根据骨盆与胎儿进行综合评估(表2-3-4)。
表2-3-4 头盆关系与评分
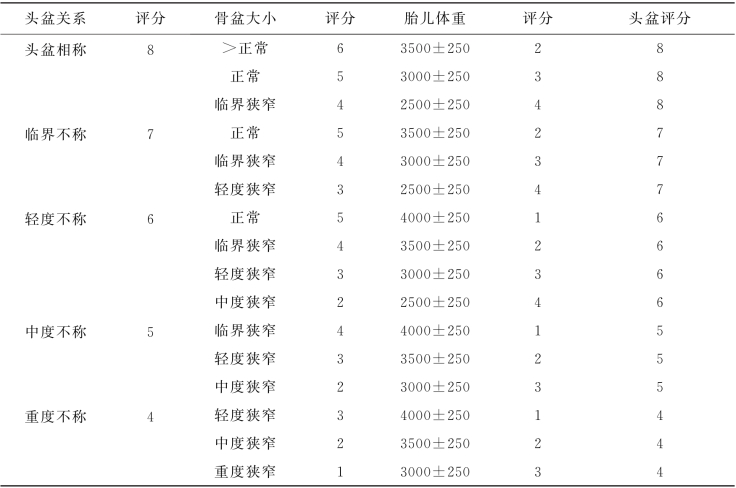
注:骨盆临界不称及轻度不称为轻微头盆不称(6~7分)均可试产,骨盆中度不称及重度不称为严重头盆不称(4~5分)均应选择性剖宫产,入口狭窄头盆评5分,可短期试产
