一 概述
1.什么是血压
如同流动的水对水管壁产生压力一样,“血压”指的是血液在血管内流动时,对血管壁产生的侧压。
医学上将血管分为动脉、毛细血管和静脉3部分,因此就产生了3种血压,即“动脉血压”“毛细血管压”和“静脉血压”。
通常说的血压是指动脉血压。血压的高低由什么决定呢?水管中水的压力取决于水塔里储存的水容量和水管面积大小。血压也是如此,人体主要通过血管的舒张与收缩变化血容量来调节血压。
当血管扩张时,血压下降,当血管收缩时,血压升高。当血容量增加时,血压增高。当血容量减少时,血压下降。心脏收缩时,动脉内的压力最高,此时压力称为收缩压,即“高压”。心脏舒张时,动脉弹性回缩产生的压力称为舒张压,即“低压”。
传统上,血压以mmHg表示。近年来,部分医院采用了国际法定单位kPa。两者的换算关系为,1mmHg=0.133kPa。
2.正常血压的波动规律
无论是正常血压还是高血压患者,在不同的时间段血压会有生理性波动,差值最大可达30~40mmHg。一般情况下血压变化规律为:冬天比夏天高,早晨和上午比下午和晚上高,夜间睡眠血压降到最低点。
这种生理性的血压波动,主要与人体血浆去甲肾上腺素水平的变动及压力感受器的敏感性有关。此外,血压还可因吸烟、饮酒、饮咖啡及情绪激动等因素引起一时性变化。
了解血压的波动规律,对高血压的诊断和治疗具有重要意义。注意不能仅凭一次血压读数,来诊断是否患有“高血压”。在合适的条件下,须多次重复检查,才能确诊高血压。
3.什么是高血压
高血压的定义:在未用抗高血压药的情况下,收缩压≥140mmHg和(或)舒张压≥90mmHg。
按血压水平将高血压分为1、2、3级。收缩压≥140mmHg和舒张压<90mmHg单列为单纯性收缩期高血压。患者既往有高血压史,目前正在用抗高血压药,血压虽然低于140/90mmHg,亦应该诊断为高血压。
血压水平的定义和分类
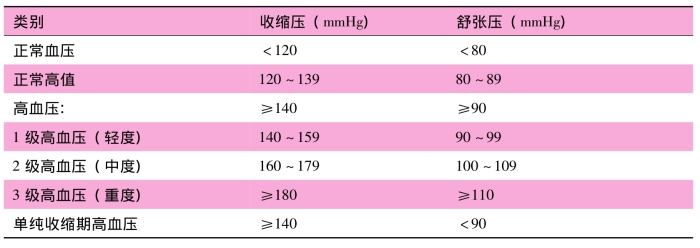
若患者的收缩压与舒张压分属不同的级别时,则以较高的分级为准。单纯收缩期高血压也可按照收缩压水平分为1、2、3级。
4.高血压发生的规律
①高血压患病率与年龄呈正比。
②女性更年期前患病率低于男性,更年期后高于男性。
③有地理分布差异。一般规律是高纬度(寒冷)地区高于低纬度(温暖)地区,高海拔地区高于低海拔地区。
④冬季患病率高于夏季。
⑤与饮食习惯有关。人均盐和饱和脂肪摄入越高,平均血压水平越高。经常大量饮酒者血压水平高于不饮或少饮者。
⑥与经济文化发展水平呈正相关。经济文化落后的未“开化”地区很少有高血压,经济文化越发达,人均血压水平越高。
⑦与人群肥胖程度和精神压力呈正相关,与体力活动水平呈负相关。
⑧高血压有一定的遗传基础。直系亲属(父母和亲生子女之间)有明显相关,不同种族和民族之间有一定的群体差异。
5.高血压对人体的危害
(1)左心室肥厚。
高血压的典型危害是左心室肥厚。为什么说有些高血压病人去医院就医,大夫要给他做心脏超声,就因为在长时间高血压状态下,左心室克服阻力的力量过大,容易形成心室壁肥厚。
(2)动脉硬化。
长时间高血压加剧动脉硬化的形成,会造成血管壁损害。从颈动脉内膜中层的厚度,可以判定动脉硬化的程度。
(3)肾脏损害。
高血压病人要做肾功能和尿蛋白检查,肌酐水平增高是肾脏损害的一个表现,尿蛋白增高的幅度可以确定肾脏损害的程度。
6.高血压发病的危险因素
国际公认的高血压发病危险因素是超重、高盐膳食及中度以上饮酒。
(1)超重、肥胖或腹型肥胖。
体重指数对血压水平和高血压患病率有显著影响。我国人群血压水平和高血压患病率北方高于南方,体重指数也是如此。体重指数每增加3,4年内女性发生高血压的危险增加57%,男性增加50%。
(2)高钠膳食。
我国人群食盐摄入量高于西方国家。北方人群食盐摄入量每人每天约12~18g,南方为7~8g。膳食钠摄入量与血压水平呈显著相关性,北方人群血压水平高于南方。膳食钠与收缩压及舒张压的相关系数分别达到0.63及0.58。人群平均每人每天摄入食盐增加2g,则收缩压和舒张压分别升高2.0mmHg及1.2mmHg。
(3)饮酒。
按每周至少饮酒1次计算,我国中年男性人群饮酒率约30%~66%,女性为2%~7%。男性持续饮酒者比不饮酒者4年内高血压发生危险增加40%。
7.我国的高血压病的特点
我国的高血压病有以下8个特点:
①脑力劳动者高于体力劳动者。
②北方地区高于南方地区。
③城市高于农村。
④有高血压家族史者高于无高血压家族史者。
⑤高盐饮食者高于低盐饮食者。
⑥有烟酒嗜好者高于无烟酒嗜好者。
⑦身体超重者高于正常体重者。
⑧长期从事精神紧张工作者高于其他工作者。
8.除高血压外,心血管发病的其他危险因素
(1)年龄。
心血管发病率随年龄而升高。
(2)性别。
男性心血管发病率高于女性。
(3)吸烟。
吸烟是公认的心脑血管疾病发生的重要危险因素。吸烟者冠心病发病的相对危险比不吸烟者增高2倍。
(4)血脂异常。
血清总胆固醇(TC)和低密度脂蛋白胆固醇(LDL-C)升高是冠心病和缺血性卒中的危险因素。高密度脂蛋白胆固醇(HDL-C)均值与冠心病发病率呈显著负相关。
(5)超重和肥胖。
超重和肥胖是高血压发病的危险因素,同时也是冠心病和缺铁性脑卒中发病的独立危险因素。我国人群BMI水平与心血管病发病密切相关。
(6)糖尿病和胰岛素抵抗。
糖尿病是动脉粥样硬化性疾病的明确危险因素,也是冠心病的等危症。2002年调查显示大城市20岁以上糖尿病患病率比1996年增长39%。糖尿病患者的体重指数、腰臀围比例、血压平均高于非糖尿病者。我国资料还显示,血清胰岛素水平与心血管病的许多危险因素显著相关,如高甘油三酯、低HDL-C、超重和肥胖、高血压、高血清胆固醇和高尿酸等。大庆糖尿病预防研究资料表明,糖尿病组冠心病发病人数是糖耐量正常者的10倍以上。餐后血糖浓度与冠心病发病呈正相关。
(7)C-反应蛋白。
C-反应蛋白与心血管发病有关,可预测心血管事件的发生,其预测能力与LDL-C一样强。C-反应蛋白还与“代谢综合征”密切相关。
(8)缺少体力活动。
体力活动缺少是造成超重和肥胖的重要原因之一。研究显示,BMI显著增高者,高血压和心血管病等危险因素也显著增高。
(9)心血管病史。
有心血管病家族史,患者本人有心血管病史(如脑卒中、心肌梗死、心衰等)或肾脏疾病史,均可增加心血管病发病危险。
9.高血压患者按危险度可分为哪几组
(1)低危组。(https://www.daowen.com)
男性年龄<55岁、女性年龄<65岁,高血压1级、无其他危险因素者。
(2)中危组。
高血压2级或1~2级同时有1~2个危险因素。
(3)高危组。
高血压水平属1级或2级,兼有3种或更多危险因素,兼患糖尿病或靶器官损害,或高血压水平属3级但无其他危险因素患者。
(4)极高危组。
高血压3级同时有1种以上危险因素或兼患糖尿病或靶器官损害,或高血压1~3级并有临床相关疾病者。
10.降压治疗的基本原则
(1)低危患者。
以改善生活方式为主,如6个月后无效,再给药物治疗。
(2)中危患者。
首先积极改善生活方式,同时观察患者的血压及其他危险因素数周,然后决定是否开始药物治疗。
(3)高危患者。
必须立即给予药物治疗。
(4)极高危患者。
必须立即开始对高血压及并存的危险因素和临床情况进行强化治疗。
无论高血压患者的危险度如何,都应首先或同时纠正不良生活方式。也就是说,改善患者生活方式应作为各类高血压患者的基础治疗。部分轻型高血压患者改善生活方式后,可减少甚至免于降压药物治疗。病情较重的患者改善生活方式后也可提高降压药物的治疗效果,减少用药剂量或用药种类。这一点在我国过去的临床实践中未得到充分重视。
11.高血压“危险习惯”怎样避免
某些高血压患者可能无缘无故地突然死亡,除了病情发展的原因外,也有的是由一些不被人注意的习惯造成的,这些习惯就叫“高血压危险习惯”。所以,患高血压的人,在平时生活中,要尽量避免如下习惯:
(1)趴在床上看书、看电视。
会造成血中氧浓度不足,导致肌肉收缩,致使血压更加升高,易造成脑血管破裂。
(2)衣领扣得很紧。
长期压迫颈部血管,会造成脑细胞缺血、缺氧,容易出现脑血管意外。有高血压的人领扣最好不要扣上,还要尽量少戴领带。
(3)早晨起床后剧烈运动。
大多数人早晨血压较高,起床后剧烈运动,就会造成心脑供血不足,容易出现心脑缺血等意外情况。
(4)长时间听节奏快、声音大的音乐。
可使耳内末梢神经紧张,血管微循环障碍,人体血液循环失调,引起血压升高。因此高血压病人应该多听柔和的音乐,扬声器的声音不能开得太大,且不宜长时间戴耳机。
12.高血压病家庭预防和治疗方法
①了解有关高血压的知识,合理安排生活,注意劳逸结合,定期测量血压。
②坚持长期规则治疗和保健护理,保持血压接近正常水平,防止对脏器的进一步损害。不要随意添加或停用药物。
③提高社会适应能力,维持心理平衡,避免各种不良刺激的影响。
④勿使领口或领带过紧,以免压迫颈部血管。
⑤保持大便通畅,必要时服用缓泻剂。避免屏气大便,以免腹压升高,血压骤升。
⑥适当运动,长期坚持散步、慢走、打太极拳、骑车和游泳等活动。
⑦适当休息,消除过度紧张。可练习气功和瑜伽,使精神放松。
⑧注意饮食控制,减少钠盐和动物脂肪的摄入,戒烟限酒。
⑨采用身心学辅助治疗。许多方法如生物反馈沉思及催眠疗法可促进大脑及躯体的放松,有助于降低血压,可在有经验的专家指导下进行训练。
⑩定期随访,血压持续升高或出现头晕、头痛、恶心等症状时,应及时就医。
13.高血压患者要做到的3个“3”
(1)3个“30s”。
睡觉醒来,继续平卧30s。再在床上静坐30s。然后双腿下垂床沿30s,最后再下地。
为什么要对心脑血管病人特别强调“3个30s”呢?因为临床发现,脑血栓、脑溢血、心脏猝死等常发生在夜间或黎明。24h动态心电图监测显示,许多病人的心脏跳动1d都很平稳,唯独夜里有几次大的波动,且大多数在病人夜间起床上厕所时。由于体位的突然变化,造成心脑血管供血不足,特别是老年人神经调节慢,更容易发生危险。即使是普通人,也应该注意避免因体位突然变化造成昏厥。3个“30s”简单易学,只要付诸实施,至少可以使50%的心脑血管病人免于猝死。
(2)3个“30min”。
早上走30min,中午睡30min,晚上散步30min。
生命在于运动。运动与膳食、睡眠同等重要。世界卫生组织也曾在国际睡眠会议上强调了午睡的好处。
世界卫生组织认为:最好的运动是步行,特别提醒心脑血管病人,步行运动要注意“三五七”。“三”是指每天步行保证30min,并坚持做到有恒、有度,过分激烈的运动对身体不利。“五”是指1星期要运动5次以上。“七”是指运动后心率+年龄=170。例如50岁的人,运动后心率达到120次。这样中等量的运动能保持有氧代谢。运动量过大,心率过快,会变成无氧代谢,不利于身体健康。
(3)“3杯水”。
晚上睡前1杯水,半夜醒来1杯水,早晨起床1杯水。
因为夜间血流缓慢,容易形成血栓,睡前饮1杯水可稀释血液。半夜醒来,尤其是夏季睡觉出汗多,半夜起床也要饮1杯水。当然,不必因刻意半夜饮水而影响了休息。因为上午8~10点是血压高峰期,心脑血栓极易形成,早晨起床饮1杯水可以稀释血液,防止血栓形成,还可起到通便的作用。
高血压病人的3个“3”,简单易行,行之有效,如养成习惯,对健康长寿定会大有裨益。
14.降压治疗的目标
中青年高血压患者血压应降至130/85mmHg以下。合并有靶器官损害和(或)糖尿病时,血压应降至130/80mmHg以下。高血压合并肾功能不全、尿蛋白超过1g/24h,至少应将血压降至130/80mmHg,甚至125/75mmHg以下。老年高血压患者的血压应控制在140/90mmHg以下,尤应重视降低收缩压。多年来,人们一直认为,对老年人的降压治疗应更宽松些,这一观点已被大量循证医学证据彻底否定。研究表明,严格控制老年人的血压同样可以获益,不会提高不良反应的发生率。
众多大规模临床试验所提供的循证医学证据显示,血压在正常理想范围内越低越好,血压降到正常或理想水平并不会加重心、脑、肾供血不足或加重症状。只要缓慢而平稳地将血压降至目标水平以下,既可明显降低各种心脑血管事件的危险,也可减轻症状。
15.焦虑、紧张、恐惧等不良情绪对高血压的影晌
精神紧张可导致高血压病,由于高血压的发生与心理因素关系密切,所以已被划入心身疾病的范畴。强烈的焦虑、紧张、刺激、愤怒以及压抑等心理因素是高血压发病的重要诱因,也可使波动性高血压转变为持续性高血压。老年人由于机体衰老,离退休后活动范围缩小、子女独立、老人对子女依靠等因素,容易出现孤独、不安、抑郁、焦虑等心理状态,容易诱发高血压病,所以调整好情绪对防治高血压至关重要。
16.高血压患者要做到心理平衡
高血压患者的心理表现是紧张、易怒、情绪不稳,这些又都是使血压升高的诱因。患者可通过改变自己的行为方式,培养对自然环境和社会的良好适应能力,避免情绪激动及过度紧张、焦虑,遇事要冷静、沉着。当有较大的精神压力时,应设法释放,向朋友、亲人倾吐,或参加轻松愉快的业余活动,或寄情于琴棋或花卉之中,使自己有个良好的心境,从而维持稳定的血压。
17.高血压患者应进行自我管理
①定期测量血压,每周至少测量1次。
②治疗高血压应有信心、有决心、有恒心,只有这样,才能防止或推迟机体重要脏器受到损害。
③定时服用降压药,不随意减量或停药,以防止血压反跳。必要时可在医生指导下根据病情调整用药。
④如条件允许,可自备血压计,并学会自测血压。
⑤除服用适当的药物外,还要注意劳逸结合、平衡膳食、适当运动,保持情绪稳定、睡眠充足。
⑥老年人降压不能操之过急,防止心脑血管并发症的发生。
⑦老年人要注意防止体位性低血压。
18.高血压患者在哪些情况下要及时就医
①遵医嘱服完一定疗程的药物之后。
②血压过高或过低,血压波动大。
③出现眼花、头晕、恶心呕吐、视物不清、偏瘫、失语、意识障碍、呼吸困难、肢体乏力等现象。
如病情危重,要及时求救120急救中心,千万不能拖延。
