六、操 作
(一)扫 描
嘱患者取仰卧位,双手舒适地放于胸部或腹部。超声仪应放置于患者的头侧,便于操作者观察和操作。操作者应站于患者的手术侧,面朝患者,头可转向超声仪显示屏。床的高度要合适,保证患者的腹股沟区处于操作者的中下腹高度。操作者应使用靠近患者的手操作超声探头(图10-39)。操作前在腹股沟区进行足够大范围的消毒,在超声探头或探测处涂抹超声耦合剂,以确保获取清晰图像。
将超声探头沿腹股沟附近的横轴放置(图10-39和图10-40),探头的方向标记位于患者的右侧,这将使目标结构在超声屏幕中呈现一个横断面图像。为了捕捉到搏动的股动脉,应根据需要调整超声扫描深度及探头位置(大范围移动)。股动脉是股神经阻滞操作中的定位结构,因此在操作中,有人建议应该首先探测并识别这一结构。找到股动脉后,应小范围倾斜、旋转超声探头以获得完整的、圆形的动脉横截面图像。继续寻找走行于动脉内侧的股静脉。股动、静脉都找到后,即可在股动脉外侧找到高回声的股神经。
一些学者建议全面扫描目标周围的结构,以确保在股神经周围以及(从外侧)进针路径上没有变异的解剖结构(如变异的血管等)。接下来,轻轻向头侧和尾侧移动超声探头,寻找股动脉近端分支点或股深动脉或旋股外侧动脉的位置(图10-41)。此外,需注意观察是否存在旋股外侧动脉的分支直接从股动脉发出的情况(图10-42)。由于这些血管结构很接近股神经,所以在扫描中需要寻找一个与股神经有合适距离的路径来实施股神经阻滞。如果不使用超声定位,仅凭在股动脉搏动最明显处外侧穿刺进行股神经阻滞,将有高达6%的可能性刺破血管。因此,利用超声对股动脉分支位置、血管间相对位置关系,以及与股神经之间的位置关系进行判断,可以将穿刺针误入血管的可能降至最低。

图10-39 在腹股沟区扫描时超声探头的正确位置
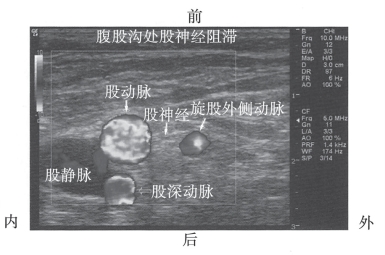
图10-40 腹股沟区股深动脉及旋股外侧动脉的血流图
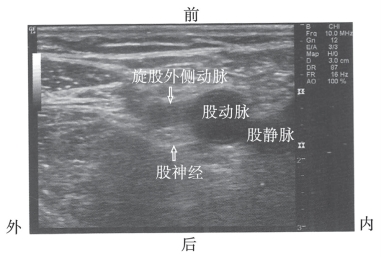
图10-41 旋股外侧动脉直接从股动脉后走行于股神经前方
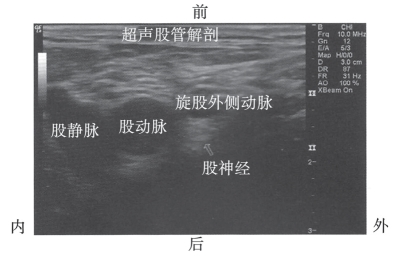
图10-42 低回声结构位于股神经浅面图像(https://www.daowen.com)
(二)进 针
当获得足够清晰的超声图像,并且确认可以安全地实施神经阻滞,医生就可以在超声探头外侧的皮肤上用局部麻醉药注射一个皮丘,用钝头穿刺针经皮丘在超声声束平面内由外向内朝股神经后方进针(图10-43)。在屏幕上角(前外侧)寻找穿刺针或其运动轨迹穿刺针,其在超声探头下时显示为一条高回声线。切忌盲目进针,一旦在视野中找不到针的影像,应该停止进针,并观察持超声探头的手,确认穿刺针恰好穿过超声探头声束内。如果看上去穿刺针在声束平面内而屏幕上仍不见穿刺针的影像,就应该稍微倾斜或转动超声探头,以将针的影像捕捉到视野中来。此时影像如果与最初扫描的影像不同则其改变应该很小,若因定位穿刺针而使其改变明显,则应拔出穿刺针,重复之前的扫描定位步骤,进针的轨迹应该是从大腿外侧到股神经外侧,然后引导针尖使其达到股神经的后方及周围,注射前最理想的针尖位置是股神经的后方中部或者内侧中间的位置(图10-44)。为了将神经损伤的概率降到最低,应该特别注意避免用针尖接触神经。
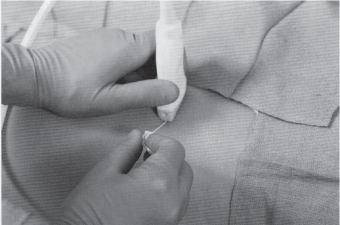
图10-43 实施股神经阻滞时超声探头和穿刺针平面内法进针的位置
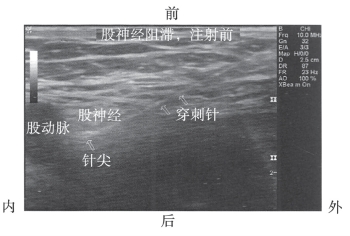
图10-44 注射局部麻醉药前穿刺针的正确位置
(三)注射局部麻醉药及阻滞针位置调整
一旦穿刺针进入理想位置,且确认回抽注射器无回血就可以开始注射局部麻醉药(图10-45)。每注射3~5mL局部麻醉药物以及调整穿刺针位置后,都应该回抽确认无回血。当注射阻力很高时,应停止注射并调整穿刺针位置。注射过程中应注意观察局部麻醉药扩散形成的不断增大的低回声区。这一低回声区应该在限制良好的间隙内,而不应在股血管的周围扩展。理想的局部麻醉药物扩散,应该在神经周围形成一个“炸面圈”状低回声区,使得股神经浸泡在由局部麻醉药物形成的低回声区内(图10-46)。如果观察不到局部麻醉药物扩散的影像,应重新调整穿刺针位置,使针尖达到阔筋膜水平,保证局部麻醉药物能够很好地扩散。每次重新调整穿刺针后,都应该进行回抽试验确认无回血。
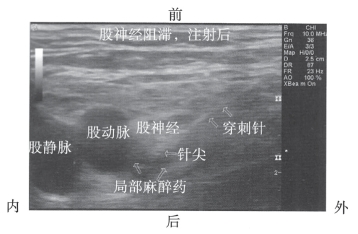
图10-45 股神经阻滞时经定位正确的穿刺针注射局部 麻醉药
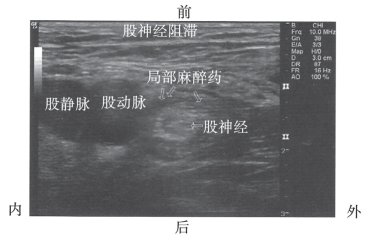
图10-46 股神经阻滞注射后局部麻醉药环绕神经呈 “炸面圈”征
