【病例20】消化道出血
【简要病史】
患者,女,79岁。因解柏油样大便3 天入院。入院前自行在家中服用地塞米松治疗痛风,同时服用降压药,入院后未解大便,患者入院未用过抗生素。该患者的检验结果和输血史见表1-5。
表1-5 患者的检验结果和输血史
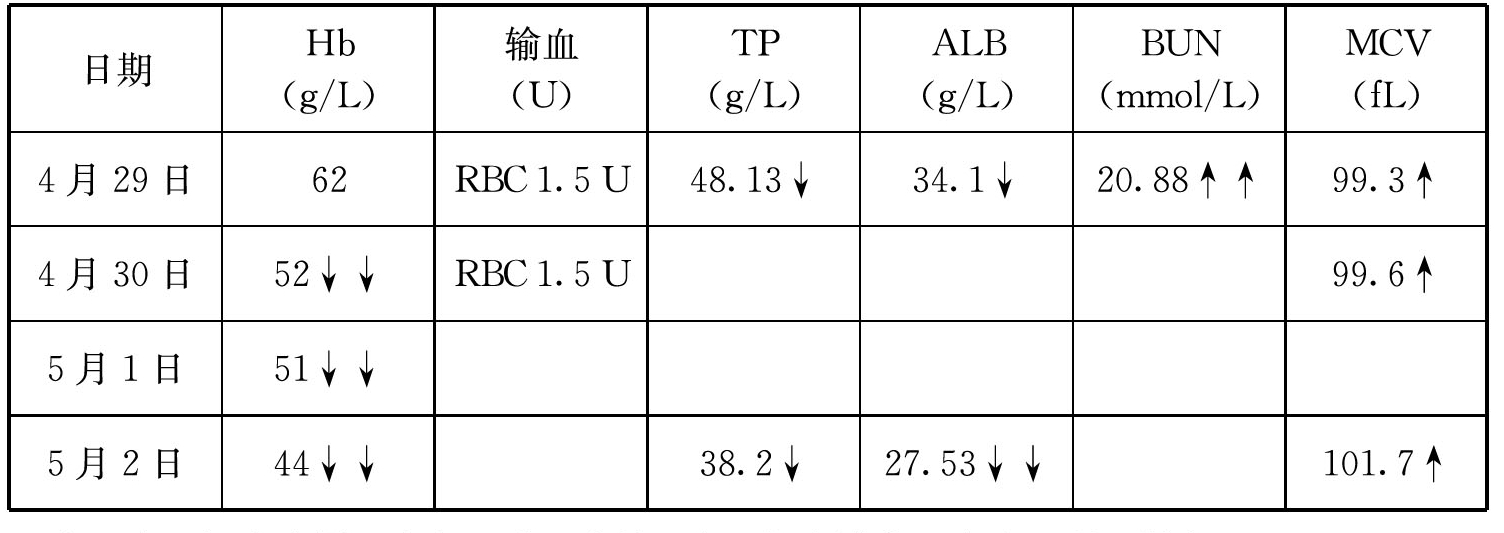
注:↓,轻度降低;↓↓,明显降低;↑,轻度增高;↑↑,明显增高。
【输血疑问】
该患者怎么输血?
【病例解析】
患者消化道出血的可能性大,红细胞是大细胞,说明患者的骨髓代偿功能好,患者服用激素,可能是诱发消化道出血的重要因素。
治疗上一方面止血,另一方面补充维生素B12和叶酸、维生素K 等造血物质,均从静脉给药。
肠道可以淤积很多血液,输血不能太多,维持血压90/60 mmHg,输血太多血压过高会导致出血量大,维持Hb 50 g/L左右即可。
【相关知识链接】
上消化道出血是指屈氏韧带以上的消化道(包括食管、胃、十二指肠、胆道和胰管等)病变引起出血,是临床常见危重症之一。其主要病因涉及多学科领域,包括溃疡性出血(消化内科学)、食管-胃底静脉曲张破裂出血(肝病学)、肿瘤性出血(肿瘤病学)、急性胃黏膜病变(急诊医学)和栓塞性出血(血管外科学)。(https://www.daowen.com)
根据出血的病因分为非静脉曲张性出血和静脉曲张性出血两类。临床工作中大多数(80%~90%)急性上消化道出血是非静脉曲张性出血。根据出血速度及病情危重,分为一般性急性上消化道出血和危险性急性上消化道出血。一般性急性上消化道出血,出血少,生命体征稳定,给与抑酸、止血等对症处理并择期对应处理即可。危险性急性上消化道出血是指在24 小时内上消化道大量出血致血流动力学紊乱、器官功能障碍,这类危险性出血临床占有的比例为15%~20%。临床上常见的危险性上消化道出血多为累及较大血管的出血,包括严重的消化性溃疡出血、食管-胃底静脉曲张破裂出血(esophago-gas-tric varices bleeding,EGVB)和侵蚀大血管的恶性肿瘤出血,严重基础疾病出血后对低血红蛋白耐受差的患者。此外,还见于并发慢性肝病及抗凝药物应用等其他原因所致凝血功能障碍的患者。
目前临床常用的止血技术包括气囊压迫止血、内镜治疗止血、介入治疗止血、外科手术治疗止血等。药物治疗手段包括抑酸药如艾司奥美拉唑、法莫替丁;生长抑素及类似物如生长抑素、奥曲肽;血管升压素及类似物如垂体后叶素、特利加压素等。
应特别注意的是,对于EGVB 的止血,在复苏的时候应执行限制性液体复苏策略;血红蛋白<70 g/L 是输注浓缩红细胞的阈值,但要结合患者的合并症、年龄、血流动力学情况和出血情况;EGVB 患者应用血管活性药物,推荐使用抑酸药(质子泵抑制药、H2受体拮抗药)、生长抑素联合治疗5 天;入院后尽早进行上消化道内镜(12 小时内)检查;对治疗失败的高危患者,可考虑尽早行经颈静脉肝内门体静脉内支架分流术(trans-jugular intrahepatic portosystemic shunts,TIPSS)或使用自膨式支架;预防性应用广谱抗菌药物。容量复苏的标准包括血容量充足的判定及输血目标,进行液体复苏及输血治疗需要达到以下目标:收缩压90~120 mmHg;脉搏<100 次/min;尿量>40 mL/h;血Na+<140 mmoL/L;意识清楚或好转;无显著脱水貌。对大量失血的患者输血达到血红蛋白80 g/L,血细胞比容25%~30%为宜,不可过度,以免诱发再出血。血乳酸是反映组织缺氧高度敏感的指标之一,血乳酸水平与严重休克患者的预后及病死率密切相关,不仅可作为判断休克严重程度的良好指标,而且还可用于观察复苏的效果,血乳酸恢复正常是良好的复苏终点指标。
【参考文献】
[1]中国医师协会急诊医师分会.急性上消化道出血急诊诊治流程专家共识.中国急救医学,2015,35(10):865-873.
[2]胡佳辰.危险性消化道出血的急诊临床诊治与临床思维.中国急救医学,2017,37(5):467-471.
[3]冯春,周平红.内镜止血治疗在消化道出血中的临床应用.中华胃肠外科杂志,2014,17(8):839-840.
[4]赵建秋,卢向东,张志广.老年消化道出血患者诱发血栓性疾病72 例临床分析.中国中西医结合急救杂志,2018,25(4):443-445.
