【病例70】右侧额颞顶部慢性硬膜下血肿手术并发TTP
【简要病史】
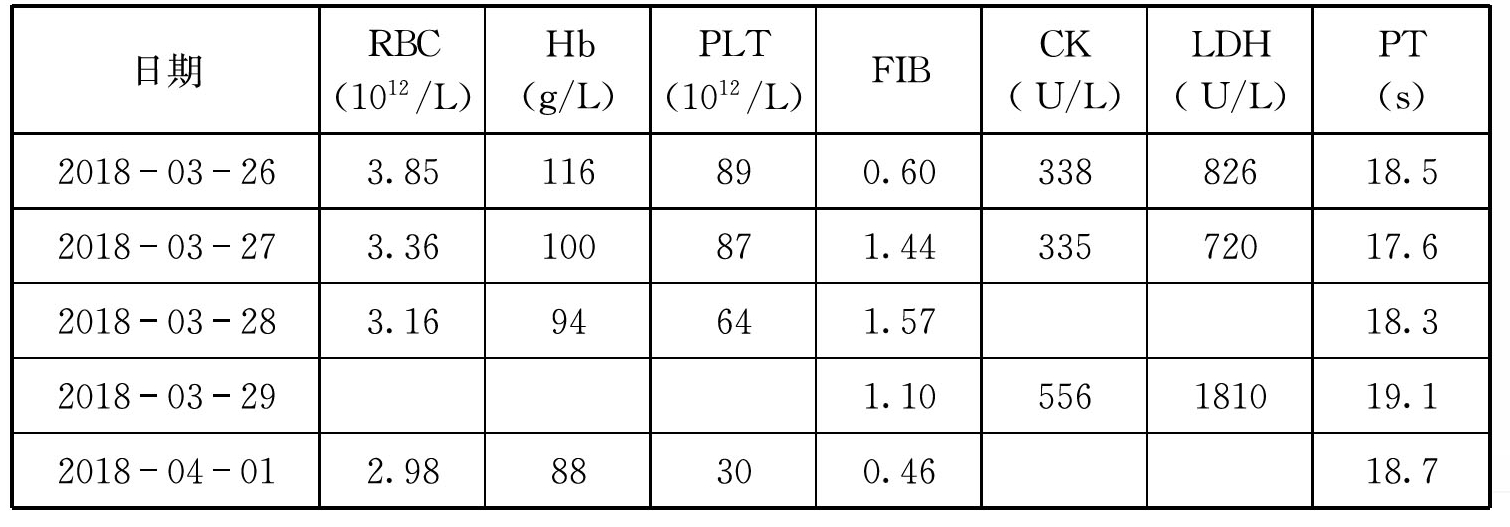
患者,男,61岁。感冒出现阵发性头痛而就诊,经反复治疗无效,一直间歇发作并逐渐加重伴呕吐,于2018年3 月26 日晕倒在地,呕吐昏迷。CT查见右侧额颞顶部慢性硬膜下血肿,身上未见瘀斑及出血点,D-二聚体9.12mg/L,抗核抗体阳性,术后用冷沉淀26 U 新鲜冰冻血浆600 mL。检查结果如表2-6。
表2-6 检查结果
【输血疑问】
能否输注血小板?
【病例解析】
该患者怀疑是血栓性疾病,发生了微血管溶血,查FDP 和D-二聚体,输冷沉淀和血小板都是错的,可以输血浆。根据血栓弹力图结果进行抗凝治疗,纤维蛋白原下降是病情恶化的标志,说明还在形成血栓,可以先输新鲜冰冻血浆400 mL,查破碎红细胞,肾功能,乳酸脱氢酶,ADAMTS-13,以明确诊断。一旦确诊血栓性血小板减少性紫癜(thrombotic thrombocytopenic purpura,TTP)行血浆置换。
【患者转归】
经实验证实,患者为获得性TTP,经血浆置换后,患者好转。
【病例小结】
TTP 是一种少见的、十分严重的危及生命的血栓性微血管病。其发病机制主要涉及血管性血友病因子(von willebrand factor,vWF)裂解酶(ADAMTS-13)活性缺失,血管内皮细胞vWF 异常释放、血小板异常活化等方面。该患者血小板进行性下降,乳酸脱氢酶明显升高,ADAMTS-13 活性下降,结合临床症状,可确诊TTP。TTP 治疗首选血浆置换,而血小板输注会加剧微血管血栓性病变,因此禁忌输注血小板。
【相关知识链接】
TTP分为遗传性TTP 和获得性TTP两种,两者分别占5.5%和94.5%。其中获得性TTP 根据有无原发病又分为特发性及继发性。遗传性TTP 是因为ADAMTS-13 基因突变导致酶的活性减低甚至缺乏所致,主要见于儿童。特发性TTP 则是因为相关免疫因素导致患者体内存在抗ADAMTS-13 的自身抗体,从而降低或抑制了ADAMTS-13的活性,其中IgG4是最常见的抗ADAMTS-13 IgG亚类,占整个TTP的40%~70%。继发性TTP 常因为感染、药物、肿瘤、妊娠、自身免疫疾病、造血干细胞移植等因素引发。
经典的TTP 有血小板减少、微血管性溶血、神经精神症状、发热、肾脏损害五联征,然而研究表明临床具备典型五联症表现的患者仅占20%~40%,且当上述5项临床表现均出现时疾病已进展至晚期。因此单纯基于临床表现极易导致漏诊和延迟诊断,严重影响疾病的预后。(https://www.daowen.com)
目前对于TTP 的诊断,有一个关于TTP 的评分系统,即PLASMIC 评分系统,该评分系统包含以下几个方面,每一方面记作1 分:①血小板计数<30×109/L。②溶血表现(网织红细胞计数>2.5,检测不到结合珠蛋白,间接胆红素>2 mg/dL)。③无活动性肿瘤。④无器官移植或干细胞移植。⑤红细胞平均容积(MCV)<90 fL。⑥INR<1.5。⑦肌酐<2.0 mg/dL。若PLASMIC 评分6~7 分 则预测ADAMTS-13 活性<10,其敏感性为91% ;PLASMIC评分0~4 分则预测ADAMTS-13 活性不小10%,其特异性为99% ;4~5 分可能提示该患者为药物引起的微血管病型溶血性贫血、DIC、溶血尿毒综合征(Hemolyticuremicsyn drome,HUS)诊断可能性更大。
TTP 实验室检查除血红蛋白降低和显著血小板减少外,最具特征性的变化是外周血中检出增多的破碎红细胞(异型红细胞及碎片>1%)。血小板计数和血清乳酸脱氢酶(LDH)水平虽不作为TTP 诊断依据,但与病情变化相一致,可作为TTP 疗效判断和复发监测的重要指标。目前血浆ADAMTS-13 活性及抑制物测定现已成为TTP 诊断的重要辅助手段。在临床诊疗过程中需要与HELLP、Evans 综合征、子痫、DIC、HUS 等鉴别诊断。
血浆置换是TTP 的基础治疗,血浆置换量推荐每次为2000 mL(或者40~60 mL/kg),每天1~2 次,直至症状缓解,PLT 及LDH 恢复正常,以后可逐渐延长置换间隔时间。对继发性TTP,血浆置换常常无效。另外还包括免疫抑制治疗、静脉注射免疫球蛋白、抗血小板治疗等其他辅助手段。
需要注意的是,一旦怀疑TTP,血小板的输注需要特别慎重,仅在出现危及生命的严重出血时才考虑使用。
【参考文献】
[1]中华医学会血液分会血栓与止血组.血栓性血小板减少性紫癜与治疗中国专家共识(2012年版)[J].中华血液学杂志,2012,33(11):983-984.
[2]阮长耿,余自强.2012 版血栓性血小板减少性紫癜诊断与治疗中国专家共识解读[J].临床血液学杂志,2013,26(3):145-146.
[3]张怡慧,李英花.血栓性血小板减少性紫癜治疗及预后分析[J].临床与病理杂志,2019,39(5):1080-1084.
[4]候瑞琴,田文沁,张捷,等.血栓性血小板减少性紫癜血浆置换的治疗进展[J].北京医学,2019,41(4):315-317.
[5]徐焕铭,樊 华.血栓性血小板减少性紫癜诊治现状及展望[J].中国实用内科杂志,2017,37(2):99-103.
[6]王凯,高伟波,朱继红.血栓性血小板减少性紫癜研究进展[J].临床急诊杂志,2018,19(9):593-598.
[7]Allford SL,Hunt BJ,Rose P,et al.血栓性微血管病性溶血性贫血的诊断和处理指南[J].国外医学输血及血液学分册,2003,26(6).554-561.
[8]贾茜,何杨,阮长庚.获得性血小板减少性紫癜的研究进展[J].中国实验血液学杂志,2018,26(4):1230-1234.
