一、疾病概念
细菌性痢疾简称菌痢,是由痢疾杆菌引起的肠道传染病,为最常见的肠道传染病之一,终年均可发病,但以夏、秋二季最为多见,并可引起流行。其主要临床表现是腹痛、腹泻、里急后重和黏液脓血便,可伴有发热及全身中毒症状,严重者有感染性休克和(或)中毒性脑病。
(一)病原学
病原菌为痢疾杆菌,是革兰阴性兼性厌氧菌,不具动力,在普通培养基中生长良好。按其抗原结构和生化反应不同,目前本菌分为4群及47个血清型,欧美国家优势菌型为D群,我国多数地区以B群福氏菌为主要菌群。各型痢疾杆菌均可产生内毒素,是引起全身毒血症的主要因素,另外痢疾志贺菌还产生神经毒素、细胞毒素、肠毒素等外毒素,从而引起更严重的临床表现。
痢疾杆菌在外界环境中生存力较强,在水果、蔬菜及腌菜中能生存10 d左右,在牛奶中可生存24 d之久,在阴暗潮湿及冰冻条件下可生存数周,阳光直射有杀灭作用,60℃加热10 min即可被杀灭,对各种化学消毒剂均很敏感。
(二)流行病学
1.传染源
为菌痢患者和带菌者。其中非典型菌痢、慢性隐匿型菌痢、带菌者由于症状不明显而易被忽略,故在流行病学中的意义更大。
2.传播途径
通过消化道传播。病原菌随患者或带菌者的粪便排出,通过污染的手、食物、水源,或生活接触,或苍蝇、蟑螂等间接方式传播,最终均经口入消化道使人感染。
3.人群易感性
人群普遍易感。病后可获一定的免疫力,但短暂而不稳定,且不同菌群及不同血清型之间无交叉免疫,故易复发及重复感染。
4.流行病学特征
菌痢呈全年散发,以夏、秋两季多见,主要原因:一是气温条件适合痢疾杆菌生长繁殖,在20 ~30℃时痢疾杆菌在主食及肉类食物中4 h可增生100 ~800倍,12 h超过50 000倍,在瓜果蔬菜中8 ~24 h可增生20 ~800倍;二是苍蝇多,传播媒介多;三是天热易感者喜冷饮及生食瓜果、蔬菜等食物;四是胃肠道防御功能降低,如大量饮水后胃酸等消化液被稀释,抵御痢菌的能力下降。发病年龄以儿童发病率最高。
(三)发病机制
1.发病机制
痢疾杆菌侵入人体后是否发病,取决于细菌数量、致病力和人体抵抗力。痢疾杆菌进入消化道后,大多数被胃酸杀灭,少数未被杀灭进入肠内的细菌,通过肠内正常菌群的拮抗作用及肠黏膜上皮细胞分泌的特异性抗体(主要为IgA)的排斥作用,使其不能侵袭肠黏膜而致病。只有当机体抵抗力降低时,如饮食失常、胃酸缺乏、肠内菌群失调、过度劳累等,未被杀灭的细菌进入肠道后生长繁殖,侵入肠黏膜和释放毒素,引起肠壁炎性反应。毒素吸收入血引起全身中毒症状。
2.病理变化
本病的病变主要在大肠,尤以乙状结肠和直肠为重。根据病理变化及临床经过不同分为三种:急性菌痢、慢性菌痢及中毒性菌痢。
(四)病情判断
1.潜伏期
一般为1 ~3 d(数小时至7 d)。病前多有不洁饮食史。
2.临床表现
细菌性痢疾临床上依据其病程及病情分为急性与慢性两期以及六种临床类型。
1)急性菌痢:可分为三种类型。
(1)普通型(典型):起病急,畏寒、高热,体温可达39℃,伴头昏、头痛、恶心等全身中毒症状,继而出现腹痛、腹泻,里急后重。粪便开始呈稀泥糊状或稀水样,量多,可迅速转变为黏液脓血便。左下腹压痛明显,可触及痉挛的肠索。早期治疗,多于1周左右病情可逐渐恢复而痊愈,少数病程迁延转为慢性,极少数患者病情加重可能转成中毒型菌痢。
(2)轻型(非典型):一般不发热或有低热,腹痛轻,腹泻次数少,每日3 ~5次,黏液多,一般无肉眼脓血便,无里急后重。病程一般为4 ~5 d。
2)中毒型:多见于2 ~7岁儿童,起病急骤,进展迅速,病情危重,病死率高。常突起高热(40℃以上),伴全身严重毒血症状,而肠道症状不明显,依其临床表现分为三种临床类型。
休克型(周围循环衰竭型):此型较为常见,以感染性休克为主要表现。有面色苍白、口唇或指甲发绀、上肢湿冷、皮肤呈花纹状、血压下降、脉搏细速、尿少,甚至可出现意识障碍。
脑型(呼吸衰竭型):以严重的脑症状为主。由于脑血管痉挛导致脑缺血、缺氧、胸水肿及颅内压升高甚至形成脑疝。表现为剧烈头痛、频繁呕吐,典型呈喷射状呕吐,伴嗜睡或烦躁等不同程度的意识障碍,晚期可有昏迷、抽搐、瞳孔大小不等、对光反应迟钝或消失。此型较严重,病死率高。
混合型具有以上两型的表现,是最为凶险的类型,病死率极高。
3)慢性菌痢:病情迁延不愈超过2个月者称作慢性菌痢,多与急性期治疗不及时或不彻底,细菌耐药或机体抵抗力下降有关,也常因饮食不当、受凉、过劳或精神因素等诱发。依据临床表现分为以下三型。
(1)急性发作型:此型约占5%,其主要临床表现同急性典型菌痢,但程度轻,恢复不完全。(https://www.daowen.com)
(2)迁延型:发生率约10%,常有腹部不适或隐痛,腹胀、腹泻、黏脓血便等消化道症状,时轻时重,迁延不愈,亦可腹泻与便秘交替出现,病程久之可有失眠、多梦、健忘等神经衰弱症状,以及乏力、消瘦、食欲下降、贫血等表现。左下腹压痛,可扪及乙状结肠,呈条索状。
(3)隐若型:此型发生率为2%~3%,一年内有菌痢史,临床症状消失2个月以上,但粪便培养可检出痢菌,乙状结肠镜检查可见肠黏膜病变。此型在流行病学上具有重要意义。
(五)诊断要点
1.诊断依据
(1)流行病学资料:夏、秋季多发,有进食不洁食物或与菌痢患者接触史。
(2)临床资料:急性期有发热、腹痛、腹泻、里急后重及黏液脓血便;左下腹明显压痛。慢性迁延型患者有急性菌痢史,病程超过2个月未愈者。重型有休克型、脑型及混合型表现。
(3)实验室检查及辅助检查资料:血常规、粪便检查,病原学检查:确诊有赖于粪便培养出痢疾杆菌。
2.鉴别诊断
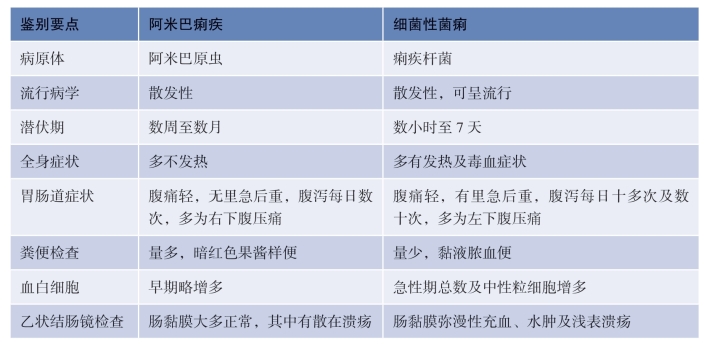
细菌性菌痢与阿米巴痢疾鉴别要点见表3-1。
表3-1 细菌性菌痢与阿米巴痢疾鉴别要点
(六)治疗要点
1.一般治疗
按照肠道传染病消毒隔离。症状明显者必须卧床休息,忌疲劳。以流质饮食为主,或半流质少渣饮食。病情好转后可改为稀饭、面条等。忌食生冷、油腻及不易消化的食物。酌情给予补液、解痉药。中毒型则需积极防治休克、胸水肿及呼吸衰竭。
2.病原治疗
自广泛应用抗生素以来,志贺菌属耐药不断增加,且可呈多重耐药,故用药时应参考药物敏感情况选择。
(1)喹诺酮类:有较强的杀菌作用,是目前治疗菌痢较为理想的药物。如诺氟沙星、环丙沙星、左旋氧氟沙星、司帕沙星等,病情严重不能口服者,可静脉滴注。急性菌痢抗菌疗程不短于1周。慢性菌痢采用间歇疗法,即用药7 ~10 d,休息4 d后,重复4 d,休息4 d再重复治疗4 d,全程26 d。
(2)复方磺胺甲恶唑(SMZ-TMP):目前仍对多数患者有效。严重肾病、磺胺过敏及血白细胞明显减少者忌用。
(3)对以上药物疗效不佳者,可改用多黏菌素E、卡那霉素或巴龙霉素。
(4)慢性菌痢加用保留灌肠,每疗程7 ~12 d。用1%呋喃西林20 mg/kg·d,1次/天。或用3%小檗碱及0.25%普鲁卡因,每次10 ~20 mL,1次/天。
3.对症治疗
(1)高热者用枕部冰袋,乙醇擦浴或低温盐水灌肠等物理降温,或服阿司匹林或复方氯丙嗪等药物降温。
(2)休克型应积极抗休克治疗。
(3)脑型应降低颅内高压、防治呼吸衰竭。
(七)预防指导
1.管理传染源
早期发现,及时隔离和彻底治疗,是控制菌痢的主要措施。各级医疗部门要加强疫情报告,早期发现患者,对轻症的不典型病例,进行详细登记以便及时治疗。从事饮食业、保育及水厂工作的人员,更需作较长期的追查,必要时暂调离工作岗位。
2.切断传播途径
养成良好的卫生习惯。搞好“三管一灭”,即管好水、粪和饮食以及消灭苍蝇,养成饭前便后洗手的习惯。对饮食业、儿童机构工作人员定期检查带菌状态。一旦发现带菌者,应立即给予治疗并调离工作。
3.保护易感人群
可采用口服活菌苗。该菌无致病力,但有保护效果,保护率达85%~100%。国内已生产多价痢疾活菌苗。
