【护理措施】
1.建立成组护理
护理组长、责任组长、管床护士组成护理小组落实护理措施。
1.1新陈代谢减缓,神经细胞与脑重量逐步减少,器官机能减退。
1.2肢体活动障碍,语言沟通障碍。
1.3孤独心理,恐惧、抑郁情绪,自卑心理,多疑心理。
1.4记忆能力明显下降,情绪趋向不稳定,性格改变,具有刻板性和固执性。
1.5患者术前无明显呼吸道症状,生活能力自理。
术后:
1.5.1有颅内感染,但心出现神经功能下降。
1.5.2气管插管拔管不耐受,增加治疗过程。
1.5.3消化道出血,血红蛋白低,胃肠道功能下降。
1.5.4腹胀,肠蠕动减慢,增加痛苦。
2.每日医护联合查房(图6-6)
2.1医生:制定治疗方案。
2.2护士长/组长:组织小组制定,与审核护理方案。
2.3管床护士:落实治疗护理措施。
2.4责任组长:评价护理效果并持续指导改进。
3.减轻或控制肺感染
03-15术后卧床、意识下降、气管插管拔管不耐受,肺部并发感染将进一步影响呼吸功能。
3.1扣背球,避开病灶区(图6-7)
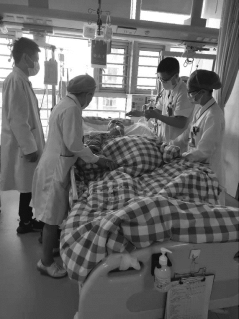
图6-6 每日医护联合查房

图6-7 扣背球
3.2口腔清洁后喷雾化含漱冲洗液。有效抑制口腔致病菌(图6-8)。
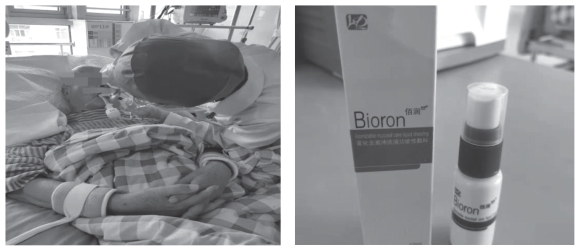
图6-8 口腔护理
3.3嘴角置入OB棉吸取分泌物防误吸或反流性感染(图6-9)。
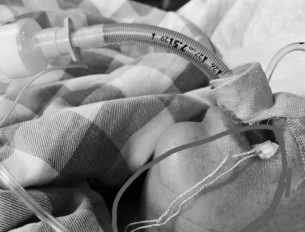
图6-9 嘴角置入OB棉
3.4 03-30行纤维支气管镜检查,痰量不多,气道干净(图6-10)。
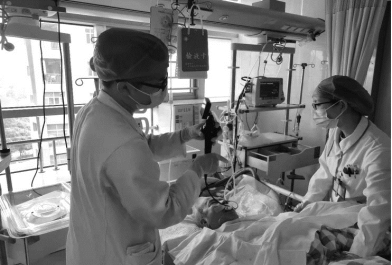
图6-10 检查
3.5早期使用高流量呼吸机湿化治疗仪(图6-11)。
图6-11 高流量呼吸机湿化治疗仪
3.6保持呼吸道通畅早期使用湿化器后转用人工鼻隔离湿化。
q4 h雾化结合持续雾化60分钟,bid。充气手套优化管道固定。防止返流与误吸(图6-12)。
 (https://www.daowen.com)
(https://www.daowen.com)
图6-12 雾化
3.7体位管理
坐立位(重力)-膈肌下降-胸腔容积增大
-肺活量增加-促进运氧、咳痰。(视频1)
视频1
3.8保持床头抬高30°~45°。每天带管90°坐起,bid。指导床上带管肢体活动。利于肺扩张,改善通气功能[6](图6-13)。

图6-13 床头抬高
3.9 04-19体温36.5 ~36.8℃,胸片显示炎症减少,相关资料如图6-14。
4.提升呼吸耐力
4.1联合中医理疗、呼吸专科治疗(图6-15)。
具体方药如下:
太子参20 g,党参片20 g,茯苓20 g,白术15 g,甘草6 g,炙红芪20 g,陈皮6 g,当归5 g,麦冬15 g,法半夏10 g,北沙参15 g,浙贝母15 g,桔梗15 g,北杏仁15 g。5剂,qd,水煎煮2次内服。
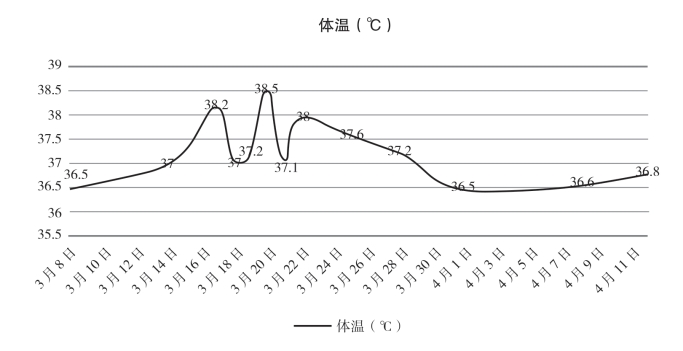
图6-14 体温

图6-15
4.2 03-26联合理疗师呼吸训练,每天2次,改善肺功能(图6-16)。
4.3 GCS评分10T分,在医护协同下给患者做:指导性带管深呼吸、刺激咳嗽。颈部屈伸、左右活动(图6-17)。
4.4 04-01第2次拔除气管插管后血氧100%,呼吸15次/分,咳嗽评分2分(图6-18)。

图6-16 呼吸训练
图6-17 活动
图6-18 第2次拔除气管插管后
方法:患者床上或床边坐起,10分钟/次,bid。
根据患者的耐力情况调整训练时间督促。
04-01开始评估患者时白色小球无上提,存在呼吸肌乏力可能。
04-03患者吸气能吹起白色小球,顶端停留1秒,侧吸气容积为600 mL,若想咳痰,仍继续训练。
4.5三色球呼吸训练仪:通过呼气训练和吸气训练,使肋间外肌和膈肌收缩和舒张,帮助肺功能的恢复。有利于提高肺的通气量,利于气体交换和弥漫,改善全身氧供应(图6-19)。

图6-19 呼吸训练
4.6 04-01气管插管拔除后,防止再次出现拔管后呼吸不耐受。
指导腹式呼吸训练,2次/天,每次5分钟。
主动呼吸循环技术ACBT。
对患者进行咳嗽反射评估,设定量表(每天日间与夜间进行评估统计)。
04-05咳嗽评3分,呼吸平顺无特殊。
4.7去除腹胀影响因素
04-06反复腹胀,腹压增高,影响患者肺扩张,加重呼吸困难,存在再插管风险(图6-20)。

图6-20 腹胀
4.8 04-06反复腹胀,腹压增高,腹腔间隔室综合征影响患者肺扩张,加重呼吸困难,存在再插管风险。膀胱压力图见图6-21。
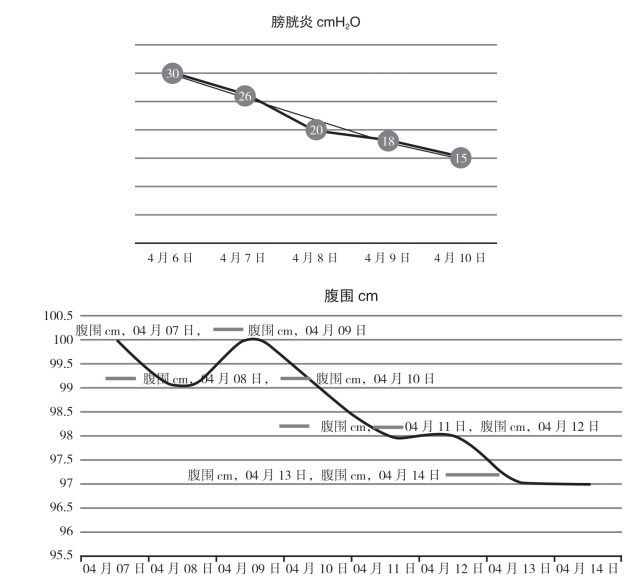
图6-21 膀胱压力图
04-10患者腹胀缓解,呼吸平顺(图6-22)。
图6-22 腹胀缓解
5.去除心理性影响因素
5.1心理障碍对患者病情形成呼吸困难-焦虑-呼吸困难的恶性循环。
5.2 03-15术后患者情绪低落,不主动言语,依赖小儿子,SAS焦虑自评量表评上升到73分,防止焦虑性呼吸困难。
5.3 04-10 SAS焦虑自评量表评分52分。情绪稳定配合交谈。
5.4护士与患者交谈3 ~4次/天,5 ~10分钟/次。安排小儿子陪护参与目的性交谈。增加饮水量。尽量让患者处于愉悦状态,以提高患者心理兴奋性,保持呼吸训练的积极性与有效性(图6-23)。

图6-23 愉悦状态
