六、西医治疗
1.分级治疗与联合治疗
(1)Ⅰ级治疗:主要采用局部治疗。首选外用维A酸类药物,必要时可加用过氧化苯甲酰或水杨酸等以提高疗效。一些具有角质剥脱、溶解粉刺、抑制皮脂分泌和抗菌等作用的功效性护肤品也可作为辅助治疗手段,同时可以采用粉刺去除术等物理疗法。
(2)Ⅱ级治疗:通常在外用维A酸类药物治疗的基础上,联合过氧化苯甲酰或其他外用抗菌药物。为避免局部不良反应,维A酸联合过氧化苯甲酰治疗时,可隔日使用一种药物或两种药物早、晚交替使用,局部治疗效果不佳者可增加使用口服抗生素,或加上蓝光照射、果酸疗法等物理治疗方法。
(3)Ⅲ级治疗:这类患者常采用联合治疗,其中系统使用抗生素是基础治疗的方法之一,要保证足够的疗程。推荐口服抗生素,外用维A酸类药物、过氧化苯甲酰或其他抗菌药物。对有适应证并有避孕要求的女性患者可选择抗雄激素药物治疗,个别女性患者可考虑口服抗雄激素药物联合抗生素治疗。其他治疗方法(如红、蓝光及光动力疗法等)也可联合应用,效果不佳者可单独口服异维A酸治疗,也可同时外用过氧化苯甲酰。对系统应用抗生素超过2个月者,加用过氧化苯甲酰这类不引起细菌耐药的抗菌剂很有必要,可防止和减少耐药性的产生。
(4)Ⅳ级治疗:口服异维A酸是一线治疗方法。对炎性丘疹和脓疱较多者,也可先采用系统应用抗生素和外用过氧化苯甲酰联合治疗,待炎症改善后改用口服异维A酸治疗,目前无循证医学证据支持口服异维A酸联合抗生素治疗。也可同时使用上述Ⅲ级痤疮治疗方案和本指南中介绍的各种联合治疗的方法。
(5)维持治疗:外用维A酸是痤疮维持治疗的一线首选药物。外用维A酸可以阻止微粉刺的形成,从而防止粉刺和炎性皮损的发生。目前还没有任何已知的药物在维持治疗的疗效和安全性方面优于外用维A酸。对有轻度炎性皮损需要抗菌药物治疗的,可考虑联合外用过氧化苯甲酰。除此之外,一些经过临床功效验证的抗粉刺类医学护肤品也可用于辅助维持治疗。目前临床试验的疗程多为3~4个月,在预防复发和减轻症状方面取得了明显疗效,停止治疗后症状很快复发,提示更长时间的治疗是有益的,但目前无更长疗程治疗的循证医学资料。
2.局部治疗常用药物
(1)外用维A酸类药物
可选药物:第一代维A酸类药物,如0.025%~0.1%全反式维A酸霜或凝胶和异维A酸凝胶、第三代维A酸类药物如0.1%阿达帕林凝胶。
使用特点:阿达帕林在耐受性和安全性上优于全反式维A酸和异维A酸,对非炎症性皮损疗效优于全反式维A酸。有国外指南推荐0.1%阿达帕林+2.5%过氧化苯甲酰(BPO)复方制剂用于中度至极重度炎症性痤疮的治疗,因刺激性较强,建议在联合使用前先分开试用观察。
用法用量:低浓度或小范围使用。每晚1次。避光。
不良反应:轻度皮肤刺激反应,如局部红斑、脱屑,出现紧绷和烧灼感,随着使用时间延长可逐渐消失。
(2)过氧化苯甲酰
可选药物:2.5%、5%和10%不同浓度的洗剂、乳剂或凝胶。有国外指南推荐2.5%过氧化苯甲酰(BPO)用于轻中度炎症性痤疮的治疗。
使用特点:炎性痤疮的首选外用抗菌药物之一。
用法用量:敏感性皮肤从低浓度及小范围开始试用。
不良反应:少数敏感皮肤会出现轻度刺激反应。
(3)外用抗生素
可选药物:红霉素、林可霉素及其衍生物克林霉素、氯霉素或氯洁霉素等,浓度为1%~2%。
使用特点:1%氯林可霉素磷酸酯溶液系不含油脂和乙醇的水溶性乳液,适用于皮肤干燥和敏感的痤疮患者;外用夫西地酸乳膏对痤疮丙酸杆菌有较好的杀灭作用及抗炎活性,且与其他抗生素无交叉耐药性。此外,有国外指南推荐1%克林霉素(CLDM)+3%过氧化苯甲酰(BPO)复方制剂用于中重度炎症性痤疮的治疗;1.2%克林霉素磷酸酯+2.5%过氧化苯甲酰复方凝胶(Acanya TM)用于治疗12岁以上的寻常型痤疮患者,为目前FDA批准的唯一过氧化苯甲酰与抗菌药物的复方制剂,可用于非炎性痤疮、炎性痤疮的治疗。
用法用量:见相关说明书。
不良反应:轻度皮肤刺激反应。
(4)二硫化硒
可选药物:2.5%二硫化硒洗剂。
使用特点:可抑制真菌、寄生虫及细菌,降低皮肤游离脂肪酸含量。
用法用量:洁肤后,将药液略加稀释均匀地涂布于脂溢显著的部位,3~5分钟后清洗。
不良反应:可能出现接触性皮炎,可能导致头皮干燥甚至头发脱色等。
3.系统治疗常用药物
(1)维A酸类药物(https://www.daowen.com)
可选药物:异维A酸胶丸、维A酸软胶囊。
使用特点:目前最有效的抗痤疮药物,具有显著抑制皮脂腺脂质分泌、调节毛囊皮脂腺导管角化、改善毛囊厌氧环境并减少痤疮丙酸杆菌的繁殖、抗炎和预防瘢痕形成等作用。
用法用量:小剂量0.25mg/(kg·日)和1mg/(kg·日)临床疗效相似,因此推荐从0.25~0.5mg/(kg·日)剂量开始。累积剂量的大小与痤疮复发显著相关,因此推荐累积剂量以60mg/kg为目标,痤疮基本消退并无新发疹出现后可将药物剂量逐渐减少至停药。疗程视皮损消退的情况及药物服用剂量而定,6~8周为一疗程。停药后8周以上,且皮损持续存在或出现重度结节性痤疮复发,则可考虑进行第二个疗程治疗。
不良反应:产生类似于维生素A过多症的不良反应,停药后绝大多数可以恢复,严重不良反应少见或罕见。最常见的不良反应主要是皮肤黏膜干燥,特别是口唇干燥。较少见可引起肌肉骨骼疼痛、血脂升高、肝酶异常及眼睛受累等(通常发生在治疗最初的2个月)。
注意事项:肥胖、血脂异常和肝病患者慎用;12岁以下儿童尽量不用;已经存在抑郁症状或有抑郁症的患者不宜使用。女性患者应在治疗前1个月,治疗期间及治疗后3个月内严格避孕。
(2)抗生素类药物
可选药物:首选四环素类如多西环素、米诺环素等,不能使用时可考虑选择大环内酯类如红霉素、阿奇霉素、克拉霉素等,其他如磺胺甲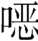 唑-甲氧苄啶(复方新诺明)也可酌情使用。
唑-甲氧苄啶(复方新诺明)也可酌情使用。
使用特点:口服四环素耐药的患者,通常对多西环素也会产生耐药,但米诺环素对这类患者多数仍有效。无论是外用或口服抗生素,均可能引起痤疮丙酸杆菌及非痤疮丙酸杆菌耐药,故应避免选择克拉霉素、罗红霉素、左氧氟沙星等目前全身感染常用的抗生素治疗痤疮。联合外用过氧化苯甲酰可减少痤疮丙酸杆菌耐药性产生。
用法用量:通常米诺环素和多西环素的剂量为100~200 mg/日(通常100 mg/日),可以1~2次口服;四环素1.0g/日,分2次空腹口服;红霉素1.0g/日,分2次口服。疗程均为6~8周。
注意事项:①避免单独使用,特别是长期局部外用;②治疗开始要足量,一旦有效不宜减量维持;③治疗后2~3周无疗效时要及时停用或换用其他抗生素,并注意患者的依从性;④要保证足够的疗程,避免间断使用;⑤不可无原则地加大剂量或延长疗程,更不可以作为维持治疗甚至预防复发的措施。
不良反应:较常见的胃肠道反应、药疹、肝损害、光敏反应、前庭受累(如头昏、眩晕)和良性颅内压增高症(如头痛等)。罕见的不良反应有狼疮样综合征(特别是应用米诺环素时)。对长期饮酒、乙型肝炎、光敏胜皮炎等患者宜慎用或禁用。孕妇、哺乳期妇女和16岁以下的儿童,不宜用四环素类药物,可考虑使用大环内酯类抗生素。
(3)激素
①抗雄激素
避孕药
可选药物:炔雌醇环丙孕酮(每片含醋酸环丙孕酮2 mg+炔雌醇35μg)、雌二醇屈螺酮。
使用特点:经期的第1天开始服药有利于减少子宫出血;使用含屈螺酮的避孕药会减少雌激素导致水钠潴留的概率。
用法用量:炔雌醇环丙孕酮在月经周期的第1天开始每天服用1片,连用21天。停药7天,再次月经后重复用药21天。口服避孕药的起效时间需要2~3个月,通常疗程大于6个月,一般要求皮损完全控制后再巩固1~2个月再停药,停药过早会增加复发的概率。
注意事项:绝对禁忌证包括妊娠、静脉血栓或心脏病病史、年龄大于35岁且吸烟者。相对禁忌证包括高血压、糖尿病、偏头痛、哺乳期妇女、乳腺癌及肝癌患者。尽量避免用于深静脉血栓和心脑血管疾病发生或倾向发生者,以及肥胖、高脂血症、高血压、偏头痛等患者。服药期间要注意防晒以减少黄褐斑的发生。
不良反应:少量子宫出血、乳房胀痛、恶心、体重增加、深静脉血栓及出现黄褐斑等。
螺内酯
药物作用:可抑制肾上腺产生雄激素、明显抑制皮脂腺细胞增生、减少皮脂分泌、减少皮肤表面细菌。
用法用量:口服,每日1~2 mg/kg,疗程为3~6个月。
注意事项:孕妇禁用。男性忌用。
不良反应:月经不调(发生概率与剂量呈正相关)、恶心、嗜睡、疲劳、头昏、头痛和高钾血症。
②糖皮质激素
使用特点:疗程短、较高剂量的糖皮质激素可控制重度痤疮患者的炎症。
用法用量:①暴发性痤疮:泼尼松20~30 mg/日,可分2~3次口服,持续4~6周后逐渐减量,并开始联合或更换为异维A酸;②聚合性痤疮:泼尼松20~30 m g/日,持续2~3周,于6周内逐渐减量至停药;③生理剂量:泼尼松5 mg或地塞米松0.75mg,每晚服用,可抑制肾上腺皮质和卵巢产生雄激素前体。对于经前期痤疮患者,每次月经前7~10天开始服用泼尼松至月经来潮为止。
注意事项:避免长期大剂量使用。
不良反应:激素性痤疮或毛囊炎。
