三﹑超声心动图诊断要点
1.MS的超声心动图特征表现 风湿性MS损害的特征是前、后交界处的粘连以及瓣叶增厚而导致瓣叶开放受限。MS典型的M型和二维超声心动图特征有如下几点(图5-10,图5-11):
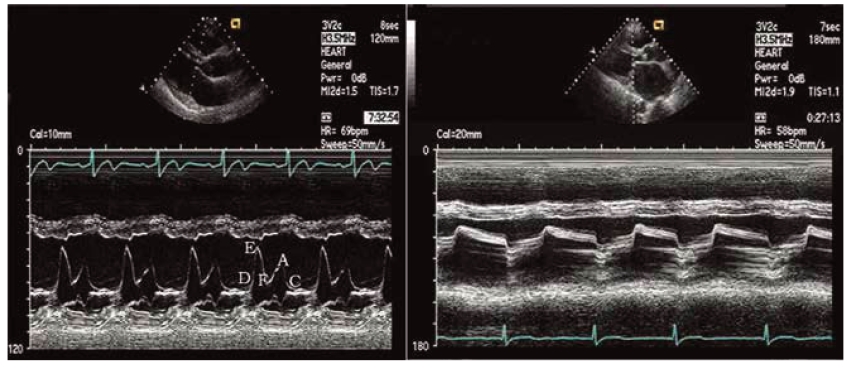
图5-10 正常和二尖瓣狭窄的二尖瓣M型超声心动图
左图为正常人的二尖瓣M型超声心动图,舒张期二尖瓣前叶M型曲线各点如图所示,二尖瓣后叶活动与前叶相反,略呈镜向关系。右图为MS患者的典型的二尖瓣M型超声心动图,二尖瓣前叶E-F斜率显著低平,该M型超声心动图尚可见二尖瓣后叶与前叶同向运动,二尖瓣前后叶同向运动是二尖瓣交界处粘连的表现之一。
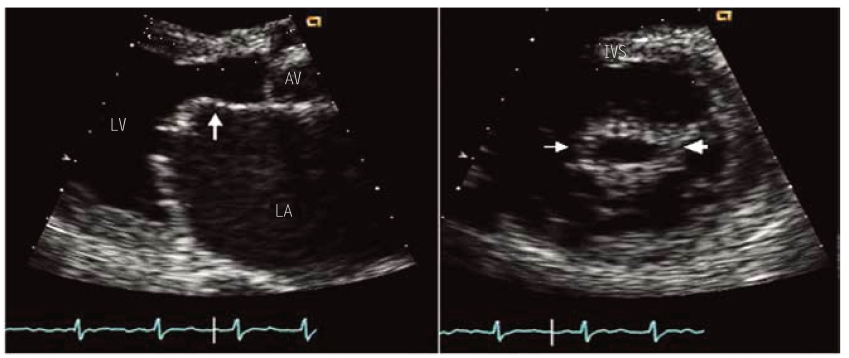
图5-11 二尖瓣狭窄患者的二维超声心动图
左图为胸骨旁左心室长轴切面,二尖瓣前叶舒张期呈圆顶征,二尖瓣活动受限制,二尖瓣前后叶瓣尖分离距离显著减小。右图为胸骨旁左心室短轴经放大的二尖瓣瓣口水平切面,舒张期二尖瓣瓣口呈鱼口状;该图箭头所指为二尖瓣前后叶交界处,粗箭头处、细箭头处分别为前外侧、后内侧交界。
(1)二尖瓣瓣叶和瓣下结构增厚或伴有钙化。
(2)二尖瓣M型曲线E-F斜率低平。
(3)胸骨旁左心室长轴二尖瓣前叶舒张期呈圆顶样改变,短轴二尖瓣口呈鱼口样改变。
(4)二尖瓣后叶活动受限或与前叶同向运动。
(5)左心房内径增大,可伴有血栓形成。
2.二尖瓣瓣叶结构损害的评价 二维超声心动图对二尖瓣形态改变的观察,包括瓣叶增厚程度、瓣叶活动度、钙化程度以及瓣下结构的受累程度,有助于推测MS的可能病因;超声检查提供MS患者短轴水平前、后交界处的观察(增厚、钙化等,图5-12),对患者选择手术方式有重要意义。如果交界处钙化显著或双侧交界处病变不对称时,选择二尖瓣球囊扩张就有可能导致瓣叶撕裂而出现重度二尖瓣反流。
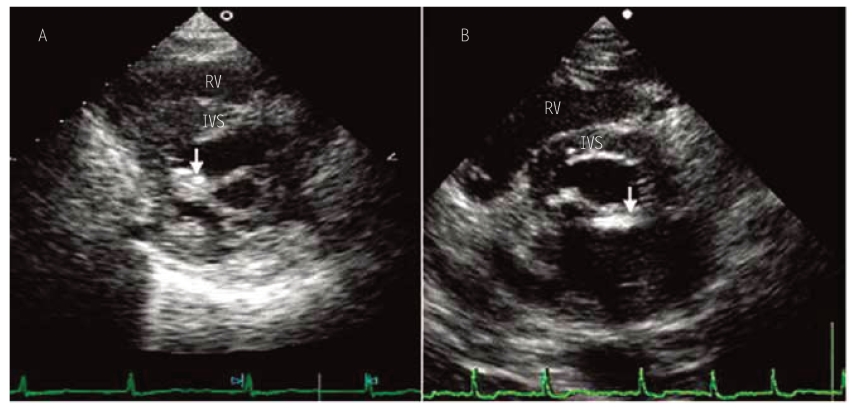
图5-12 二尖瓣狭窄患者的二尖瓣叶钙化超声心动图
A、B均为胸骨旁二尖瓣叶水平左心室短轴切面,A示后交界处显著钙化(↓);B示前交界处显著钙化(↓)。
二尖瓣瓣叶损害程度可从二维超声心动图观察瓣叶增厚程度、钙化、瓣叶活动度和瓣下结构受累程度四个方面(表5-2)的超声心动图评分来判定;超声心动图评分≤8分者,倾向适合于二尖瓣球囊扩张术,而评分>8 分并不完全排除瓣叶成形术的选择,瓣叶交界处钙化粘连显著则预示二尖瓣球囊扩张术或瓣叶成形术效果不佳而需要瓣膜置换。
表5-2 二尖瓣超声心动图评分标准

3.二尖瓣狭窄严重程度的判断 二尖瓣瓣口面积(MVA)的测定是判断MS严重程度的可靠方法,目前常用的测定MVA的方法有二维切面描绘法、压差半降法(pressure half time,PHT)、近端血流等速面法(PISA)以及连续方程法等。应用连续多普勒描绘舒张期二尖瓣血流频谱可测定跨二尖瓣压差和平均压差,一定程度上也能反映MS的严重程度;但由于跨瓣压差依赖于瓣口血流量,若通过狭窄瓣膜的血流小,跨瓣压差可以表现得不显著;若通过狭窄瓣膜的血流明显增加,跨瓣最大压差可以高达36mmHg以上,因此跨瓣压差只能作为判断MS严重程度的参考。
目前超声心动图已基本取代心导管有创检查,成为评价二尖瓣狭窄严重程度以及病情随访等主要的检查方法。对MS患者的超声心动图检查应包括:二尖瓣形态学观察、MVA的测定,二尖瓣血流流速和跨瓣压差,三尖瓣反流频谱测定肺动脉压、心腔大小以及左心室功能等。
二尖瓣狭窄严重程度依据MVA和平均压差分为:

(1)二维切面描绘法:MVA的测定可从胸骨旁左心室短轴直接描绘二尖瓣瓣口边缘(图5-13)。测定时要从二尖瓣瓣尖处测量,确定瓣尖水平的简便方法如图5-14,胸骨旁左心室长轴二尖瓣瓣尖开放幅度应相同于短轴二尖瓣瓣口前后径。既往有瓣叶成形术或二尖瓣钙化明显时二维描绘法测定可能遇到困难,此时应注意适当调节增益,或者将二尖瓣瓣口区域放大,正确测量时描绘线应压着瓣缘内侧。
(2)PHT法:从心尖切面应用连续多普勒获取二尖瓣血流频谱(图5-15),PHT为V1处峰压差降至其一半压差V2处的时间,MVA=220/PHT;连续多普勒二尖瓣血流频谱沿其下降斜坡描绘超声诊断仪可自动计算出PHT和MVA。PHT法测量注意要点:①E峰减速时间延长并不都提示存在MS,心肌弛缓异常者E峰减速时间延长,但E峰通常小于1m/s。②合并主动脉反流或左心室顺应性减退时,舒张期左心室舒张压快速升高可导致PHT缩短,而高估MS狭窄程度。③MS常合并心房颤动,PHT宜从舒张期充盈时间较长的血流频谱测量;而心房颤动心率达120次/分以上时,由于舒张期极短PHT亦明显缩短,此时PHT法会严重高估MVA。④二尖瓣球囊扩张术后即刻PHT法可能有误差。
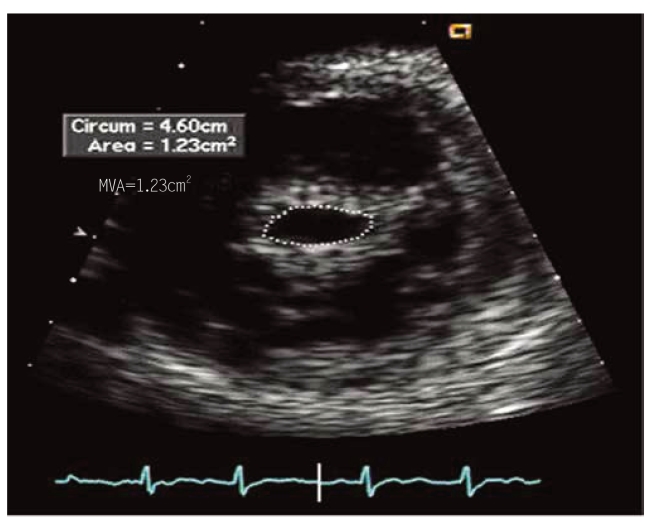
图5-13 二尖瓣狭窄患者的胸骨旁左心室短轴切面
二尖瓣瓣口呈典型的鱼口状,二尖瓣瓣口面积(MVA)由人工描绘二尖瓣瓣口边缘(圆点状标记)测量;该患者MVA为1.23cm2。(https://www.daowen.com)
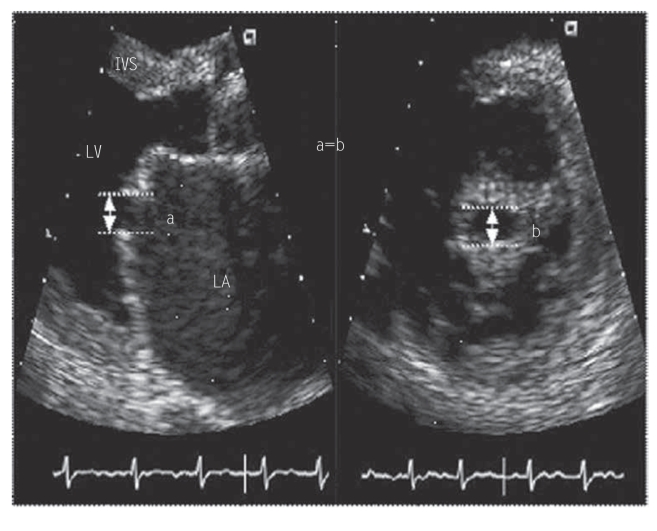
图5-14 二尖瓣瓣尖的确定方法
左图为胸骨旁左心室长轴,测定舒张期二尖瓣瓣尖的前后径(a);右图为胸骨旁左心室短轴二尖瓣口水平,测定瓣口开放的前后径(b);a=b,即为二尖瓣瓣尖水平。
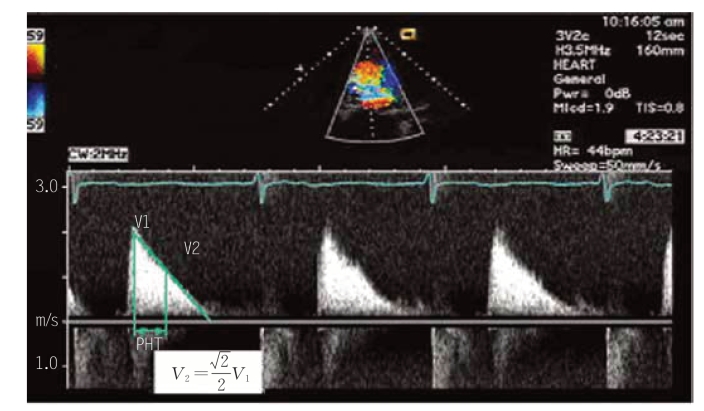
图5-15 连续多普勒测定二尖瓣狭窄患者的血流频谱
V1为二尖瓣舒张早期血流频谱的最高点,V2为压差为V1处压差下降至其一半处的速度,PHT为V1至V2处的时间。测量时从血流频谱最高处沿血流频谱下降斜率画线,仪器自动算出二尖瓣瓣口面积(MVA)。该图例PHT=182ms,MVA=1.21cm2。
(3)PISA法:心尖四腔心切面放大二尖瓣瓣口位置,彩色血流混叠速度(V)调节为30~45cm/sec,观察左心房侧二尖瓣口的彩色血流会聚区(图5-16),予冻结图像测量左心房侧近端血流等速面彩色血流会聚半径r和二尖瓣前后叶间的角度(α);应用连续多普勒测量二尖瓣血流频谱血流流速峰值(Vmax),MVA计算公式如下:

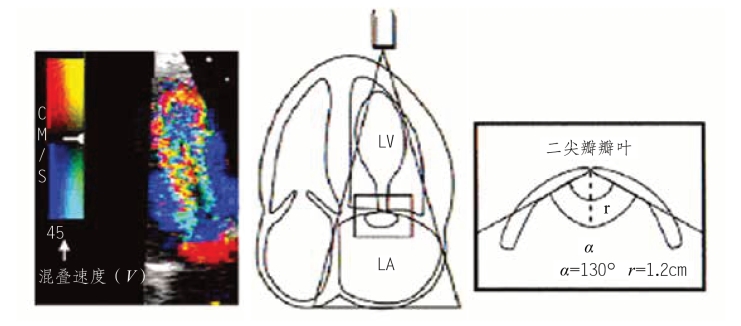
图5-16 近端血流等速面(PISA)测量MVA
左侧为心尖四腔心切面局部放大观察左心房侧PISA,箭头所指为彩色血流的混叠速度为心尖四腔心切面及探头方向示意;右侧显示PISA的血流会聚半径和二尖瓣前后叶的夹角;假设连续多普勒测定二尖瓣瓣口舒张期最大流速为210cm/s,MVA=2πr2+V/Vmax×(α/180)=2×3.14×(1.2)2×(4.5/210)×(130/180)≈1.40cm2。
(4)连续方程法:MVA亦可用连续方程法测定,在无明显瓣膜反流或无心内分流时,血流流经二尖瓣口流量等于流经主动脉瓣下左心室流出道口血流流量(图5-17)。即:
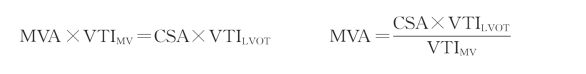
VTIMV为二尖瓣口血流速度时间积分,CSA、VTILVOT分别为左心室流出道的横截面积和血流速度时间积分。临床上连续方程可应用于合并轻度二尖瓣反流或轻度主动脉瓣反流的二尖瓣狭窄患者测定二尖瓣瓣口面积(图5-18),如果合并明显的二尖瓣反流或主动脉瓣反流时,连续方程法则不适用。
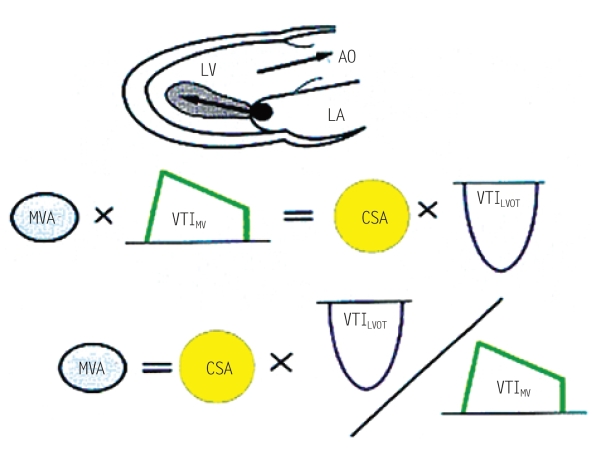
图5-17 连续方程式计算二尖瓣瓣口面积
无瓣膜反流时,舒张期左心室流入血流量,等于收缩期左心室流出道流出血流量。
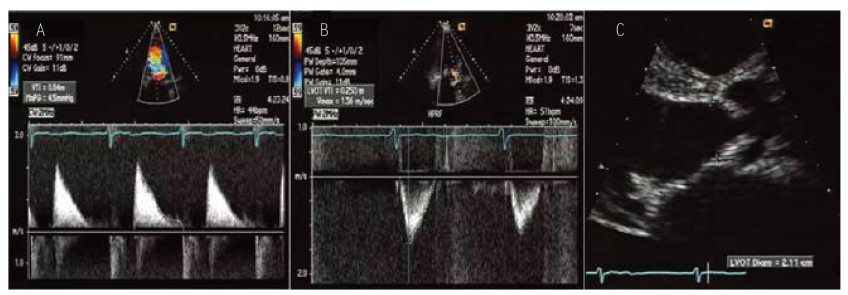
图5-18 连续方程式计算二尖瓣狭窄患者的二尖瓣瓣口面积
A为MS的连续多普勒血流频谱,描绘计算该频谱血流速度时间积分为84cm;B为左心室流出道的脉冲多普勒血流频谱,描绘计算该频谱血流速度时间积分为25cm。C为胸骨旁左心室长轴切面(局部放大),测量左心室流出道的直径,该图例左心室流出道直径为2.11cm。根据连续方程式计算:MVA = 3.14×(2.11×2.11÷4)× 25 ÷ 84 = 1.04cm。
4.二尖瓣狭窄的合并损害
(1)左心房血栓:MS患者左心室流入道血流受阻,左心房增大以及左心房内血流郁滞,常可合并左心房血栓。左心房血流瘀滞二维超声上可出现自发超声显影(spontaneous echo contact,SEC),经食管超声心动图特别有助于观察左心房SEC现象。单纯MS合并房颤者左心房血栓较常见,但窦性心律时也可出现。左心房血栓左心耳多见,但左心房壁也可出现(图5-19)。TEE检测左心房血栓的敏感性(>99%)和特异性(>99%)明显优于经胸超声,因此瓣膜成形术前建议常规行TEE检查。
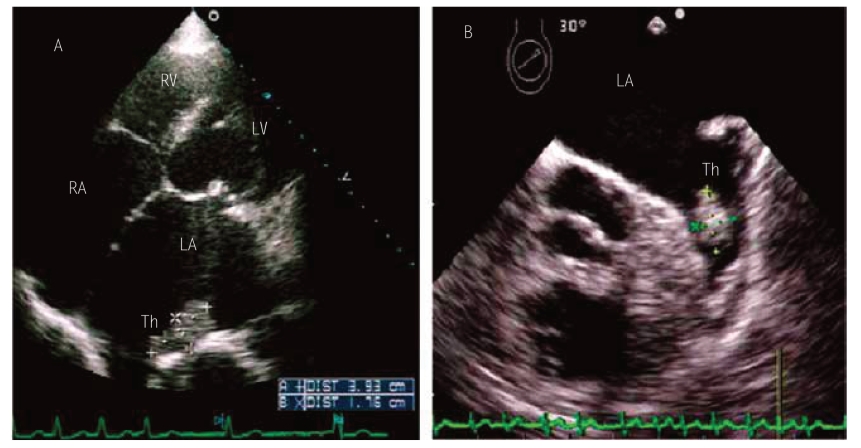
图5-19 左心房血栓的超声心动图
左图为心尖四腔心切面,左心房后壁见团块状回声;右图为经食管超声心底水平切面,左心耳内见团块状回声。Th:血栓。
(2)二尖瓣反流:MS常合并不同程度二尖瓣反流(MR)。二尖瓣前叶穹隆样改变是单纯MS或MS合并MR病变的特征表现,MR显著时二尖瓣面积可在正常范围,但二尖瓣前叶穹隆样改变提示有合并损害的存在,因为严重MR二尖瓣舒张期血流量明显增加也可出现相对性二尖瓣狭窄。MR的严重程度是选择适当治疗策略的重要因素。单纯MS的左心室较小,如果左心室增大则提示可能合并二尖瓣反流、主动脉瓣反流或合并心肌病变。
(3)肺动脉高压:MS 左心房压增高,导致肺静脉高压继而出现肺动脉高压。多普勒超声心动图经三尖瓣反流频谱可测定肺动脉压。早期肺动脉压增高为“相对性”,即肺动脉压与肺静脉压的压差正常,MS手术后肺动脉压可降至正常;长期肺静脉高压可导致肺血管床出现不可逆的改变。肺动脉压的测定是多普勒检查的必要组成部分。
5.二尖瓣狭窄的手术适应证 二尖瓣狭窄诊断一旦明确,如果患者症状严重(心功能3~4级),内科治疗效果不佳,必须立即考虑手术治疗。即使无明显症状,患者有明显的肺动脉高压(肺动脉收缩压>50mmHg)者也应考虑手术。对无症状伴中度瓣膜狭窄(MVA 1.0 ~1.5cm2 )的患者应积极随访观察,患者出现症状或肺动脉压升高也应视为符合手术适应证。如表5-2超声心动图评估二尖瓣瓣叶损害程度,超声心动图评分≤8分者倾向适合于二尖瓣球囊扩张术,瓣叶钙化严重或伴有明显二尖瓣反流的患者应考虑瓣膜置换术。
