三﹑超声心动图诊断要点
超声心动图可直观地观察心室的大小、室壁厚度以及左心室收缩功能。二维超声心动图可提供左心室室壁厚度的完整信息。多数HCM患者室间隔(IVS)和左心室后壁(LVPW)均有增厚,可见左心室壁均匀对称性肥厚(图10-9),若IVS显著增厚而LVPW增厚不显著,称为非对称性左心室壁肥厚(asymmetric septal hypertrophy,ASH),ASH的超声诊断标准为IVS/LVPW比≥1.3。室间隔显著肥厚时常蚕食左心室流出道(LVOT)造成左心室流出道狭窄,根据LVOT有无梗阻,临床上将HCM分为梗阻型肥厚型心肌病(hypertrophic obstructive cardiomyopathy,HOCM)和非梗阻型肥厚型心肌病(hypertrophic nonobstructive cardiomyopathy,HNCM);HOCM有时也称为特发性主动脉瓣下狭窄(idiopathic hypertrophic subaortic stenosis,IHSS)。
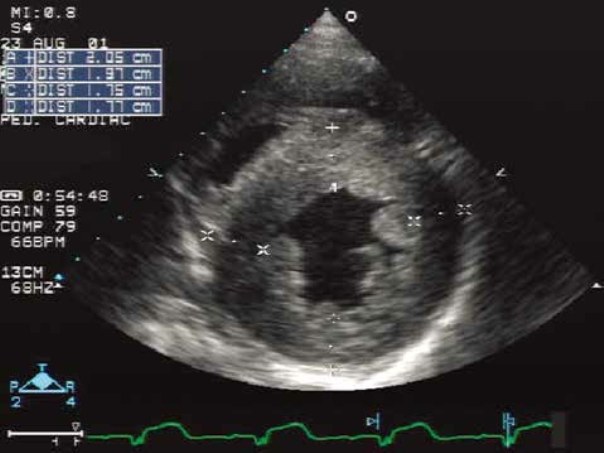
图10-9 左心室壁对称性肥厚
图为胸骨旁左心室短轴切面,实测左心室壁厚度为:前间隔,20.5cm;前壁,17.7cm;左心室后壁,17.5cm;下壁,19.7cm。
1.非对称性左心室壁肥厚(ASH) ASH主要累及室间隔基底部和中部,但也可累及室间隔心尖部和左心室游离壁。通常胸骨旁左心室长轴、胸骨旁左心室短轴心底至心尖切面有助于评价左心室壁肥厚的范围和程度(图10-10)。心尖切面如果增益太低,由于声束与室间隔平行,心内膜定界较差,室间隔看起来比实际薄而容易漏诊心尖肥厚,这时可借助PW或彩色多普勒血流显像探查确定“心尖部”有无血流存在。ASH发生在室间隔基底部时常导致LVOT梗阻。二维观察ASH时还可能发现回声增强或者有散在亮点,这可能与心肌纤维排列紊乱有关。
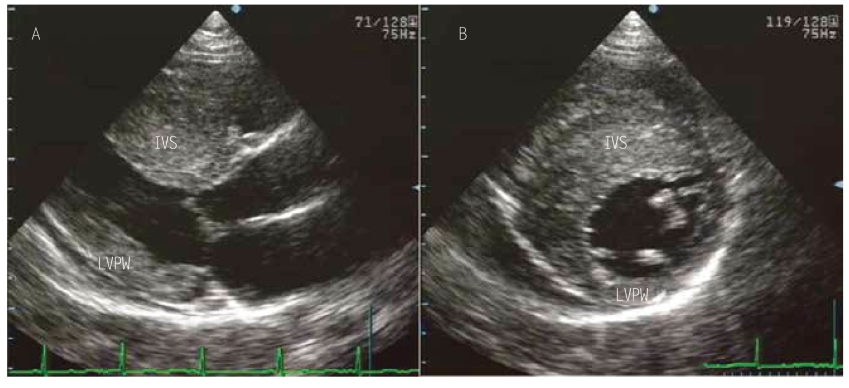
图10-10 肥厚型心肌病图例示室间隔非对称性肥厚
A为胸骨旁左心室长轴;B为胸骨旁左心室短轴切面,显示左心室室间隔显著肥厚。
2.二尖瓣收缩期前向运动(systolic anterior motion,SAM) SAM常发生于LVOT存在梗阻时,二尖瓣前叶在收缩期前向运动进入LVOT,二尖瓣前叶可触及室间隔。SAM确切发生机制尚不十分明了,可能与Venturi效应有关。LVOT狭窄时左心室腔内压力显著高于LVOT,左心室收缩时高速血流通过LVOT,在狭窄下方形成低压腔,吸引二尖瓣瓣叶如飞机获得足够升力起飞一样向前移动,即所谓Venturi效应。胸骨旁左心室长轴切面逐帧观察,或在二维引导下应用M型取样线探测二尖瓣前叶和LVOT,可观察到SAM(图10-11)。静息状态有临床意义的LVOT压差通常≥30mmHg,此时通常可观察到SAM的存在;静息时无梗阻证据的患者,可行激发试验多普勒测定LVOT压差。临床上增加左心室收缩力的因素(如应用洋地黄)可加重梗阻,减弱收缩力的因素可减轻梗阻。增加前负荷,左心室腔相应增大,梗阻减轻;减少前负荷的因素(如Valsalva动作或吸入亚硝酸异戊酯),左心室腔相应缩小可加重梗阻。
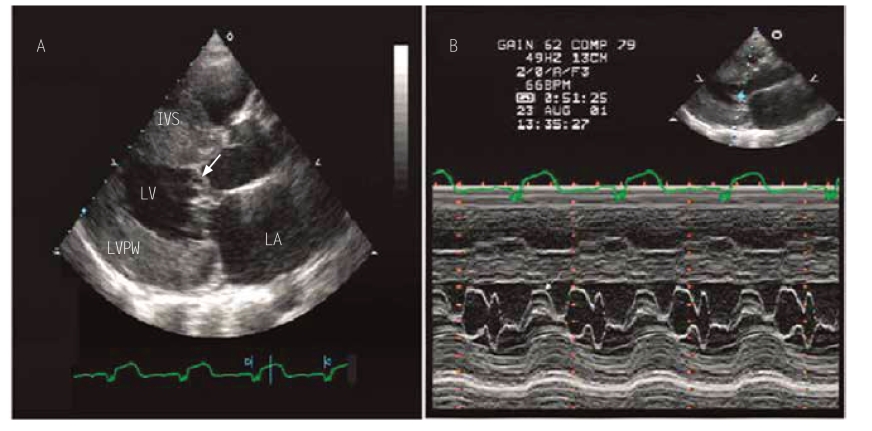
图10-11 肥厚型心肌病二尖瓣前叶收缩期前向运动
A为收缩期胸骨旁左心室长轴切面;B为二维切面引导下二尖瓣M型曲线,二尖瓣前叶收缩期前向运动如图箭头所示。
3.左心室流出道梗阻 HOCM压差的特征具有易变性,同一患者LVOT压差可以在正常范围,也可以显著增高。HOCM在收缩早期主动脉瓣正常开放时左心室可正常射血,梗阻通常发生于收缩中晚期。一般认为HOCM在静息状态下LVOT压差≥30mmHg,如果LVOT压差≤30mmHg则考虑HNCM,当然梗阻不是一成不变的,可能随负荷状态和左心室收缩功能的改变而改变。通过LVOT血流频谱可以直接定量测定梗阻程度,存在SAM的肥厚型心肌病,彩色多普勒血流成像在胸骨旁或心尖左心室长轴切面可见LVOT明显湍流,其解剖学梗阻部位不难确定。应用连续多普勒取样容积位于二尖瓣近室间隔侧湍流束狭窄起始处,LVOT存在梗阻时,LVOT血流频谱显示血流峰值后移,呈“匕首状”特征性频谱(图10-12),即收缩中晚期血流流速到达峰值,这点与主动脉瓣狭窄固定性梗阻所致的峰值压差出现在血流量最大的收缩早期明显不同。LVOT梗阻的位置还可能位于室间隔中段水平,有时也需要注意不要将二尖瓣反流频谱误认为左心室流出道梗阻血流频谱。HOCM的LVOT梗阻出现自收缩中晚期,左心室流出道排血量暂时性减少可导致主动脉瓣部分关闭,通常收缩末期射血造成主动脉瓣的二次开放,因此应用M型超声心动图可记录到收缩中期主动脉瓣切迹(图10-13)。HOCM患者如果出现严重充血性心力衰竭,内科药物治疗疗效不佳,可以考虑行室间隔基底部部分切除术或者选择供应室间隔基底部的间隔支血管内注射无水乙醇的室间隔消融术,术中应用经食管超声心动图有助于评价手术疗效。
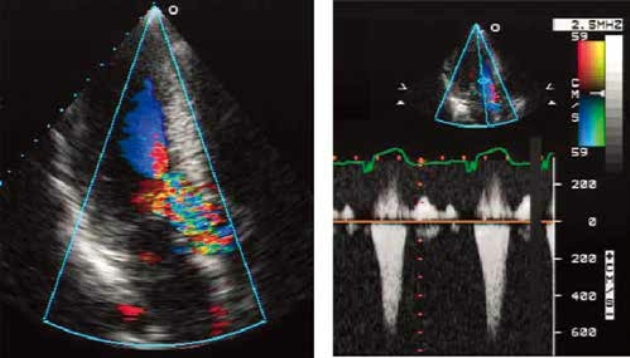
图10-12 左心室流出道(LVOT)梗阻彩色血流和血流频谱
左图示彩色多普勒显像LVOT加速血流,右图为连续多普勒测定的同一患者的LVOT血流频谱,血流流速达6m/s。
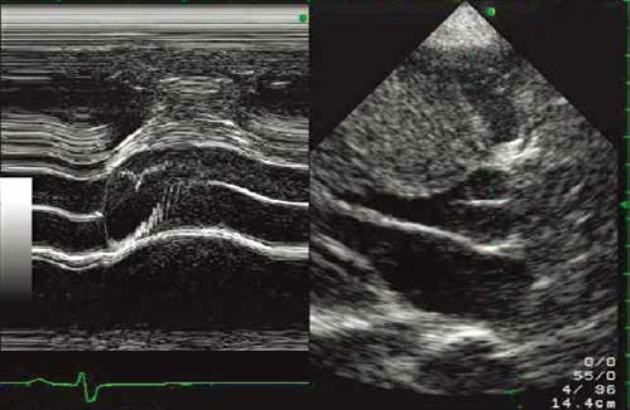
图10-13 主动脉瓣M型曲线显示主动脉瓣收缩中期关闭(箭头所指)
4.二尖瓣反流 肥厚型心肌病患者常见二尖瓣反流,梗阻型肥厚型心肌病患者二尖瓣反流发生率近乎100%,其原因是二尖瓣收缩期的前向运动牵拉瓣叶导致瓣叶对合不良,反流程度自轻度到重度不等。反流束通常起自瓣口中心,但进入左心房后常呈偏心状。二尖瓣反流通常出现于二尖瓣前向运动幅度最大的收缩中晚期,而不是全收缩期;与左心室流出道梗阻相对应,二尖瓣反流峰值速度出现于收缩晚期,这点与器质性二尖瓣反流二尖瓣峰值速度出现于收缩早期不同。峰值速度出现于收缩晚期的二尖瓣反流偶尔可误认为左心室流出道梗阻血流频谱,左心室流出道梗阻出现一般略早于二尖瓣反流的出现,其时间顺序为: 射血→梗阻→反流(图10-14)。如果HCM患者合并二尖瓣结构异常,二尖瓣反流频谱起始时间可明显早于左心室流出道梗阻血流频谱起始时间,而且血流频谱呈对称性分布;通常二尖瓣反流峰值速度远远大于左心室流出道梗阻的血流峰值速度,如果肥厚型心肌病患者检测出收缩晚期血流频谱峰值速度大于6m/s时,应考虑二尖瓣反流的可能。二尖瓣反流峰值速度也可用来测定左心室流出道梗阻程度(图10-15)。
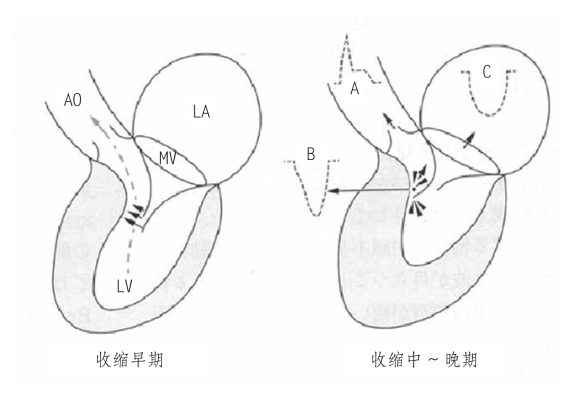
图10-14 梗阻型肥厚型心肌病的心腔内血流发生机制(https://www.daowen.com)
收缩早期左心室射血,肥厚的左心室壁收缩造成收缩中~晚期左心室流出道的动力性梗阻,增高的左心室腔内压驱血进入主动脉和部分血流进入低压的左心房;图示A为主动脉前向血流;B为左心室流出道梗阻血流;C为二尖瓣反流血流频谱。MV:二尖瓣,LA:左心房,AO:主动脉。
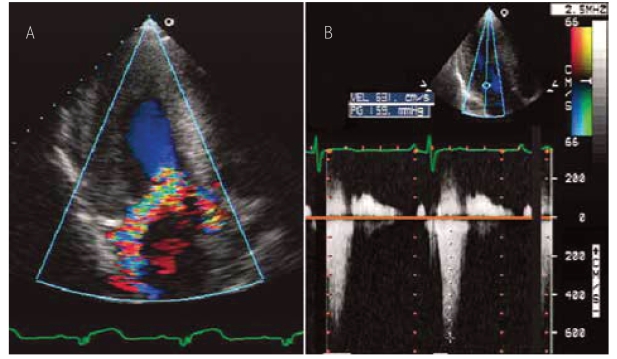
图10-15 肥厚型心肌病患者的二尖瓣反流
A为彩色血流显像,显示收缩期左心室流出道梗阻以及二尖瓣反流血流。B为连续多普勒频谱,反流最大流速为6.3m/s。
MR反流峰速为6.3m/s,血压为120/70mmHg,估测左心房压(LA压)为20mmHg,
LV-LA压差 = 4×6.32=159mmHg
LV收缩压=159+20=179mmHg
LVOT压差=179-120=59mmHg
5.左心室舒张功能 HCM患者可出现心功能不全,这可能与左心室心肌弛缓延迟、左心室僵硬度增加以及左心房压增加有关。HCM最常见的左心室舒张异常表现为左心室心肌弛缓显著受损,主动脉瓣关闭后左心室压下降缓慢,舒张早期左心室充盈减少,左心室舒张末期压和左心房压均增高。因此,等容舒张间期(IRT)延长,二尖瓣血流E峰减低,E峰减速时间延长,而A峰增高(图10-16)。如果存在心房纤颤,左心房收缩功能丧失,易导致心排血量减少和肺静脉瘀血而出现心功能不全。
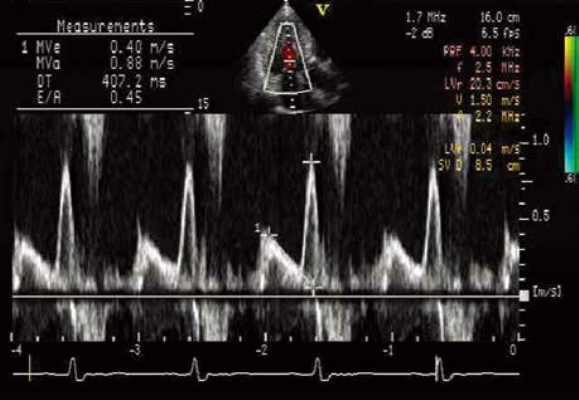
图10-16 肥厚型心肌病患者典型的二尖瓣血流频谱
二尖瓣血流E峰为0.40m/s,A峰为0.88 m/s,DT为407ms。
6.肥厚型心肌病的临床诊断 虽然超声心动图是诊断和评价肥厚型心肌病的常用的检查方法,但应该认识到超声心动图存在一定的局限性,如超声心动图操作者依赖性比较大,受声窗的影响有时会低估左心室肥厚的程度。新定义认为只要DNA分析证实存在肥厚型心肌病的基因突变,不论左心室增厚程度如何均可诊断本病,因此肥厚型心肌病的超声表现跨度很大,试图从超声心动图方面来诊断或鉴别肥厚型心肌病是徒劳无功的。弥漫型体血管角质瘤(又称Fabry病)也可出现类似肥厚型心肌病的超声表现;Fabry病为先天性糖鞘磷脂代谢异常,常见的心脏受累主要表现为传导阻滞、左心室肥厚等,病理学特征是细胞内糖鞘脂沉积,可出现特征性的糖鞘脂在心内膜心肌隔室化的左心室心内膜呈双层亮斑的超声心动图表现。肥厚型心肌病的临床诊断标准如表10-4。临床上有几种情况与肥厚型心肌病相似。第一种即长期高血压造成的左心室肥厚(图10-17),老年高血压患者胸骨旁长轴切面室间隔显著增厚突向左心室流出道,室间隔呈“S”形与升主动脉成一直角(图10-18);第二种情况见于心脏外科手术后患者存在低血容量又合并应用缩血管药物时,床边超声检查可发现左心室腔缩小、室壁增厚、室壁运动增强并伴有左心室流出道动力性梗阻,此时停用或减少缩血管药物,上述状况就可以缓解。

图10-17 高血压心脏病患者的超声心动图
A为胸骨旁左心室短轴,显示左心室壁对称性肥厚;B为左心室M型曲线,该患者测定的左心室室间隔厚度为15mm,左心室后壁厚度为12mm。
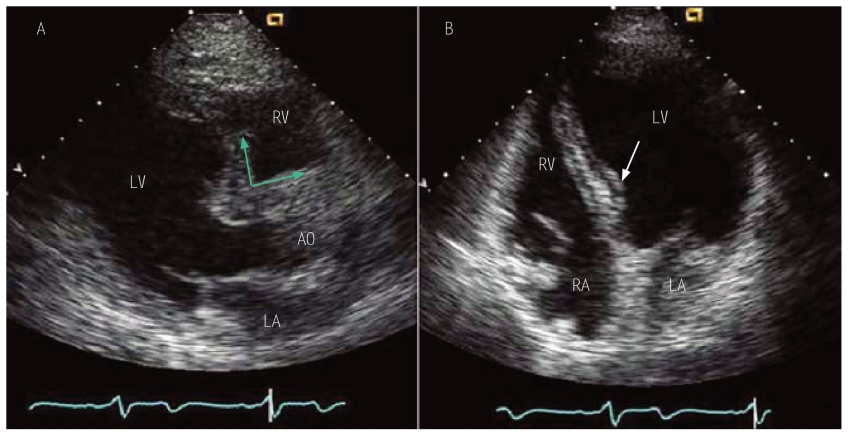
图10-18 S字形室间隔的超声心动图
患者,男性,71岁。A为胸骨左缘左心室长轴切面见室间隔基底段增厚突向左心室流出道,室间隔与升主动脉成一直角;B为心尖四腔心切面,箭头所指为增厚的室间隔基底段。由于室间隔与升主动脉成一直角M型测定左心室内径有一定困难,宜应用二维超声分别测量室间隔基底段和中段厚度。
表10-4 肥厚型心肌病的临床诊断标准

