三﹑超声心动图诊断要点
MR为收缩期左心室-左心房间压差而产生的由左心室经二尖瓣进入左心房内收缩期湍流,脉冲多普勒、连续多普勒和彩色血流多普勒可敏感地检测出MR的存在。二维超声心动图观察二尖瓣结构的形态有助于判断MR的病因,风湿性二尖瓣改变显示为瓣叶增厚,常伴有其他瓣膜如主动脉瓣受累。黏液样退行性病变的瓣膜则表现为瓣叶增厚、活动过度和伴有延长或脱垂的瓣叶。心内膜炎时可检测出2mm以上的赘生物。
目前对MR严重程度的判断尚无一理想的金标准,而心导管左心室造影为一种半定量的标准亦无法在临床广泛应用。超声心动图依据对反流束和反流量的观察及测量,已成为临床判定MR严重程度的重要依据。但应该认识到,多普勒检查显示的是MR血流速度的资料而非血流量,血流速度取决于左心室-左心房间压力阶差,血流动力学改变可显著影响MR反流程度的判断。
1.反流束长度和面积 彩色血流显像(CDFI)观察反流束长度和面积是判断MR严重程度的简便方法:
(1)图5-21所示将左心房腔分为四等分,根据反流束到达左心房腔的距离,判断反流为Ⅰ、Ⅱ、Ⅲ、Ⅳ度反流。
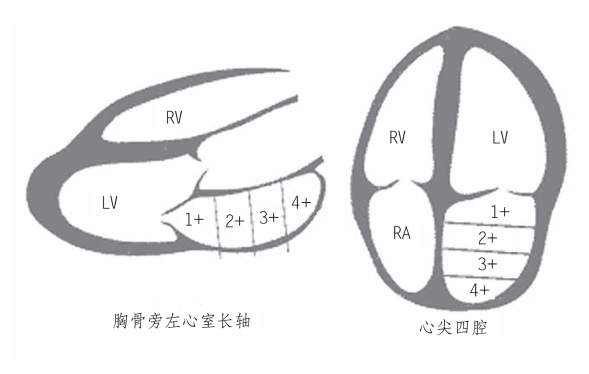
图5-21 二尖瓣反流严重程度
胸骨旁左心室长轴及心尖四腔切面将左心房腔分为四等分,根据反流束到达左心房腔的距离,判断反流为Ⅰ、Ⅱ、Ⅲ、Ⅳ度反流。
(2)根据反流束长度分别为:<1.5cm、1.5~3.0cm、3.0~4.5cm、>4.5cm粗略地判定为Ⅰ、Ⅱ、Ⅲ、Ⅳ度反流。
(3)反流束面积分别为:<4cm2、4~8cm2、>8cm2粗略地判定为:轻度、中度、重度反流。
(4)MR的彩色血流显像还可以观察到反流束最窄部位宽度(vena contracta width,VCW),有血流动力学意义上的真正的二尖瓣反流束包括近端血流加速带、反流喷射口(即VCW)以及中心高速射流和周围继发的低速血流包绕。通常VCW<3mm为轻度反流,VCW为3~7mm时MR程度不确定,可能是轻度、中度或者重度;VCW>7mm为重度反流。
MR反流束受探测位置、反流射流方向以及左心室-左心房压差等因素影响,不同切面可能有显著差异;实际上反流束为三维空间分布,因此应探测不同切面以获取最大的反流束。二尖瓣脱垂等MR反流束偏心或撞击左心房壁时,反流束在左心房分布不均等而沿着左心房壁形态分布(图5-22),这种情况称为Coanda效应;Coanda效应是造成彩色多普勒血流显像低估MR反流程度的原因之一。彩色多普勒血流显像评价反流产生误差的因素如下:①超声诊断仪器因素:增益(gain)的设定、探头频率、彩色帧频、反流束和多普勒入射角度等。②物理因素:超声的衰减(肥胖、肺气肿等)、偏心血流及撞壁血流(wall jet)、人造瓣膜。
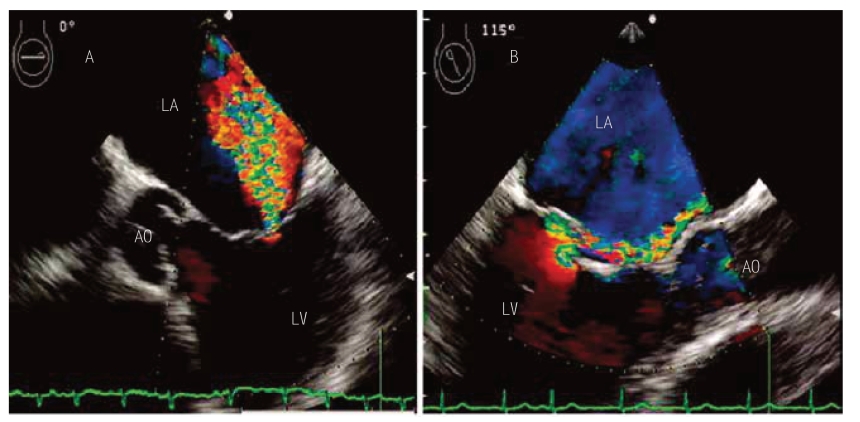
图5-22 经食管超声心动图二尖瓣反流射流
左图示二尖瓣反流束位于中心,射流空间分布均匀不受限制,也称为自由射流;右图示二尖瓣反流束偏心并撞击左心房壁,射流空间分布不均匀而沿左心房壁走向,称为壁射流。
2.MR反流量测定
(1)连续方程法:无合并中重度主动脉瓣反流时,二尖瓣流入血流(MVflow)与左心室流出道血流量(LVOTflow)之差即为二尖瓣反流量(RV,图5-23)。
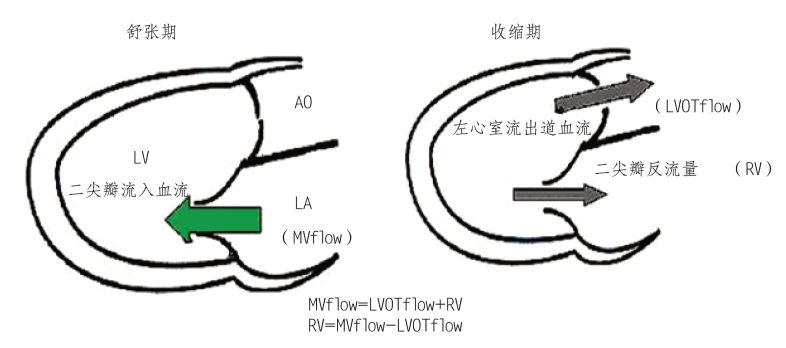
图5-23 连续方程式计算二尖瓣反流
无合并主动脉瓣反流时,舒张期二尖瓣流入左心室血流量相等于收缩期左心室流出道血流量和二尖瓣反流量之和。
RV=MVflow -LVOTflow。
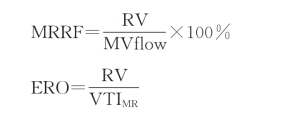
二尖瓣反流分数(RF)为二尖瓣反流量除以二尖瓣流入血流。
MR反流口面积(ERO)为二尖瓣反流量除以MR的血流速度时间积分(VTIMR)。
(2)PISA法:彩色血流显像于左心室侧可观察到,MR血流通过二尖瓣反流口径时,血流在左心室侧会聚形成近端等速面(PISA),该等速界面血流流速即为混叠速度(V)。测定PISA半球形的半径(r),通过该等速面的血流流率即为:2πr2 × V,PISA的血流流率等于通过二尖瓣反流口面积(ERO)乘以MR的最大血流流速,即:2πr2 ×V = ERO×Vmax。
PISA法测量二尖瓣反流流率,反流口面积和反流量(RV)的步骤如下(图5-24):
1)心尖切面观察MR彩色血流图,并予局部放大。
2)调节彩色血流零基线以获取半球形PISA等速面,V设定为20~40cm/s。
3)回放模式选择清晰满意的PISA等速面,并在收缩中期测量会聚半径(r)。
4)连续多普勒测量MR反流频谱以获取MR最大流速(Vmax)和速度时间积分(VTIMR)。(https://www.daowen.com)
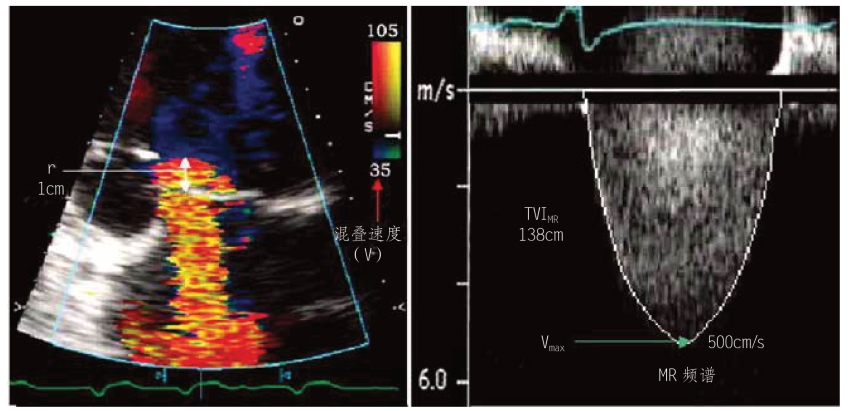
图5-24 PISA法计算MR反流量
左图为MR反流射流,左心室侧见PISA,PISA的半径r于收缩期测量,r=1cm,混叠速度为35cm/s(红色箭头所指)。右图为CW测定的MR频谱,MR反流最大速度(Vmax)为500cm/s,MR频谱的血流速度时间积分(VTIMR)为138cm。MR反流流率=2πr2×V=6.28×12×35=220(cm3/s);ERO= 220cm3/s÷500cm/s=0.44cm2;RV=0.44cm2×138cm=61cm3。
简化PISA法:PISA法可简化以缩短计算时间,方法如下:调节混叠速度为40cm/s左右,二尖瓣反流最大速度假定为500cm/s;如下公式计算:
ERO =(6.28×r2 ×40cm/s)÷500cm/s=(251×r2 )∕500≈r2 /2
3.MR严重程度的判断 多普勒评价瓣膜反流程度已成为制订临床治疗措施的重要依据,但评价瓣膜反流的这些方法还存在一些困难和缺陷,如二维左心室流出道直径测量的误差影响反流量和反流分数的准确性。一旦确立存在有“显著血流动力学”意义的反流,患者的症状和左心室对容量负荷过重的反应以及MR的病因往往是决定选择药物或手术治疗的关键。超声心动图测定二尖瓣反流程度的几种方法可交互核对,以综合判断轻度、中度、重度瓣膜反流。
二尖瓣反流并不是一成不变而可根据容量和压力负荷动态变化,麻醉状态下继发性二尖瓣反流的严重程度通常比术前报告的低,原因可能是麻醉状态下血管内血容量减少加上后负荷降低可使二尖瓣对合好转。如果增加后负荷或者应用血管活性药物加强心肌收缩,使左心室压上升或者血压明显升高时,可见二尖瓣反流程度较前明显。
以下标准提示存在重度二尖瓣反流:
(1)二维有二尖瓣结构断裂的依据(腱索断裂等)。
(2)ERO≥0.40cm2。
(3)MR反流量≥60ml。
(4)反流分数≥55%。
(5)VCW≥7mm。
(6)二尖瓣反流束抵达左心房后壁。
(7)肺静脉收缩期逆向血流(图5-25)。
4.急性和慢性MR的左心室反应 慢性MR由于左心室容量负荷增加,通常左心室扩大,左心室室壁正常或稍增厚,左心房增大。由于左心房的缓冲作用,右心系统一般无显著改变。慢性MR左心室收缩功能减退失代偿时,左心房压升高、肺瘀血、肺动脉高压时可累及右心系统表现为右心室增大。急性MR由于左心房无法适应急骤增加的容量负荷,左心房压显著上升而导致肺瘀血和右心室扩大,这时左心室轻度扩大,EF高度亢进而肺动脉收缩压升高(表5-3)。MR的反流血流频谱反映左心室-左心房压差,观察MR的反流血流频谱可推测左心房压有无升高。急性MR常见收缩期左心房压急促上升(左心房压V波),因此收缩晚期左心室-左心房压差急剧减少血流频谱出现截断征(图5-26)。重度MR由于左心房压显著上升,舒张期二尖瓣开放后左心房-左心室压差增大,E峰可显著增高。无二尖瓣狭窄患者出现E峰显著增高,亦提示MR反流程度较为显著(图5-27)。慢性MR由于左心房的代偿左心房压维持通常较低水平,收缩期内左心室-左心房压基本维持不变,因此血流频谱双侧对称呈圆钝状。
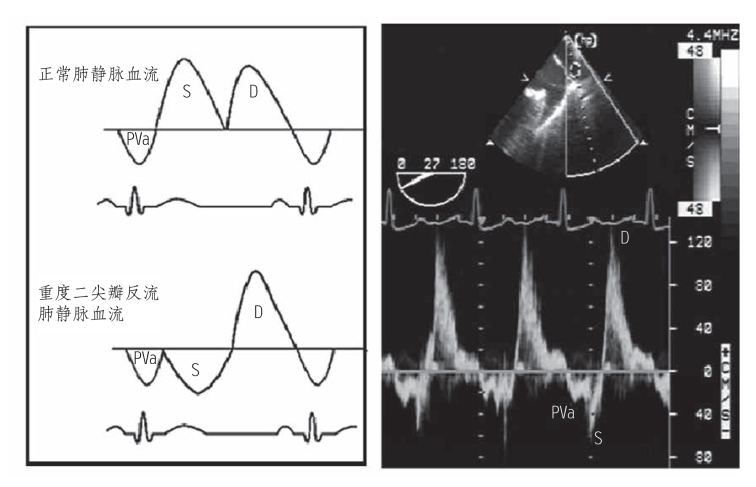
图5-25 重度二尖瓣反流时经食管超声心动图记录的肺静脉频谱
左图所示,正常肺静脉收缩期前向血流消失而出现逆向血流,提示存在重度二尖瓣反流。

图5-26 急性MR的截断征
左图为慢性MR的连续多普勒血流频谱,右图为急性重度MR的血流频谱,箭头所指为重度MR的截断征。图下方为慢性和急性MR收缩期同步显示的左心房压(LA-P)和左心室压(LV-P)。

图5-27 重度二尖瓣反流的二尖瓣流入血流频谱
该图例为二尖瓣脱垂患者,房颤心律,无二尖瓣狭窄病变,二尖瓣血流频谱E峰显著增高,E峰为1.82m/s。
表5-3 二尖瓣反流的左心室反应

MR患者左心室功能的评价虽然复杂但对临床治疗却非常重要。MR容量负荷的改变干扰了传统的左心室收缩功能测定的指标,如LVEF。LVEF受心脏负荷的影响,即与前负荷成正比,与后负荷成反比的关系。尽管存在局限性,LVEF仍然是目前常用的评价MR患者左心室功能和临床预后有价值的指标。由于存在前负荷增加和左心室血液向低压的左心房反流两种情况,已有明显二尖瓣反流但左心室功能正常的患者的LVEF表现为增高,反之,LVEF正常的MR患者,其左心室功能可能已经受损。MR严重的患者,50%~60%的LVEF往往提示已存在左心室功能损害,可作为选择手术时机的指标。有临床症状的MR患者,超声心动图及胸部X线检查可发现心脏有明显增大,LVEF低于50%或左心室收缩末期内径大于45mm者应尽早手术治疗,因为及时和有效的外科治疗可改善MR患者的预后。
