心内分流和流出道狭窄的存在、位置和严重程度
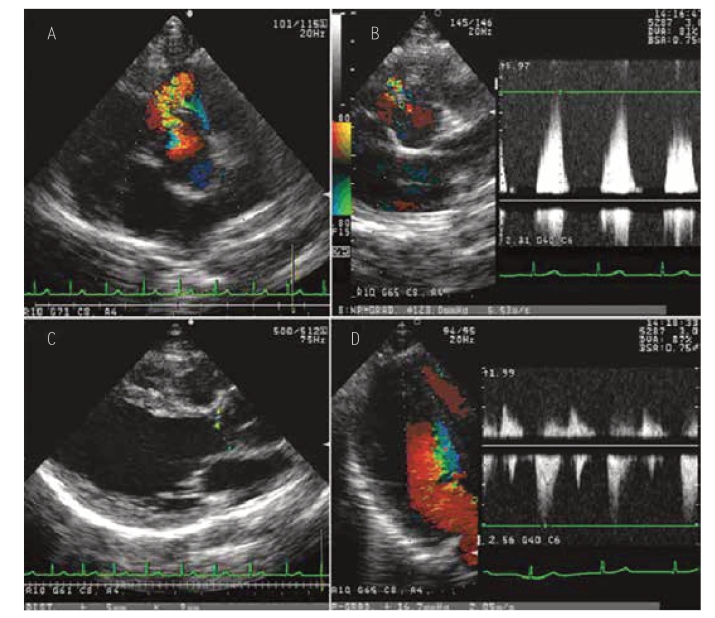
图16-12 先天性心脏病患儿的心腔压力计算图例
患儿,男性,6岁。图A为胸骨旁主动脉短轴,彩色血流显像显示室间隔缺损左向右分流;图B为胸骨旁主动脉短轴切面引导下,应用连续多普勒测定室间隔缺损左向右分流峰压差为123mmHg;图C为胸骨旁左心室长轴切面,显示主动脉瓣下左心室流出道存在隔膜回声,左心室流出道最狭窄处为9mm;图D为心尖左心室长轴切面引导下,测定左心室流出道狭窄处压差为16mmHg。该患儿袖带血压测定收缩压为130mmHg,主动脉收缩压估算为130mmHg,左心室收缩压为146mmHg;右心室收缩期峰压差为23mmHg。如果该患者还存在三尖瓣反流,通过三尖瓣反流频谱也可测定右心室收缩期峰压。
复杂先天性心脏病常伴有心内异常分流,常见心内分流有房间隔水平分流、室间隔水平分流和PDA。与主要心内结构畸形有关的大房间隔或室间隔缺损容易诊断,而较小缺损的诊断需要在回声失落处探及异常分流的存在。CDFI有助于确定心内分流的存在和异常血流方向,PW(低速分流时)或CW有助于测定缺损处异常分流压差。通常如果某心腔或大血管内压可测定或估算,与之有直接相通的心腔压也可测算。例如主动脉收缩压(SBP)由血压计测量,不存在主动脉狭窄时左心室收缩压等于SBP;如果存在主动脉狭窄,左心室收缩压等于SBP加上多普勒测定的跨瓣压差;如果患者同时有室间隔缺损,右心室收缩压等于左心室收缩压减去跨缺损压差(图16-12)。如果该患者也同时有三尖瓣反流(TR),通过测算TR反流压差加上右心房压(通常为10mmHg)可计算右心室收缩压并与上述方法比较。
此外还须确定的是复杂先天性心脏病是否存在左心室或右心室流出道狭窄。复杂先天性心脏病的流出道狭窄表现与单独狭窄相似,但复杂先天性心脏病的流出道畸形程度往往更显著,而且可能存在多处复合性狭窄。例如存在主动脉瓣下狭窄合并主动脉发育不全,或者同时存在肺动脉瓣膜和瓣上的狭窄。通常应用CW可测定跨狭窄处的压差。当多处狭窄连续出现时,CW测定的只是最大血流流速而非压差之和,因此不同狭窄处的压差必须分别测定,这时须运用高频脉冲重复频率多普勒(HPRF)测定狭窄近端和远端的血流压差,多普勒取样容积应尽量小于两处狭窄处的距离以免不同狭窄处的高速血流混合不清,需要注意的是不同狭窄处的压差是瞬时相加的。例如,当瓣口固定狭窄和瓣下功能性梗阻合并存在时,跨瓣口固定狭窄的压差可以在收缩中期达到峰值,而瓣下功能性梗阻的压差可以在收缩晚期才达到峰值,这种情况下真实峰压差不是两个峰压差之和而是瞬时峰压差之和。例如跨瓣峰压差为72mmHg时瞬时跨瓣下压差只有28mmHg,那么瞬时峰压差为100mmHg;跨瓣下压差随后达到峰值35mmHg时瞬时跨瓣压差降为55 mmHg,这时的瞬时峰压差为90mmHg;真实绝对的峰压差为最大的瞬时峰压差(100mmHg)而非两峰压差之和(107mmHg)(图16-13)。(https://www.daowen.com)

图16-13 肺动脉瓣狭窄和肺动脉瓣下狭窄的多普勒超声心动图测定图例
如图跨肺动脉瓣压差于收缩中期达到峰值,而跨肺动脉瓣下功能性狭窄压差于收缩晚期达到峰值;跨肺动脉瓣峰压差为72mmHg时瞬时跨瓣下压差只有28mmHg,这时的瞬时峰压差为100mmHg;跨瓣下压差随后达到峰值35mmHg时瞬时跨瓣压差降为55 mmHg,这时的瞬时峰压差为90mmHg;真实绝对的峰压差为最大的瞬时峰压差(100mmHg)而非两峰压差之和(72+35=107mmHg)。
左心室(或右心室)流出道狭窄通常包括瓣下、瓣膜和瓣上狭窄,单纯性狭窄或复合性狭窄在临床并不少见;通常临床多普勒测定跨狭窄处最大血流流速,然后应用柏努利方程换算成压差 (ΔP= 4×V2max)。柏努利方程测定的为瞬时压差,往往大于心导管测定的峰峰压差。应用柏努利方程计算压差时也应注意:①如果狭窄近端的血流流速大于1m/s时,应改用ΔP=4×(V2max-V1),V1为近端血流速度。②如果狭窄处呈管状或漏斗状时,不适宜应用柏努利方程。③重度狭窄(面积≤0.1cm2)时多普勒会严重低估压差。
