围手术期危险因素及分级
HCM 患者NCS 围手术期心血管不良事件发生率明显高于无HCM 的患者,临床相关风险主要包括SCD、CHF 和心房颤动(auricular fibrillation,AF)[19]。Xuan 等报道我国24 例HCM 患者NCS 术中1 例发生急性心肌梗死(myocardial infarct,MI)死亡[20];Thompson 等报道35 例美国HCM 患者中1 例发生MI 伴CHF[21]。Kuroiwa 等报道日本30 例HCM 患者中有60%在围手术期发生了1 项及以上心血管并发症:CHF 占10%,心肌缺血占13%[22]。此外,未被发现的HCM 是引发NCS 围手术期无法解释严重低血压的重要原因[23]。由于围手术期低血压是NCS预后不良的独立预测因素,未确诊HCM 对患者本身和麻醉医师都有很大风险[24]。因此,需注意隐匿性HCM 患者,对于术前有晕厥发作病史者,应详细询问既往病史及是否存在相关家族史,除完善相关检查,必要时可行运动负荷及药物诱发实验。
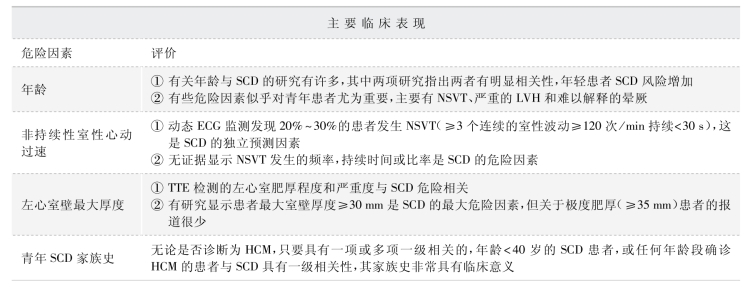
室性心律失常导致SCD 是HCM 患者死亡的首要原因。某些危险因素与SCD 的发生关系密切,包括非持续性室性心动过速(non-sustained ventricular tachycardia,NSVT)、不明原因的晕厥、运动血压反应异常、严重左心室肥厚(left ventricular hypertrophy,LVH)和SCD 家族史等。这些因素,以及其他预测因素,包括年龄、左心房(left atrium,LA)内径增大、LV0T0 的存在和严重程度等已被纳入一个有效的风险预测模型,该模型估计了SCD 的绝对5 年风险(表2-5-3、表2-5-4)。
表2-5-3 成人SCD 风险增加的主要临床表现[15]
(续 表)

TTE:transthoracic echocardiography(经胸壁超声心动图)
表2-5-4 HCM SCD 危险性分层建议[25]
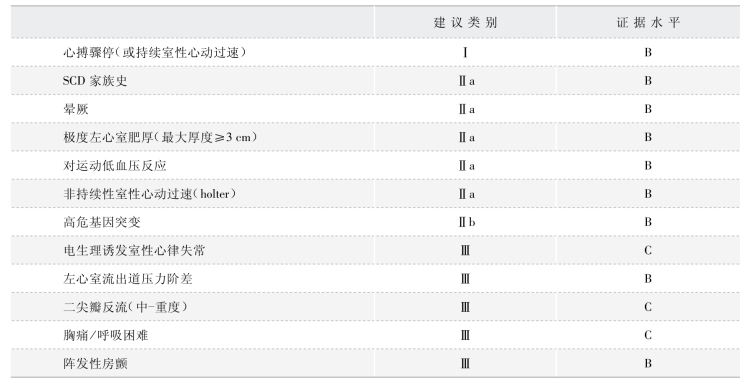
SCD 的对策依证据支持强度,或诊断步骤的认同或特殊的治疗,分为三个水平。
(1)证据水平A:资料来自多中心随机试验或Meta 分析。
(2)证据水平B:资料来自单个随机试验或非随机研究。
(3)证据水平C:专家一致的意见。(https://www.daowen.com)
SCD 的对策依诊断步骤或治疗方法适应的强度分为三类。
(1)Ⅰ类:所用的方法一致认同或有证据说明是有用和有效的。
(2)Ⅱ类:诊断步骤或治疗方法的有用性/有效性尚有分歧或争论。
(3)Ⅱa 类:证据/意见倾向有用/有效。
(4)Ⅱb 类:证据证据/意见偏向有用性/有效性较小。
(5)Ⅲ类:所用的方法一致认同或有证据说明是无用或无效的。
LV0T0 的HCM 患者因CHF 或卒中而导致的长期功能恶化和死亡的风险显著增加[11]。超声心动图证实HCM 的患者中,LV0T0 的发病率可能高达44%。因此早期识别并评估LV0T0 及左心室增厚(表2-5-5)对围手术期麻醉管理、避免或拯救血流动力学不稳至关重要。
表2-5-5 LVOTO 及左心室增厚评估[11]
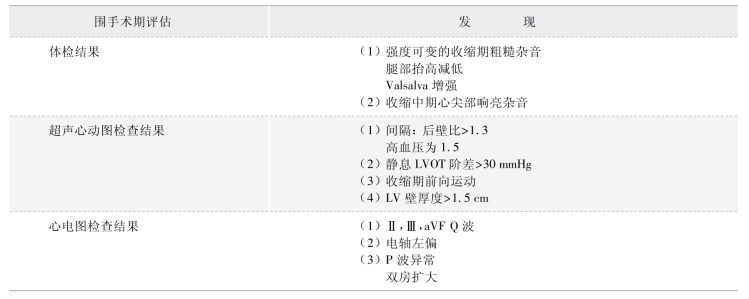
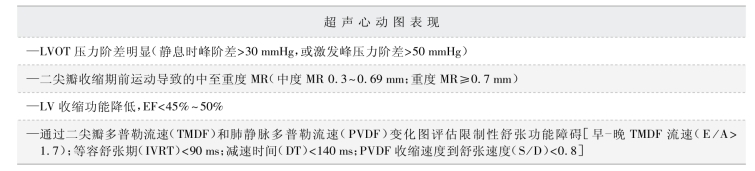
术前超声心动图检查包括评估MV、瓣膜和瓣下结构、MR、LV0T 阶差、LV 收缩功能、舒张功能障碍程度、室腔增大等。其中关键信息包括:①LV0T 压力阶差(峰阶差静息>30 mmHg或激发峰阶差>50 mmHg);②LV 收缩功能;③LV 舒张功能(表2-5-6)。
表2-5-6 超声心动图提示HCM 患者行NCS 围手术期并发症风险增加[26]
此外,Yang WI 等对81 例HCM 患者采用超声心动图及心脏核磁共振进行前瞻性评估,回归分析显示增大的LA 容积指数是心血管事件的独立预测因素,而高龄、AF、E/E′比率升高、二尖瓣反流等级>2、HYHAⅢ级或Ⅳ级、延迟钆增强≥6%为心血管事件相关因素[27]。
