生命与死亡概述
(一)生命
人体由多少个细胞构成?根据匹兹堡市卡内基图书馆科技部1994年编写的《简明科学问答》可知,人体有50万亿到 75万亿个细胞。然而,有的数据认为,人体细胞数量高达100万亿个。不同种类的细胞具有各自不同的结构、功能。生命与死亡也并非同等和同步的,其中有些细胞代谢活跃,再生能力强,在正常生理情况下也不断有新生的细胞代替衰老死亡的细胞,被称为不稳定型细胞,如皮肤及黏膜的上皮细胞、外分泌腺导管上皮细胞以及淋巴造血细胞等;有些细胞在人的成年期后便不再增生,但仍保持潜在的再生能力,每当现存细胞死亡(包括凋亡、坏死、损伤等),残存的细胞便分裂增生、再生修复,被称为稳定型细胞,如某些腺体器官的实质细胞、成纤维细胞、成骨细胞、软骨母细胞等间胚叶细胞以及神经胶质细胞等;另外有些细胞再生能力很弱,受损后一般不能通过同类细胞增生而修复,只能由结缔组织取代,被称为固定型细胞,如哺乳类动物的神经元、横纹肌及心肌细胞。固定型的神经元或心肌细胞如果坏死广泛,不仅危及健康,甚至可危及个体生命。脑、心脏、肺被看作人体最主要的生命器官,这些器官的正常功能是维持人体生命活动的基础。其中脑又是人体器官中最为重要的生命中枢,它控制着全身所有器官的活动。心脏和血管以及调节血液循环的神经构成了循环系统,以保证人体正常新陈代谢的进行。肺是进行呼吸的器官,通过呼吸运动使血液气体张力保持动态平衡,维持正常的动脉血氧分压。
(二)衰老
衰老是人的个体在走向死亡的过程中必须经历的(婴幼儿和青少年的死亡除外),是整个生命周期中的一个随时间进展而表现出来的形态和功能不断衰退、恶化直至死亡的过程。其机制比较复杂,是多种因素综合作用。有如下特征:
1.累积性:衰老是一个漫长的过程,是一些轻度或微量变化长期逐步累积的结果,而并非一朝一夕所致。
2.普遍性:衰老是多细胞生物普遍存在的现象,是同种生物在大致相同的时间范围内都可表现出来的。
3.渐进性:衰老是一个持续渐进且逐步加重的演变过程,一旦表现出来则不可逆转。
4.内生性:衰老源于生物固有的特性(如遗传),一般不由环境造成。
5.危害性:衰老过程对生存不利,使机体功能下降乃至丧失,因而容易使机体诱发或罹患疾病,终至死亡。
生命体征(vital sign)是评价生命活动质量的重要征象,包括体温、呼吸、脉搏压等,这些体征是判断个体生命是否存在以及是否正常的具体指标。一般情况下,生命体征出现异常提示个体的生命活动有障碍,临床上对生命体征的测量是进行疾病诊断的基本前提条件。
(三)死亡
在中国目前尚未制定脑死亡法规之前,临床和法医学实践中通常以呼吸、心跳停止作为判定死亡的标准。个体死亡后脉搏也同时随着心跳的停止而消失,继之体温也逐渐下降。
研究死亡相关的问题如同研究生命、疾病一样,都有利于人类生命的延续、战胜疾病以及解决相关的社会问题。按照当代生命科学的看法,在多细胞的生物体中有三种可识别的、从局部到整体的死亡形式,即坏死、渐进性坏死和躯体性死亡。坏死是指活体中部分细胞、组织、器官或躯体的一部分死亡。渐进性坏死是正常生命过程中,由变性逐渐发展而成的细胞组织死亡。躯体性死亡又称个体死亡和/或整体死亡,是维持个体生命存在的一切活动的停止。躯体性死亡后,各个器官组织陆续发生细胞性死亡。对维持生命不可缺少的器官称为生命器官,它们的相对重要性由其活动完全停止后发生躯体性死亡的速度确定的。中枢神经系统完全破坏后,机体即刻死亡;循环系统或呼吸系统活动停止后,一般6分钟后死亡就不可逆转。肝、肾或胰腺功能完全丧失,数天内才会死亡;切除其他器官(如脾脏、睾丸、卵巢等)则对生命不构成威胁。根据器官在维持生命活动中的重要性,我们将脑、心、肺称为生命器官。脑、心、肺的衰竭过程往往是相互关联的,其中一个器官衰竭,必然引起其他两个器官功能的相继障碍,如心力衰竭可引起脑供血不足和肺淤血、水肿,从而导致脑和肺功能衰竭。
死亡是生命的终结。一般从生物学角度来说,人体死亡可以分为整体死亡和细胞性死亡。
1.整体死亡
整体死亡也称躯体死亡或个体死亡,即人作为整个个体的死亡。此时全脑功能或者循环呼吸功能已不可逆地终止,标志着死亡的开始。但有些器官、组织和细胞还能继续进行功能活动,仍然是活的、有生命的。甚至在人工呼吸机等器械和药物的支持下,心和(或)肺仍具有功能活动。一旦撤除这些支持措施,心跳和呼吸即很快停止,但它们的部分功能仍能维持一段时间;肾、肝、角膜等器官和组织的生活能力较长一些,骨骼肌、结缔组织能存活许多个小时。在这段时间内,某些器官和组织可供作移植用。
2.细胞性死亡
细胞性死亡又称为分子死亡,是一个过程。在此期内机体各个器官、组织相继死亡,作为它们构成成分的细胞,在分子水平已经或正经历着死亡的过程。身体组织逐渐分解,开始表现为死后的一系列变化。但是整体死亡与细胞性死亡之间并无截然的界限,不同器官和组织的死亡过程长短不一,因而完成细胞性死亡的时间也不同步,有的器官组织早已进入细胞性死亡阶段,有的可能仍处在整体死亡阶段。
研究死亡的意义在于宣告某人死亡就意味着可以合法地撤除对其一切抢救措施;可进行医学和法医学解剖;予以安葬或火化;可协议提取其有用的组织供给器官移植……将涉及债务纠纷、婚姻关系、遗产继承、保险理赔、医患矛盾等许多民事或刑事的责任问题。从法医学角度研究法律上与死亡有关的一系列医学问题的科学称为死因学。主要涉及死亡机制、死亡诊断、死亡过程、死亡时间、死亡原因、死亡方式等。
3.死亡分类
死亡是一个过程,指个体生命功能的永久终止。死与生的概念是相对应的,死亡是生命的必然结果。人体是一个矛盾的对立统一体,没有生命的诞生就没有死亡,而没有死亡也就无所谓生命。卵子与精子相结合形成受精卵。受精卵形成之后,不断分裂增殖和分化,由不同的细胞和细胞间质形成组织,由不同的组织形成器官,由不同的器官形成系统,由不同功能的系统形成个体,最终胚胎发育成胎儿。在胎儿发育成熟而娩出之后,新生儿、婴幼儿、儿童、少年、青年、壮年乃至老年阶段,生与死的对立统一持续存在。在活着的人体内总有一些细胞和组织甚至个别器官发生衰退:如生理情况下的细胞凋亡(又称为凋零);病理情况下的器官、组织的损伤、坏死等。
在法医学上,通常将不同原因所引起的人体死亡分为自然死亡与非自然死亡两大类。
(1)自然死亡
自然死亡又称非暴力性死亡,指符合生命和疾病自然发展的规律,没有暴力因素干预时发生的死亡,理论上又可以分为生理性死亡和病理性死亡。
生理性死亡也称衰老死,指由于机体自然衰老,体内各组织器官的生理功能逐渐减退直至衰竭,尤其是脑、心和(或)肺功能的自然衰竭以至于不能维持生命功能而导致的死亡。在目前条件下活到100岁以上的人已属少见,绝大多数人在未达到上述年龄就已经病死,真正“无疾而终”的衰老死几乎见不到。这是因为随着年龄逐渐增大,全身各个器官的功能都已严重老化,抵抗力严重减退,最后还是由于疾病的侵袭而导致死亡,所以生理性死亡更多的只是理论上的意义。
病理性死亡指由于各种疾病的发生、发展、恶化而引起的死亡,习惯上称为病死。大多数病死者在死亡前接受过一定的临床检查、诊断、治疗和预后估计,死亡能经医师证明,一般不会引起纠纷和诉讼,法医学所受理的病理性死亡案件主要为出乎人们意料之外的猝死或医疗纠纷等。
(2)暴力性死亡
暴力性死亡又称非自然死亡,是由某种或几种外来的作用力或有害因素的非病理性死亡。外因的种类繁多,可概括为三大类:物理性、化学性和生物性。在众多的暴力性死亡中,以物理和化学因素所引起的死亡为主,尤其是机械性损伤、机械性窒息以及毒物中毒引起的死亡最为多见。但也不能忽视生物或生物活性物质所致的暴力性死亡,如毒蛇咬人致死以及注射胰岛素故意杀人致死的案例也偶有发生。
4.死亡的判断
在死亡过程中,根据脑、心、肺功能停止的先后,可分为心性死亡、肺性死亡和脑性死亡。古往今来,直到20世纪60年代世界各国始终把循环和呼吸不可逆性停止作为医学和立法的唯一死亡标准。但随着科学技术不断发展和人类文明的进步,脑死亡的问题凸显,人们对死亡的传统认识提出了挑战。
现代复苏技术及其先进仪器的应用,已经能有效地使许多原来临床上检查心跳、呼吸停止,被看成死亡的人得以重生;相反,使用人工呼吸机等维持生命的器械,能使不可逆性严重脑损伤者,长时间(数月、数年)地维持非自主心跳、血压和呼吸而实际上已不可能复活,从而使人们对根深蒂固的死亡概念产生了怀疑。据称在美国每年1万多这种人,需要昼夜不停地用药物、营养及人工呼吸机来维持,其费用大约消耗15亿美元,浪费了大量的金钱、时间和精力;而在中国和其他一些发展中国家人口众多或资源匮乏的情况下,怎样合理利用有限的医疗条件,挽救更多人的生命是值得考虑的。另外,器官移植技术日臻成熟,但至今尚无脑移植成功的先例,就交通事故中不可复性严重颅脑损伤的人来说,脑以外其他鲜活、完好的组织是器官供体的最大来源,可给更多人以生存的希望和机会。因此,尽早更新观念、加快脑死亡立法显得尤为重要。
(1)心脏死
心脏死又称心性死亡(cardiac death)是指心跳停止先于呼吸停止所引起的死亡。
表现心室纤维颤动、心脏停搏或室性濒死节律。自古以来,人的个体死亡都是以心跳停止为标志的。只要心脏在跳动,即使跳得极其微弱,仍然表明人还有生命。
①原因及机理:
主要由心脏疾病或损伤而致其功能严重障碍或衰竭所引起。原发性心跳停止(primary cardiac arrest)是指心脏突然停止有效搏动,其发生机制较为复杂,通常与以下因素有关:迷走神经过度刺激;缺氧引起迷走神经兴奋;二氧化碳蓄积和酸中毒;电解质(Ca2+、K+、Mg2+)紊乱;麻醉;低温;心脏本身的严重损伤或病变,如心脏破裂、心肌梗死等。在死亡过程中,心跳停止先于呼吸停止和脑功能停止者称为心性死亡。
②判断:
听诊无心音、触摸无脉搏、检眼镜观察视网膜血管血流停止、心电描记无反应、X线透视心脏无跳动;将荧光素钠溶液点眼或注射,前者巩膜黄染不褪或后者巩膜不被着色等。其中心电图检查是最可靠的方法。
(2)肺脏死
肺脏死(pulmonary death)也叫呼吸性死亡(respiratory death),是指呼吸停止先于心跳停止的死亡。
①原因及机理:
肺性死亡可以发生于呼吸道阻塞、肺出血、肺气肿、肺炎、气胸、胸腔积液、肺动脉栓塞、呼吸肌麻痹等。呼吸停止后,心脏常常仍能跳动,最终完全停止跳动。由此可知肺性死亡时,呼吸停止是原发性的,而心跳停止是继发的。
肺性死亡的共同表现是低氧血症,高碳酸血症和酸碱平衡失调三个方面。肺性死亡的共同征象之一是全身紫绀,乃由于血液氧含量的显著下降。它既是肺性死亡的关键所在,又是鉴别急性肺性死亡与急性心脏性死亡的重要指征。原因在于,呼吸功能的作用之一是使血液的气体张力保持正常的动态平衡,即动脉血氧分压在80mmHg~100mmHg,二氧化碳分压在36mmHg~44mmHg。动脉血氧分压在25mmHg以下是诊断肺性死亡的重要生物化学的依据。
②判断:
用冷却的玻片或小烧杯倒置于口鼻部,观察有无湿气或模糊不清现象;将棉花纤维或绒毛放在口鼻孔前,视其是否摆动;把肥皂沫涂在鼻孔上,看泡沫是否变化;将盛满冷水的小平皿置于胸、腹部,观察水面有无波纹或水流出等。
肺脏死的病理生理过程的中心环节为呼吸衰竭。因此,死者的窒息征象明显、PaO2显著降低、PaCO2显著增高,是与心脏死的根本区别。
③存在局限:
不管是肺性死亡还是心性死亡,关键均在于呼吸功能障碍或心跳停止所引起的脑缺氧直至脑死亡的发生。由于现代科学技术的发展、临床抢救复苏的有效应用、器官移植和人工器官技术的进展,脑死亡的概念开始冲击着传统观点,并日益受到重视。
(3)脑死亡
脑死亡(brain death)是指全脑(包括大脑、小脑和脑干)的功能不可逆性永久停止,因此也称为全脑死亡。脑死亡是指大脑、小脑和脑干等全脑功能不可逆转的永久性丧失。
脑死亡发生时,不管脑外体循环、脊髓、心跳(心脏)以及呼吸(肺脏)等脑外器官功能是否存在,均可宣告人的个体死亡。
脑死亡可以分为原发性脑死亡与继发性脑死亡。原发性脑死亡是由原发性脑病变、疾病或损伤引起。原发性脑死亡者的器官组织经合法程序可用于器官移植。继发性脑死亡是继心、肺等脑外器官的原发性病变或损伤所导致。在脑死亡尚未发生之前,如果脑外器官的致命性疾病或损伤能获得有效的治疗,继发性脑死亡就可以避免,人的生命便可以继续下去。随着临床诊治、抢救复苏水平的提高以及器官移植技术和人工脏器研究的开展,继发性脑死亡者将会减少。
①脑死亡的标准:
1968年,美国哈佛大学医学院特设委员会对死亡的定义和标准提出了新观点,把死亡规定为不可逆转的昏迷或脑死亡。这一概念的提出使个体死亡的定义发生了重大的转变。目前,世界上已有多个国家承认了脑死亡的合法性。在我国,有关脑死亡的立法仍在积极的讨论之中。
由于各个国家立法不同,所以对于脑死亡的诊断标准也不一样,迄今已提出30余种,其中具有代表性的有以下几种。
A.哈佛标准
a.脑昏迷不可逆转 对刺激完全无反应,即使最强烈的疼痛刺激也引不出反应。
b.无自主呼吸 观察1小时,撤去人工呼吸机3分钟仍无自主呼吸。
c.无反射 包括瞳孔散大、固定、对光反射消失;转动患者头部或向其耳内灌注冰水也无眼球运动反应;无眨眼运动;无姿势性活动(去大脑现象);无吞咽、咀嚼、发声;无角膜反射和咽反射;通常无腱反射。
d.平直脑电图 脑电图检查出现直线即等电位脑电图,记录至少持续10分钟。
上述各试验在24小时后还需要重复一次,并且必须排除低温(32.2℃以下)、中枢神经抑制剂如巴比妥酸盐中毒等情况后,以上结果才有意义。后检测方法上增加了脑血管造影和放射性核素检查以证明脑血流的停止。按上述标准诊断脑死亡者,绝大多数于24小时内心脏停止跳动,其余的则在48小时内发生躯体死亡,这说明该标准诊断比较可靠,但要求过严,使用范围不大。
B.美国“协作组”标准
由美国神经病研究所组织九家医院提出,基本与哈佛标准相同,主要差别在于取消了24小时后的重复试验;无反射指的是无脑反射,不需要观察脊髓反射;并认为如果昏迷原因明确,如有严重的脑外伤,或者通过以上的确证试验,则6小时足够。对缺氧性脑损伤者则观察24小时比较妥当。
C.英联邦皇家学院标准
于1976年提出,仅需临床检查即可,无须脑电图和脑血管造影。
符合下列情况者,应考虑诊断脑死亡:
患者处在不可逆转的昏迷状态,并排除下列情况:①中枢神经系统抑制性药物中毒;②原发性低体温;③代谢性或内分泌性障碍。
患者的自主呼吸停止或消失,依赖人工呼吸机维持肺功能,又能排除肌肉松弛药或其他药物中毒所致呼吸衰竭者。
脑有明确结构破坏,引起脑死亡的疾病诊断已肯定无疑。
有下列情况者可诊断脑死亡:
瞳孔固定,无对光反射;
无角膜反射;
无前庭反射;
给身体以强刺激,在脑神经分布区无反射;
无咀嚼反射,对吸引管插入气管无反射;
撤去人工呼吸机,其时间足以使二氧化碳张力上升到呼吸刺激阈以上时,仍无自主呼吸运动出现。
制定脑死亡的标准,不仅可以对原发性脑死亡者减少或免除不必要的抢救复苏措施,并可明确采取供移植用器官的时间,还可明确死亡的具体时间,用于相关的法医学鉴定或解决某些法律纠纷。
虽然我国迄今尚未对脑死亡立法,但卫生部已经委托有关学科的专家制定了中国版脑死亡的相关条款,主要有4个判定标准:①中枢性永久性自主呼吸停止;②脑干反射完全消失;③持续性深昏迷;④脑电图平直,经颅脑多普勒超声诊断呈脑死亡图形,且观察12小时无变化。
②脑死亡的意义
由于临床使用起搏器和人工呼吸机进行抢救,一些呼吸和心跳已经停止的人可以复苏。但是,对于脑尤其是脑干功能已经不可逆地丧失之人,这些措施并不能真正抢救患者的个体生命,一旦撤去呼吸机,呼吸就停止,有专家称其为“有心跳的尸体”。因此,针对脑死亡者的临床抢救时限已成为一个亟待解决的问题。当今医学界日益主张将全脑功能活动不可逆丧失,即脑死亡作为人的个体死亡指标,一旦发生脑死亡就可以停止临床抢救,无须考虑心脏是否跳动。
另外,随着器官移植的开展,供体的组织器官的采取范围已经从活体扩大到尸体,尸体的器官组织越新鲜越好,这样可以提高移植器官的成活率。因此,必须及时准确做出脑死亡的诊断和个体死亡的宣告,尤其以脑干功能不可逆转地丧失而体外循环继续存在的原发性脑死亡者是器官移植最为合适的供体,其中包括健康人因为意外事故遭受致命性颅脑损伤的原发性脑死亡者,以及其他脑外器官健康的原发性脑死亡者。据统计,美国每年约有2万人因脑外伤、脑肿瘤或脑卒中等发生脑死亡,足以提供器官移植所需的供体器官。2007年,中华人民共和国国务院令第491号宣布,《人体器官移植条例》已经于2007年3月21日国务院第171次常务会议通过,自2007年5月1日起施行。该条例规范了我国人体器官移植的全过程,使器官移植工作真正纳入了法制的轨道。2008年5月,世界卫生组织执委会第123届会议讨论了人体细胞组织和器官移植问题,形成了《世界卫生组织人体细胞、组织和器官移植指导原则(草案)》。该草案共包括11项指导原则,为以治疗为目的的人体细胞、组织和器官的获得和移植,提供了一个有序、符合伦理标准并且可接受的框架。
③脑死亡的原因
包括由原发性严重脑外伤,脑疾病(如脑炎、脑膜炎、脑肿瘤),作用于中枢神经系统的毒物(如催眠镇静药、兴奋药、麻醉药)中毒,脑严重缺血缺氧直接引起的死亡;以及由心、肺等脑外器官的原发性疾病或损伤致脑缺氧或代谢障碍所致的死亡。
④检查
瞳孔散大固定、对光反射消失、角膜反射消失,反映了中脑和桥脑水平的神经功能活动丧失;前庭反射(变温试验)消失,提示桥脑水平的神经功能活动丧失;咽喉反射消失,表明延脑水平的神经功能活动丧失;关闭人工呼吸机3分钟,PaCO2 超过6.67kPa仍无自主呼吸,反映脑干呼吸中枢的化学感受器功能丧失;脑电图或脑干诱发电位均呈平直线,显示全脑已无电生理反应;脑超声检查未见血管搏动波反射、头颅CT脑底部大血管不显影或脑血管造影呈“冷脑”状态,均表明脑的血液循环停止(是发生脑死亡的可靠证据)。
法律上的“脑死亡”虽然较传统概念更具科学性,但迄今仍只能在少数城市医院里经过严格的医学仪器检查才能诊断,不能运用于大多数死亡,尤其是医院外和无见证的死亡。事实上,循环和呼吸不可逆地停止,这种传统的死亡概念至今仍然适用于大多数死亡,并在所有国家(包括那些已在法律上承认了脑死亡的国家)内应用于死亡的确定。
1980年,美国律师协会和法律官员国家委员会的代表提出一个综合传统死亡概念和脑死亡概念的立法上的死亡定义:一个人如果按照医学标准发生了不可恢复地循环和呼吸功能的停止,或者全脑(包括脑干)所有功能的不可恢复地停止,即可认为死亡已经发生。换句话说,全脑、心和(或)肺自主(不是靠人工器械或药物维持的)功能不可逆地停止,就意味着死亡。死亡的这个概念,既符合现代科学,又符合客观实际需要,可为大多数人接受。
许多法律上承认脑死亡的国家还明确规定:应由2名以上、超过5年临床经验或者有诊断脑死亡经验的医生负责(如患者为器官移植供体,则相关科室的医生必须回避),必要时请神经内、外科医生会诊。脑死亡作为死亡的一个标准是准确的、科学的,同时,也给不少呼吸、心跳停止的“假死”病人,如药物中毒、电击伤、溺水者带来复生的希望。目前国际上已有美国等14个国家从法律上承认脑死亡。比利时等10个国家虽无正式法律条文,但在临床上已承认脑死亡,并用其作为宣布死亡的依据。
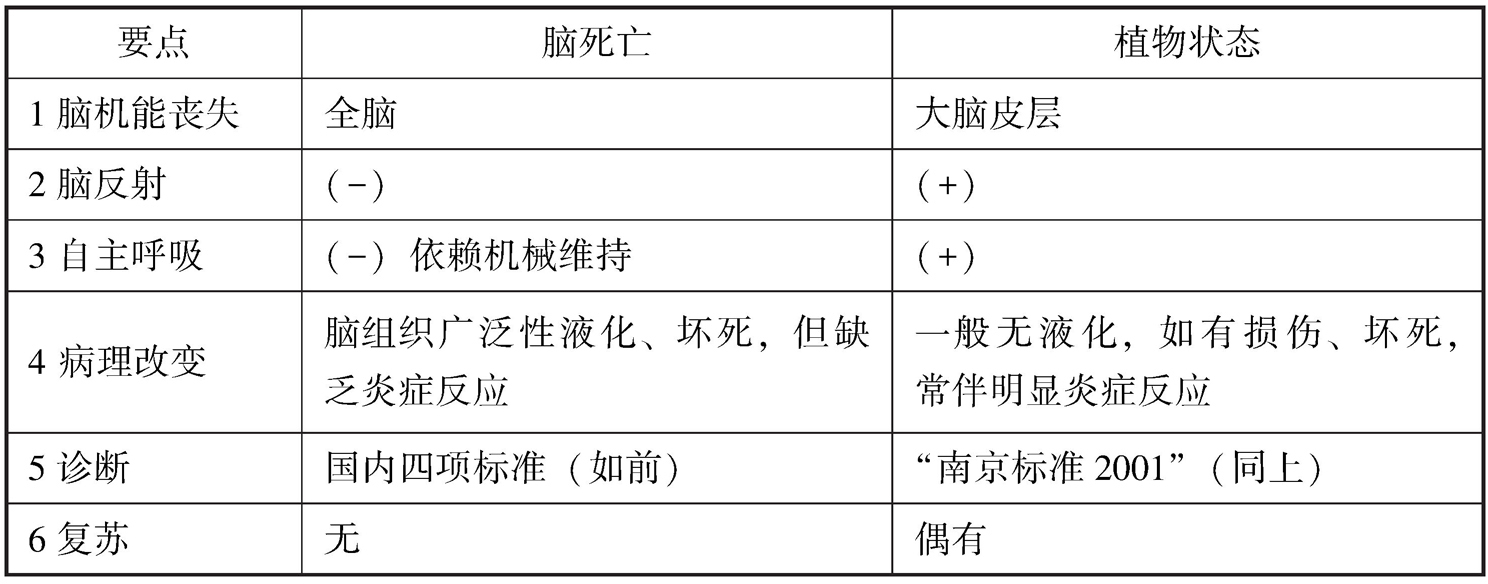
⑤脑死亡与持续性植物状态
脑死亡与持续性植物状态(又称去大脑皮质状态,俗称植物人)并非同一概念,不能混淆。
持续性植物状态是指由于神经中枢的高级部位大脑皮质功能丧失,使患者呈意识障碍或昏迷状态,而神经中枢的中心部位(如脑干)的功能如呼吸、体温调节、消化吸收、分泌排泄、新陈代谢以及心跳循环等依然存在的一种病理状态。这样的患者,只要护理得当,可能长期生存。将重度脑损伤后处于持续植物状态的患者错误地当作脑死亡者而放弃抢救和治疗是不合法的,由此可能引起民事或刑事的指控。但是,许多复苏无望的“植物人”长期无意识生存,占用医疗资源,给家庭、社会带来沉重负担,有必要考虑引入安乐死的概念,目前全世界接受安乐死的国家仅有荷兰等少数几个国家和地区。
强调的是,不能把严重脑损伤后的脑死亡与所谓的“持续性植物状态”(persistent vegetative state,PVS),即通常说的“植物人”相混淆。虽然绝大多数“植物人”最终难免死亡,但也有此类病人在几个月或l年以上,去除病因后恢复了神志甚至健康的报告。因此不能随意将PVS患者当作脑死亡而放弃抢救和治疗,否则,可能由此引起民事或刑事的指控。
植物状态是指脑中枢的高级部位(大脑皮质)功能丧失,病人呈意识障碍或持续性昏迷状态,而脑中枢的中心部位(皮质下核和脑干)等,呼吸、体温调节、消化吸收、分泌排泄、新陈代谢以及心跳循环等自主神经功能依然存在。由于病人的呼吸和心跳存在,只要加以临终关怀和护理得当,按需供给营养,就可能长期生存,否则即将死亡。根据2001年我国持续性植物状态(PVS)诊断的修订标准可作出诊断。
“(1)认知功能丧失,无意识活动,不能执行指令;
(2)能自动睁眼或刺激下睁眼;
(3)有睡眠——觉醒周期;
(4)可有无目的性眼球跟踪运动;
(5)不能理解和表达语言;
(6)保持自主呼吸和血压;
(7)丘脑下部和脑干功能基本保持。”
上述情况持续一个月以上才能定为持续性植物状态(PVS)。总之,切不可将植物状态当作脑死亡。因为植物状态还有自动呼吸等植物功能存在,有复苏可能;而脑死亡则是自动呼吸及其他脑功能完全的永久性丧失,毫无生还希望,两者有本质区别。脑死亡与植物状态的鉴别见下表(表21-1)。
表21-1 脑死亡与植物状态的鉴别