糖尿病康复护理常规
糖尿病是由遗传和环境因素相互作用而引起的一组以慢性高血糖为特征的代谢异常综合征。因胰岛素分泌不足和(或)靶组织细胞对胰岛素敏感性降低,导致慢性高血糖,从而引起糖类、蛋白质、脂肪、水和电解质等代谢紊乱。糖尿病分为4型:1型糖尿病、2型糖尿病、其他特殊类型糖尿病和妊娠糖尿病。
(一)主要功能障碍
1.生理功能障碍:心功能障碍,神经功能障碍,泌尿生殖功能障碍,运动功能障碍,感觉功能障碍,视觉功能障碍。
2.日常生活活动功能障碍。
3.心理功能障碍。
4.参与功能障碍。
(二)康复护理评估
1.生理功能评估:
(1)通过血糖、糖化血红蛋白、尿糖、胰岛素、C-肽功能等监测来评定糖尿病患者的病情。
(2)通过眼部并发症、糖尿病肾病、糖尿病多发性神经病变、糖尿病足来评定糖尿病慢性病变。
2.生活质量评定:主要是对患者进行疾病、体力、心理、情绪、日常生活及社会生活等进行综合评价。(https://www.daowen.com)
(三)康复护理措施
1.运动治疗:
(1)适应证:轻度和中度的2型糖尿病患者;1型糖尿病患者只有病情稳定,血糖控制良好时,方能进行适当的运动,以促进健康和正常发育。
(2)禁忌证:①急性并发症如酮症酸中毒及高渗昏迷;合并各种急性感染。②心力衰竭或心律失常。③严重糖尿病肾病、严重糖尿病足、严重糖尿病视网膜病变。④新近发生的血栓。⑤空腹血糖>15.0mmol/L或有严重的低血糖倾向。
(3)采取中等或中等偏低强度的有氧运动,包括步行、慢跑、登楼、游泳、划船、阻力自行车、有氧体操、适当的球类活动、打太极拳等。
(4)注意事项:①制订运动方案前,应对患者进行全面的检查,包括病史询问和体格检查以及其他相应指标。②运动训练应坚持个体化、循序渐进和持之以恒的原则。③注意运动的反应,密切监测心率、血压、心电图和自我感觉等,如有不适应及时采取措施,修改运动方案,调整运动量。④运动前后必须要有热身运动和放松运动,以避免心脑血管事件发生和肌肉关节的损伤。⑤胰岛素注射部位应避开运动肌群以避免诱发低血糖,注射部位一般选择腹部为好。⑥运动中应适当补充糖水或甜饮料,预防低血糖的发生。
2.饮食疗法:
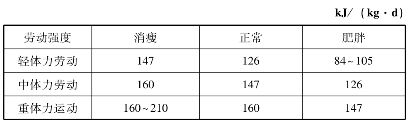
(1)控制总热量:成人糖尿病患者每天每千克体重所需的热量见下表,标准体重可用公式:标准体重(kg)=身高(cm)-105。
成人糖尿病每天每千克标准体重所需热量
(2)营养素的热量分配:一般糖尿病患者(无肾病及特殊需要者)蛋白质的摄入量占膳食总热量的15%~20%,其中动物蛋白占1/3,以保证必需氨基酸的供给。脂肪的摄入量占膳食总热量的20%~25%,限制食物中的脂肪量,少食动物脂肪,尽量用植物油代替。
(3)制定食谱:三餐热量分布大概为1/5、2/5、2/5或1/3、1/3、1/3,或分成四餐为1/7、2/7、2/7、2/7,可按患者的生活习惯、病情及配合治疗的需要来调整。
(4)维生素和矿物质等微量元素的适当补给:提倡糖尿病患者食用荞麦、燕麦、玉米、豆类、海藻类、绿色蔬菜等高纤维食物。
(5)限盐和忌酒:糖尿病患者每日的摄盐量不应超过7g,伴有肾病者应小于6g,有高血压者应少于3g。
3.药物治疗:主要指遵医嘱口服降糖药物和胰岛素的应用等。
4.血糖监测:坚持自我血糖监测,包括血糖、尿糖、血压及足部等,监测频率取决于治疗方法、治疗目标、病情和个人经济条件;定期到医院接受医生检查,每2~3个月复查糖化血红蛋白,每年1~2次全面复查,了解各项指标情况,以便尽早发现和预防并发症。
5.康复教育:医护人员可组织各种类型的糖尿病患者学习班,如安排患者集体讨论、交流经验、讲解糖尿病的基础知识。可在集体辅导基础上开展个别咨询工作。
6.糖尿病足的康复护理:
(1)高危因素:①有溃疡或截肢史。②伴保护性感觉受损的周围神经病变。③非神经病变的足部生物力学改变。④足部压力增加(如皮肤红斑,胼胝下出血)和骨骼变形。⑤周围血管病变(足背动脉搏动减弱或消失)。⑥严重的趾甲病变和足畸形。⑦振动感觉受损。⑧跟腱反射缺如。⑨不适当的鞋袜和缺乏教育。
(2)护理措施:①减轻足部压力:使用治疗性鞋袜;拐杖和轮椅的应用。②运动治疗:患者可做患肢伸直抬高运动、踝关节的伸屈运动、足趾的背伸趾屈运动等;足部保护性感觉丧失的患者可进行游泳、骑自行车、划船、坐式运动及手臂的锻炼;禁忌长时间行走、跑步和爬楼梯。③局部治疗:用锐器清创和用酶或化学清创,敷料包扎,局部用药和皮肤移植等;足深部感染时需住院治疗,包括应用广谱抗生素、切开排脓和实施截肢术等。④物理治疗包括按摩、运动疗法、超短波、红外线、氦氖激光、气血循环仪、漩涡浴及高压氧治疗。⑤适当的心理治疗。
