术中麻醉维持和气道管理
(一)麻醉维持
采用全凭静脉麻醉,其优点是在气道开放时,不会有麻醉气体污染。丙泊酚TCI靶控输注复合瑞芬太尼,一旦停止输注,麻醉苏醒迅速而完全。宜采用中效非去极化肌肉松弛药维持肌肉松弛状态,以减少操作中刺激气管造成患者的不随意体动。
(二)手术中气道管理
其重点是在气道开放时确保气道通畅和患者的正常氧合。目前最常用的方法主要还是交替使用经口气管内导管和外科医师行台上插管。成功的术中气道管理是麻醉医师和外科医师默契配合的结果。
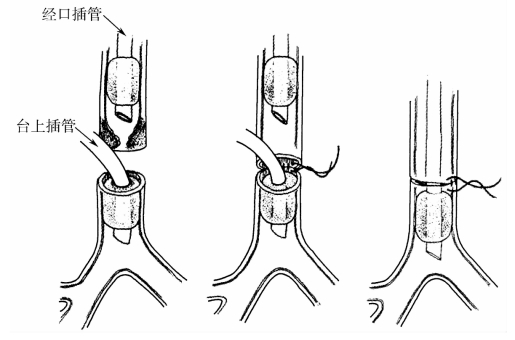
1.台上插管 可以根据不同的手术部位而定,颈部和胸部气管手术的重建方法相对较单一(图9-14、图9-15),而隆突重建术的方法较多,但是基本原理相仿:台上气管手术切开前,经口气管插管放置于病变上方通气,在下方切开气管,使用台上导管插入远端气道通气,切除病变后先吻合气管后壁,而后放弃台上插管,将口内气管导管送过吻合口远端,气囊充气后施行通气,缝合气管前壁完成吻合(图9-16、图9-17)。
 (https://www.daowen.com)
(https://www.daowen.com)
图9-14 颈部气管手术中气管插管的方法
2.台上插管导管型号的选择 术中麻醉医师应准备各个型号气管导管和连接管供选用。台上插管可用灭菌气管导管或自制导管,在满足通气前提下宜选用套囊稍细的导管,导管过粗气囊过大可能影响气管缝合操作,需要注意的是,由于目前使用的导管的套囊与导管前端位置较远,因此在使用过程中比较容易插深,易阻塞上叶管口。
3.低氧血症的预防与处理 ①术中可能需要间断的呼吸停止,可采用100%氧吸入,过度通气后,可获得3~5分钟的呼吸暂停时间,需要注意的是期间应密切观察血氧饱和度,一旦血氧饱和度下降至90%,应立即重新通气,此时可能需要外科医师用手封堵尚未缝合完毕的吻合口,待血氧饱和度上升后再次暂停呼吸继续手术。②血液和分泌液阻塞远端气道,需术者配合吸引远端气道。③插管导管位置不良,位置太浅漏气或者太深部分肺段通气不足,需术者调整插管位置;麻醉医师提高新鲜气流量,采用间断通气的方法可以改善氧合。④单肺通气中肺内分流,如不能采用双侧台上插管两肺分别通气,可考虑请术者临时套扎非通气侧肺动脉,或能改善血氧浓度。高频喷射通气(HFJV)作为一种在开放条件下的通气手段,在气管手术中应用有其优越性:喷射导管较细,使用灵活,提供充分的氧和避免单肺通气所致低氧,可以通过狭窄部位和气管切端,且对手术缝合干扰小。但需要注意的是,高氧流量导致手术野血液喷溅、血液吸入、导管不稳定、低通气和CO2重复吸入也有可能发生。尤其要重视的是在气管壁未打开前使用HFJV,有引起严重气道狭窄患者气压伤的风险。
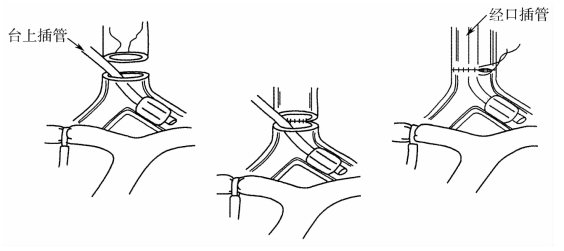
图9-15 胸部气管手术中气管插管的方法
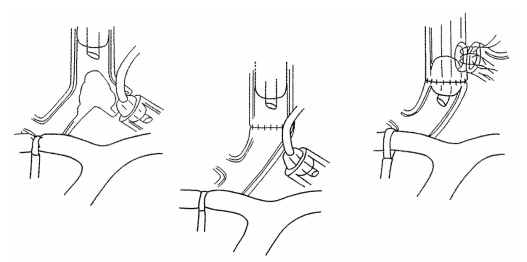
图9-16 隆突重建手术中气管插管的方法(1)
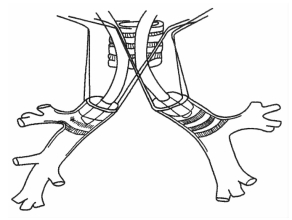
图9-17 隆突重建手术中气管插管的方法(2)
(三)麻醉恢复期气道管理
气管重建术后麻醉恢复期也潜在风险。由于手术后机械通气可影响气管吻合口的愈合,因此提倡在手术后尽早拔除气管导管,但重建的气道是脆弱的,随时有可能出现危险,而且重新建立安全的气道也是困难的。应注意以下几点问题:①尽量保持患者颈部前屈,减少吻合口张力。②完全逆转肌肉松弛药的作用:即便应用非去极化肌肉松弛药的拮抗药,也必须要有足够的时间使肌肉松弛药的作用完全逆转,保证患者有足够的通气量后,才能拔除气管导管。③苏醒应平稳,尽量避免患者因躁动,呛咳而致吻合口裂开。如果采用全静脉麻醉,邻近手术结束时可逐渐减小瑞芬太尼的输注速度,给予芬太尼0.05~0.10mg,或者曲马多50~100mg以减轻麻醉恢复期患者疼痛,同时启用术后PCA镇痛。麻醉前期右美托咪定的应用,也能有效防止躁动、增加麻醉恢复期的舒适感。
气管手术后患者应在ICU监护治疗。入ICU后应常规行胸部X线检查以排除气胸。患者应始终保持头俯屈的体位以降低吻合口张力。面罩吸入湿化的氧气。隆突部位手术可阻碍气道分泌物的排出,必要时可使用纤维支气管镜辅助排痰。术后吻合口水肿可引起呼吸道梗阻,严重时需要再插管。由于体位的影响,ICU插管应在纤维支气管镜引导下避免误伤吻合口。术后保留气管导管的患者应注意气管导管的套囊不应放置于吻合口水平。
靠近喉部位的气管手术后易出现喉水肿,表现为呼吸困难、喘鸣与声嘶。治疗可采用改变体位(坐位)、限制液体、雾化吸入肾上腺素等措施,喉水肿严重时甚至需要再插管。
(刘美玉)
