八、管理
良好的IABP治疗效果,有赖于良好的管理。管理内容有以下几个方面。
(一)反搏效果的判断
首先要了解反搏的正常的主动脉压力波形及其意义(图3-1)。开始为收缩压迅速上升和收缩峰压的形成,这是左心室收缩射血的结果;紧接着是收缩压的下降,此时压力波形下降,左心室等容舒张开始,主动脉关闭,此时出现重搏波切迹,冠状动脉的灌注主要在此期。
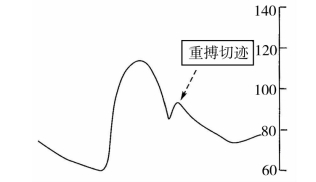
图3-1 正常波形
1.正确反搏时点 充气点应在主动脉压力曲线的重搏切迹处,排气点在血压曲线的升支前。理想效果时的动脉压力曲线:辅助的收缩压较无辅助的收缩压下降5~10mmHg;辅助的舒张压较无辅助的舒张末压下降10~15mmHg;在重搏切迹处有一较高的反搏波;动脉压力下降支和反搏波呈“V”形(图3-2)。
2.过早充气 IABP充气时间在主动脉瓣关闭前。如图3-3所示,充气在重搏波前,舒张期反搏压波形与收缩压波形融合。不良影响:诱发主动脉关闭过早;增加左心室氧耗和左心室射血压力或肺动脉嵌顿压;动脉反流。
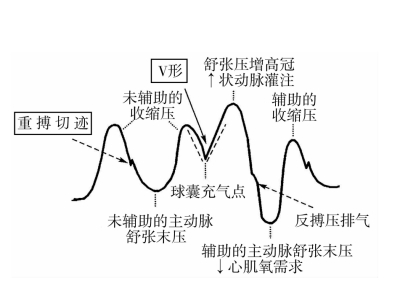
图3-2 正确反搏波形
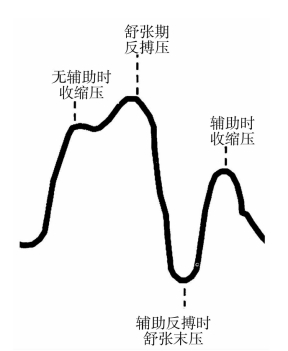
图3-3 充气过早
3.充气过晚 IABP充气时间明显晚于主动脉瓣关闭时间。如图3-4所示,IABP充气时间晚于重搏波,缺乏明显的V形波。不良影响:舒张反搏压不够理想,辅助冠状动脉灌注不够理想。(https://www.daowen.com)
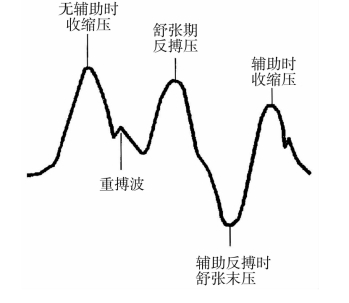
图3-4 充气过晚
4.排气过早 在等容收缩期前,过早排气。如图3-5所示,反搏压下降支急速下降;舒张反搏压不够理想;反搏时的主动脉舒张末压可能等于或略低于未反搏时的主动脉舒张末压;反搏收缩压可能有所提高。不良影响:反搏压不够理想;有冠状动脉和颈动脉血液回流的危险,由于冠状动脉血液的回流可能会引起心绞痛;后负荷的减低效果不明显;增加氧耗。
5.排气过晚 在主动脉瓣打开时IABP才开始放气。如图3-6所示,辅助反搏时的主动脉舒张末压可能等于未反搏时的主动脉舒张末压;心脏收缩的时间可能延长;舒张反搏压波形可能加宽。不良影响:没有本质上的减轻后负荷的效果;当左心室射血遇到巨大的阻力和等容收缩期过长而增加氧耗。
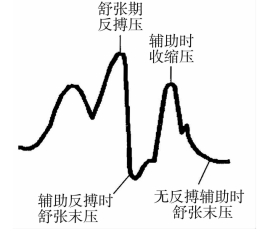
图3-5 排气过早
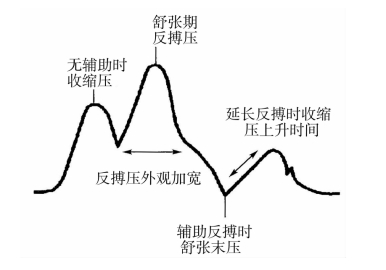
图3-6 排气过晚
另外,反搏效果还可以体现在治疗中,效果好时血流动力学应当趋于好转,临床上表现为冷、湿皮肤转暖,心绞痛缓解;血压稳定,平均动脉压在65~80mmHg,尿量正常;监测方面,动脉重搏波升高,心排血量增加,肺毛细血管嵌顿压降低。血管活性药物使用剂量减少。
(二)监测患者心电信号掌握触发方式
多数情况下心电图触发,当注意防止心电信号不佳而影响反搏效果,亦可根据具体情况选择控制驱动的触发信号。
(三)抗凝
行抗凝治疗,多使用普通肝素,因为其可控制性好,即使有出血并发症时可用鱼精蛋白对抗,用量0.5mg/kg,每6~8小时一次,监测:ACT>30%术前值或ACT 170~200s,并观察出血情况。但有研究认为IABP本身造成血小板数量减少和纤溶亢进,特别是AMI患者使用抗血小板药物进一步使血小板失去功能,若溶栓治疗更会进一步使机体处于纤溶亢进,所以不需要常规抗凝。
(四)护理
观察患者神志,做好心理辅导,尽量避免谵妄,必要时请医师协助用药物治疗;插管侧大腿屈曲<30°,以防球囊导管打折;预防IABP移位,保持IABP导管和主机连接有一定的松弛度,并做好置管深度的标记,定时观察;注意穿刺术口护理及时换药,尽量减少感染。定时检查置管侧下肢动脉搏动,皮肤的颜色,温度并与对侧比较,并做好记录。监测患者血流动力学情况,并做好记录,供医师查阅及时合理调整反搏参数。
(五)撤机
PCWP<18mmHg,CI>2.0L/(min·m2),MPAP>70mmHg,多巴胺<5μg/(kg·min),末梢循环好。撤机操作:逐渐将反搏比降至3∶1,即可拔除。另外一种脱机方法是逐渐减少球囊容积,至20ml时即可拔除球囊。
如果同时有呼吸机辅助通气者,应先撤除呼吸机,后再撤机,这是因为拔除气管插管时,常出现剧烈反应,易造成血流动力学的波动。
