三、医疗管理
AECOPD的治疗目的包括改善气流和缓解支气管痉挛、减轻急性气道炎症、纠正低氧血症和急性呼吸性酸中毒、管理呼吸道分泌物、识别与治疗诱因、避免医源性并发症,例如院内感染或静脉血栓栓塞。为了达到上述目的,可以使用多种方法,涉及药物治疗(表11-7)、控制性氧疗、营养支持、呼吸疗法和物理治疗以及机械通气。
表11-7 ICU重度AECOPD患者的药物治疗
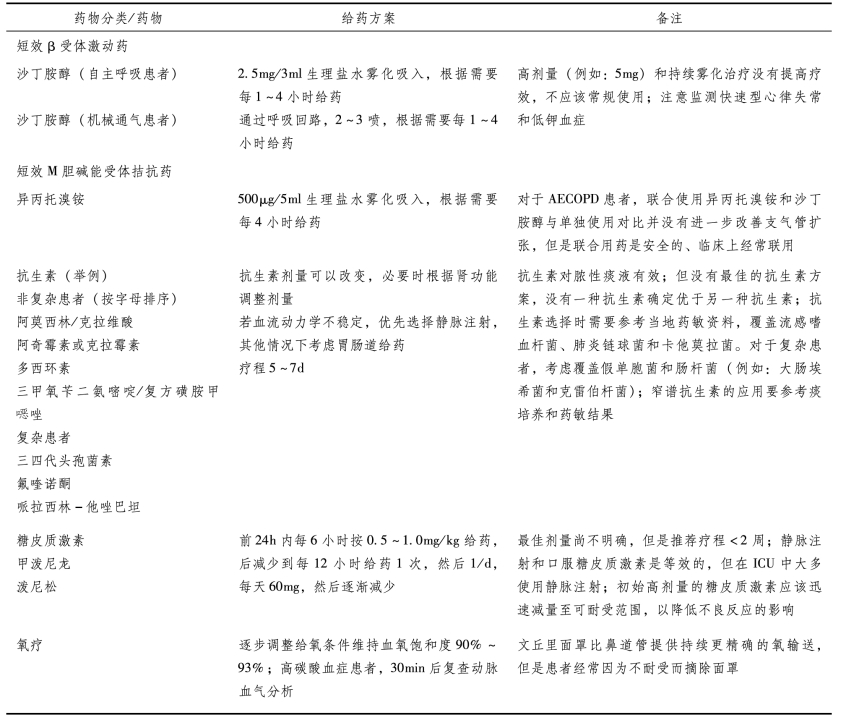
(一)支气管扩张药
吸入短效β受体激动药(例如沙丁胺醇)可以改善支气管痉挛并快速缓解症状,这是初步治疗的主要方式。沙丁胺醇的给药方式包括:沙丁胺醇2.5mg+生理盐水3ml通过雾化吸入给药或者通过带有间隔装置的定量吸入器(metered dose inhaler,MDI)给沙丁胺醇2~4喷。入住ICU的重度AECOPD患者,沙丁胺醇初始应用可以按需要每1~4小时1次,后随着患者情况改善逐步减少剂量。高剂量(例如:5mg雾化治疗)和持续雾化治疗并未提高疗效,不推荐常规使用。对于非ICU的住院患者,沙丁胺醇经MDI给药与雾化吸入相比疗效是相当的,但是雾化吸入的方式更适合非机械通气的ICU患者,因为严重呼吸窘迫症状会干扰MDI的给药。相反,机械通气患者更适合应用MDI的给药方式,因为将MDI放入呼吸回路中即相当于一个间隔装置。沙丁胺醇的不良反应包括震颤、心动过速、恶心、心悸、焦虑、失眠和轻度高血压。少数情况下,应用大剂量沙丁胺醇(10~15mg/h)吸入的患者可能会出现乳酸酸中毒、癫痫、快速心律失常和低钾血症等。反常的支气管痉挛很罕见,但是也有报道过。
吸入短效M胆碱能受体拮抗药(例如:异丙托溴铵)可以减轻支气管痉挛,并且减少气道分泌物。异丙托溴铵给药方式包括:以500μg的剂量混合于2.5ml生理盐水通过雾化给药,或者通过MDI每次给药2喷。典型的给药频率是每4小时1次,若患者症状缓解,可以减少给药频率。和沙丁胺醇相似,雾化给药通常适用于非机械通气的ICU患者而MDI给药适合于机械通气的患者。尽管有研究发现对于稳定期COPD的患者,异丙托溴铵联合沙丁胺醇相比于单用沙丁胺醇在支气管扩张方面更有优势,但是这个研究结果并不能在AECOPD的患者中可重复地观察到。异丙托溴铵和沙丁胺醇因为其理论上的互补机制仍然经常联合使用,其中沙丁胺醇起效快而异丙托溴铵作用时间更久。异丙托溴铵的不良反应有口干、咽喉炎、恶心、闭角型青光眼恶化以及很少见的尿潴留。
茶碱类(例如:茶碱和氨茶碱)是治疗稳定期COPD的一种选择,但是并不推荐在AECOPD时使用,因为茶碱类治疗效果一般、作用机制不明确且不良反应发生率高,不良反应包括恶心、呕吐、癫痫、震颤、心悸和心律失常等。且多项研究表明,与标准治疗方案即β2受体激动药和糖皮质激素单用或联合应用相比,茶碱类没有临床获益。同样,长效β受体激动药(例如:福莫特罗和沙美特罗)和长效M胆碱能受体拮抗药(例如:噻托溴铵)在稳定期COPD患者中具有更明确的作用,但是它们在AECOPD病例中的作用尚未被证明,且不能代替短效药物的使用。
(二)糖皮质激素
糖皮质激素(如甲泼尼龙和泼尼松)可以降低与AECOPD相关的急性炎症,从而改善肺功能,提高治疗成功率并缩短住院时间。最佳糖皮质激素的药物种类、剂量和疗程尚未确立。尽管许多研究表明,对于AECOPD的住院患者来说,口服、吸入和静脉使用糖皮质激素是等效的,但是这些研究未纳入收住ICU的重度AECOPD患者,而大部分指南推荐这部分患者静脉使用糖皮质激素。甲泼尼龙初始给药方案为每6小时静脉注射0.5~1mg/kg,但是推荐在2~3d逐步减量至每12~24小时给药,目的是降低糖皮质激素的急性不良反应,例如高血糖症、精神症状、失眠症、液体潴留、低血钾和消化性溃疡。由于大剂量糖皮质激素(例如:每6小时应用1.5~2mg/kg甲泼尼龙)并不能提高疗效反而会增加不良反应,因此不推荐使用。患者临床症状改善后,改为口服糖皮质激素(例如:泼尼松),随后在2周内逐渐减少至可耐受剂量。(https://www.daowen.com)
(三)抗生素
根据现有证据,所有重度AECOPD患者均需要使用抗生素,尤其是存在脓痰或需要机械通气的患者。虽然抗生素作为糖皮质激素的补充治疗方案尚未被证明可使临床获益,但抗生素可以降低AECOPD的死亡率并提高治疗成功率。同糖皮质激素一样,最佳的抗生素药物、给药途径和疗程都尚未明确。抗生素的选择应该覆盖常见的病原微生物:流感嗜血杆菌、肺炎链球菌、卡他莫拉菌等,在复杂患者中还需要覆盖铜绿假单胞菌和诸如大肠埃希菌和克雷伯杆菌等肠杆菌科细菌。如果可以,抗生素的选择应尽可能参考当地细菌耐药种类。除此之外,抗生素覆盖范围应该根据痰培养和药敏结果来选择。尽管抗生素治疗的理想疗程尚未明确,且各种药物的疗程均不一样,但研究表明5~7d的短疗程与更长疗程所产生的效果相当,但是不良反应更少。
(四)氧疗
合理应用氧疗可以维持患者动脉血氧饱和度90%~93%。血氧饱和度的目标不能设置过高,因为部分COPD患者氧疗浓度过高可加重高碳酸血症。出现高碳酸血症部分原因为缺氧性肺血管收缩得到纠正,导致高CO2分压的低通气肺泡单位得到更多的血流灌注。除此之外,相比于脱氧血红蛋白,氧合血红蛋白与二氧化碳结合力更低,所以氧疗促使CO2与血红蛋白分离,造成血液中CO2分压增高(霍尔丹效应)。缺氧促使的呼吸驱动只起到很小的作用。考虑到加重高碳酸血症的风险,在COPD患者中应该采用控制性氧疗方案。因为相比于鼻导管给氧,文丘里面罩提供的FiO2更精确、更恒定,而鼻导管给氧即使应用恒定的氧流量,其FiO2的决定因素还包括患者的分钟通气量,因此,文丘里面罩可作为非机械通气患者氧疗设备的优先选择。但是,严重呼吸困难患者大多能更好地耐受鼻导管而不是面罩。任何情况下,AECOPD患者应持续监测脉搏血氧饱和度,而且至少在调整氧疗方案后15~30min需要监测动脉血气分析。注意静脉血气分析在监测AECOPD患者时不可信。最重要的是,不能因为要预防高碳酸血症而使机体处于低氧血症的状态,也就是说,应保证充足的氧合,治疗后续的急性高碳酸血症。
(五)机械通气支持
对于极重度AECOPD患者,机械通气支持可以用来缓解呼吸困难、改善气体交换,降低因急性呼吸衰竭所致发病率和死亡率。机械通气时需要逐步调整呼吸参数来纠正高碳酸血症至PaCO2基线水平,而不是正常范围。肾通过排泄碳酸氢盐缓冲慢性呼吸性酸中毒,短期内过度纠正慢性高碳酸血症患者的PaCO2水平可能导致严重的碱血症。这将反过来干扰辅助通气参数的下调和支持通气的撤离。
机械通气的适应证包括:呼吸窘迫伴随非持续性的呼吸(例如:浅快呼吸、大量动用辅助呼吸肌、吸气时锁骨上窝或肋间凹陷,或胸腹部矛盾呼吸运动),或伴随严重或恶化的换气功能障碍导致的难治性低氧血症,或经积极的药物治疗仍然存在明显的急性呼吸性酸中毒。如果动脉pH<7.25且合并高碳酸血症,则需立即行机械通气。
如果没有禁忌证,需要机械通气的AECOPD患者应该首先考虑进行无创通气(non-invasive ventilation,NIV),这可以通过持续气道正压面罩连接到压力循环的辅助呼吸机或标准的呼吸机来实现。一些随机对照试验表明合并急性呼吸衰竭的AECOPD患者应用NIV要优于有创通气:无创通气可以缓解症状,改善呼吸性酸中毒,减少气管插管的需要,缩短住院时间和降低短期死亡率。NIV的一个重要优势在于可以减少镇静药的使用,而镇静药本身会减弱AECOPD患者的通气功能。此外,可以根据患者病情的变化,便捷地启动或关闭无创通气。急性生理和慢性健康评估(acute physiology and chronic health evaluation,APACHE)Ⅱ评分分值较低的患者提示疾病严重程度较低,即低龄、配合好、漏气量少以及治疗最初几个小时内病情改善均提示NIV救治的成功率较高。NIV不适用于血流动力不稳定、原有的颅面骨畸形、面部烧伤、意识障碍或高误吸风险的患者。此外,无创通气在严重呼吸性酸中毒(pH<7.1,PaCO2>90)的患者中最有可能失败,可能的原因是这类患者多合并意识障碍。所有采用NIV辅助治疗的患者,一开始都需要仔细监测,通过在治疗开始后2h内反复进行动脉血气分析,记录呼吸性酸中毒改善的情况来评估无创通气的疗效。
当NIV失败或存在禁忌证时,应该采用气管内插管和有创机械通气。重度AECOPD患者因其气道阻塞性病变造成呼气相明显延长,因此,有极大的出现动态肺过度充气和呼吸机相关性肺损伤的风险。此外,在呼气期间小气道塌陷会造成气体在相关肺组织残留。结果,在下一次呼吸开始前,肺部气体不能完全排空,最终导致呼气末肺容积增加并形成内源性呼气末正压(PEEPi,or autoPEEP)。当吸气末期或平台压超过30cmH2O,增加了潜在的肺泡牵张性损伤的风险,并引起局部和全身炎症反应。即使平台压低于30cmH2O,高潮气量也会引起肺泡牵张性损伤;因此,推荐潮气量5~7ml/kg预测体重来降低肺过度扩张和呼吸机相关性肺损伤的可能。入住ICU需要有创机械通气的重度AECOPD患者,需要严密监测PEEPi并通过调整呼吸机参数尽量降低其带来的不良反应。
除此之外,存在慢性代偿性呼吸性酸中毒基础的COPD患者,可能有潜在的慢性通气失败。这以住院时或基础血碳酸氢盐升高为特征,而碳酸氢盐可以用来计算患者基础水平的PaCO2值。过度纠正患者存在的基础的代偿性呼吸性酸中毒PaCO2水平,将会导致急性碱中毒/碱血症和尿中碳酸氢盐排出增多(失去肾代偿基础高碳酸血症的能力);因此,当尝试降低机械通气参数或撤机时,可能发生酸中毒。为了避免呼吸机相关性肺损伤和酸碱平衡紊乱,应该保持患者PaCO2≥基础水平,同时保持pH为7.35~7.38。
(六)其他治疗方案
AECOPD治疗上已经有很多辅助治疗手段,包括胸部物理治疗即体位引流以便排出黏稠分泌物,应用黏液溶解药或抗氧化药,例如雾化(或通过气管内导管直接气管内给药)N-乙酰半胱氨酸,以及使用神经肌肉阻滞药防止人机不同步,使用氦-氧混合气降低气道阻力,甚至使用诸如体外膜肺氧合(ECMO)与体外二氧化碳排除装置(extracorporeal carbon dioxide removal,ECCO2R)等设备。然而,目前仍然没有对照试验证明上述治疗措施对于AECOPD是有效的,且大部分措施存在不良反应。因此,目前没有任何一种治疗手段被推荐常规使用。然而,对于ICU患者,辅助治疗措施对于预防发生并发症,如静脉血栓栓塞、消化性溃疡和院内感染等都是有效的。除此之外,对于主动吸烟患者,尼古丁替代疗法可以有效减轻戒断症状。
