五、附睾手术
在对非常精密且重要的附睾结构做手术之前,详细了解附睾的解剖和生理学(见本卷第1章、第2章)非常必要。在通过直径200μm、12~15ft长、紧密盘绕的单个附睾管时,精子活力和受精能力逐渐增加。当附睾梗阻并且在输精管附睾吻合术后功能区减少时,即使非常短的附睾都能使精子获得运动和受精的能力(Silber,1989a;Jow et al,1993)。在手术重建后,适应过程可能逐渐持续2年,伴随着精子的生育力和活力逐步改善。尽管如此,有功能的附睾保留的长度越长,输精管附睾吻合术后精子的质量越好(Schoysman and Bedford,1986;Schlegel and Goldstein,1993)。由于附睾头部附睾管壁最薄并逐渐增厚,而在远端(下端)会有更多数量的平滑肌细胞,因此在附睾远端区域的吻合更简单也更容易成功。由于附睾体尾部是一根管腔,直径很小,任何部位的损伤和闭塞都会导致同一水平完全梗阻。由于这些原因,在大体解剖时使用放大镜以及在吻合时使用手术显微镜,对于所有附睾手术来说都是必要的。
幸运的是,附睾有充足的血液供应,来自上极的睾丸动脉以及下极的输精管动脉(见睾丸血供部分及本卷第1章)。由于这些分支之间的广泛连接,睾丸或输精管分支中损失其中一个(但不是全部)都不会影响附睾血供。
反之,因为睾丸动脉的附睾分支是从睾丸动脉主干发出,所以附睾手术不会影响睾丸血供。
输精管附睾吻合术:在显微外科技术发展之前,输精管与附睾管的精确吻合是不可能的。曾经的输精管附睾吻合术是将输精管与多条附睾管切成的斜面相连接,并期望形成瘘管。采用这种原始技术的效果很差。显微外科技术使得输精管黏膜能与单根附睾管精确吻合(Silber,1978),显著提高了复通率和妊娠率(Schlegel and Goldstein,1993;Chan et al,2005)。显微输精管附睾吻合术是所有显微外科手术中对技术要求最高的手术。事实上,没有其他任何手术的结果如此依赖技术上的完善。显微输精管附睾吻合术应该仅由经常进行手术操作的显微外科医师完成。
1.适应证
输精管复通时输精管附睾吻合术的适应证已经在输精管吻合术章节讲过。对于不是由于输精管结扎引起的梗阻性无精子症,输精管附睾吻合术适用于睾丸活检显示精子发生正常、阴囊探查显示输精管管腔内缺乏精子、并不存在输精管或射精管梗阻时。术前评估与输精管吻合术完全相同。
2.显微端侧输精管附睾吻合术
端侧法输精管附睾吻合术具有对附睾创伤小和相对出血少的优势(表5-2)(Wagenknecht et al,1980;Krylov and Borovikov,1984;Fogdestam et al,1986;Thomas,1987;Chan et al,2005;Schiff et al,2005)。端侧吻合法不干扰附睾的血液供应。附睾梗阻近端附睾管明显扩张,梗阻远端附睾管塌陷,据此很容易判断在哪个位置进行吻合。端侧吻合法可以使输精管的肌层和鞘膜与附睾被膜开口精确地对合。在需要同时进行输精管附睾吻合与腹股沟输精管吻合时,这是优先选择的技术,因为这种方法可以保留来自睾丸动脉附睾分支的输精管血供(图5-26),这为两处吻合口中间的输精管节段提供了血液供应。当睾丸动脉可能在之前的手术中受损时,如睾丸下降固定术、非显微精索静脉结扎术或疝修补术,保留输精管动脉对睾丸的血液供应同样很重要。
表5-2 三种常见的输精管附睾吻合术比较

在阴囊高位垂直行3~4cm切口,并将睾丸从中拖出。找到输精管,用Babcock钳游离,用Penrose引流条牵拉输精管直行段与卷曲段交界部。显微镜放大8~15倍,用显微刀纵向切开输精管鞘,小心剥离并保护输精管血管,得到一段裸露的输精管。用精细尖刀横向半切开输精管直至暴露管腔(图5-27)。收集输精管液,如果输精管液内找不到精子,可以确定为附睾梗阻。用24G留置针鞘向精囊方向插入腹部端输精管,用1ml结核菌素注射器注射1ml乳酸林格溶液确认输精管及射精管是否通畅(见图5-3)。进一步注射靛胭脂,导尿管见尿液蓝染可进一步证实通畅。在神经夹持钳的辅助下完全切断输精管(图5-27),按之前输精管吻合的方法准备输精管。
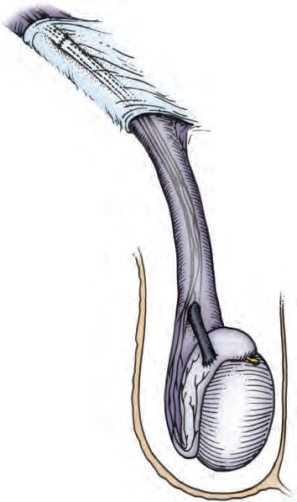
图5-26 输精管附睾吻合完成示意图
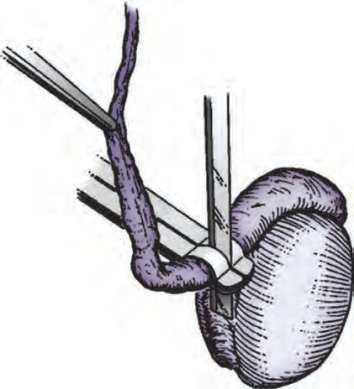
图5-27 用精细尖刀横向半切开输精管直至露出管腔
打开鞘膜后,可以在手术显微镜下观察附睾。吻合点选择在疑似梗阻部位的上方,精子肉芽肿的近端,这里通常可以看到附睾被膜下扩张的附睾管(图5-28)。在血管较少的位置使用布巾钳的精细尖端提起附睾被膜,使用显微剪在附睾被膜上开一个3~4mm的圆形小孔,与之前准备的输精管外径相匹配。附睾管的游离采用锐性分离和钝性分离相结合的方式,最终使扩张的环形小管暴露出来(图5-29)。如果梗阻部位不明显,在附睾被膜开口后,使用10-0显微尼龙缝线的70μm直径锥形针从附睾管最远端开始穿刺。400倍显微镜下检测穿刺液,当找到精子后,使用显微双极电凝尖部封闭穿刺点,在紧邻穿刺点的近端附睾膜上重新开口,像先前一样准备附睾管。
在睾丸鞘膜上开口,并使输精管从中通过,使用6-0聚丙烯缝线2~4针间断缝合将输精管外膜固定在睾丸鞘膜上。输精管要预留足够长度,使输精管末端很容易接触到附睾被膜开口。将附睾被膜后缘与输精管肌层及外膜后缘用9-0双针尼龙缝线间断缝合2~3针(图5-30),可使输精管管腔靠近需要吻合的附睾管。
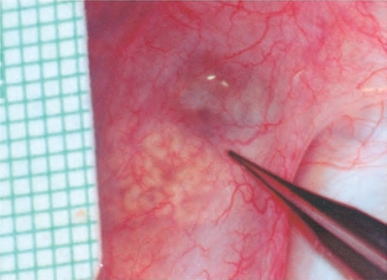
图5-28 吻合点选择在疑似梗阻部位的上方,精子肉芽肿的近端,这里通常可以看到附睾被膜下扩张的附睾小管
3.经典的端侧法
在25~32倍放大视野下,使用显微弯剪或15°显微刀,在附睾管上开一直径0.3~0.5mm的小口。用载玻片轻触附睾液,生理盐水或林格溶液稀释,并在显微镜下检查有无精子。如果未发现精子,则用10-0尼龙线封闭小管的开口,分离输精管,并用9-0尼龙线关闭附睾被膜切口。然后在附睾近端重复进行此步骤。
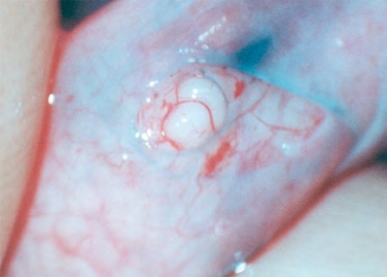
图5-29 采用锐性分离和钝性分离相结合的方式游离附睾管,最终使扩张的环形小管显露出来(https://www.daowen.com)
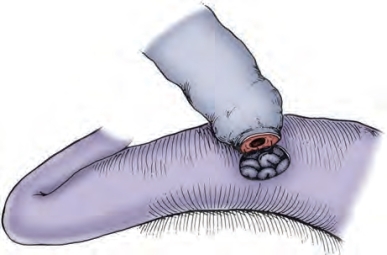
图5-30 将附睾被膜后缘与输精管肌层及外膜后缘用9-0双针尼龙缝线间断缝合2~3针
一旦找到精子,使用毛细玻璃管吸取并置入冷冻保存液中(图5-31,见本章小管开口技术)(Matthews et al,1995)。在切开的小管上滴加靛胭脂溶液以显示出黏膜轮廓。亚甲蓝即使在稀释时也会即刻杀死精子,使精子无法用于冷冻保存(Sheynkin et al,1999b)。50%稀释的靛胭脂对精子来说是安全的。使用直径70μm鱼钩状缝针的10-0单股双针尼龙缝线间断缝合2针,把附睾管黏膜后缘与输精管黏膜后缘吻合在一起(图5-32)。在放置缝线之前把管腔灌满林格溶液以使附睾管腔保持开放。在最后一条黏膜缝线打结之前,向管腔内灌注肝素盐水,以防止血凝块堵塞管腔。与血管不同,没有血小板和纤维蛋白来密闭吻合口漏,也没有血栓溶解因子来溶解血栓。这些黏膜缝线打结后,使用另外2~4根10-0缝线完成黏膜前壁吻合。使用带有直径100μm缝针的9-0双针尼龙缝线间断缝合6~10针,将输精管外肌层及外膜与附睾被膜切缘缝合(图5-33)。使用9-0尼龙缝线缝合输精管鞘膜和附睾被膜3~5针。把睾丸和附睾轻轻还纳进鞘膜腔内,5-0微乔线缝合鞘膜,通常无须引流。关闭阴囊切口的方法在输精管吻合部分已经提及。
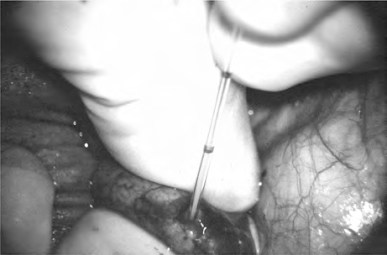
图5-31 一旦找到精子,使用毛细玻璃管吸取并置入冷冻保存液中保存
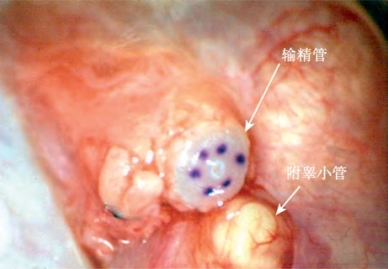
图5-32 使用带有直径70μm鱼钩状圆形针的10-0单股双针尼龙缝线间断缝合2针,把附睾管黏膜后缘与输精管黏膜后缘缝合在一起
4.双针纵向套叠式输精管附睾吻合术
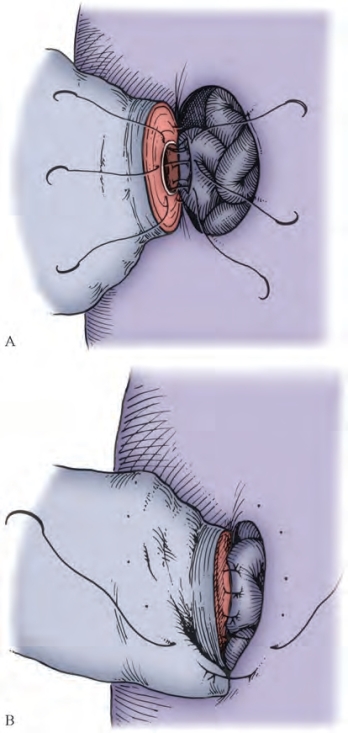
图5-33 使用带有直径100μm缝针的9-0双针尼龙缝线间断缝合6~10针,将输精管外肌层及外膜与附睾被膜切缘缝合
Berger(1998)报道了最初的套叠技术,把3根10-0双针缝线以三角形的方式放置在附睾管上,使用9-0针在三角形中心撕开一个口。作者目前的输精管附睾吻合术都采用双针纵向套叠(LlVE)技术,这种技术更容易操作并且成功率更高。使用这种方法,在输精管切面上标记四个点,两根平行缝线纵向放置在扩张的附睾管中,但不完全抽出(图5-34)。Marmar(2000)建议用持针器夹住两根针同时横向放置在小管中。但是为了避免液体漏出及管腔塌陷而不完全抽出缝针,最好一次放置一根,这样更易控制并且精准度更高(Chan et al,2005;Schiff et al,2005)。纵向放置缝线可以使附睾管开口更大,且没有完全横断的风险。使用15°显微刀在两根缝针中间平行于缝线方向在附睾管上做一切口。值得注意的是,作者还建立了一个与双针缝线技术同样有效的单针缝线技术来进行输精管附睾吻合(图5-35)(Monoski et al,2007)。当没有双针缝线时,可以使用这种技术。
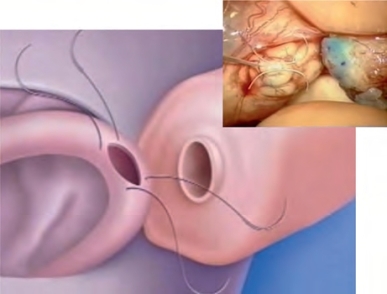
图5-34 使用这种方法,在输精管切面上标记四个点,两根缝针平行纵向放置在扩张的附睾管中,但不完全抽出
5.当输精管长度严重短缺时采用的方法(图5-36)
如果输精管长度不足以在没有张力的情况下到达扩张的附睾小管,可将附睾分离到VE交界处,然后像在较早的端-端吻合手术中那样将附睾从睾丸上分离下来。
在输精管准备好之后,打开睾丸鞘膜并拖出睾丸。在手术显微镜下检查附睾可能会发现清晰的梗阻部位。通常会见到一个散在的黄色精子肉芽肿,在其以上的附睾管出现扩张并且附睾变硬,在其以下的附睾柔软并且管腔塌陷。如果梗阻部位不明显,使用10-0尼龙缝线上的70μm直径锥形针从附睾管最远端开始进行穿刺。显微镜下检测穿刺液直至找到精子。使用显微双极电凝尖部封闭穿刺点,在紧邻穿刺点的近端用6-0尼龙线结扎附睾管。然后从睾丸上游离附睾,上翻附睾以获得足够的长度。在这个过程中可使用小的Penrose引流条在梗阻位置牵拉附睾,从睾丸上分离3~5cm,为吻合提供足够的长度。通常会在睾丸和附睾之间找到一个好的层面,在睾丸白膜上进行分离可以避免对附睾的血供造成损伤。如果需要的话,睾丸动脉的附睾下极分支及中支可以被结扎切断,以获得充分的长度。附睾上极动脉通常被保留,可以为整个附睾提供足够的血供。用5-0微乔线缝合关闭睾丸鞘膜,可以避免在吻合过程中睾丸变干燥以及睾丸表面血管血栓形成,但游离的附睾留在鞘膜外面。
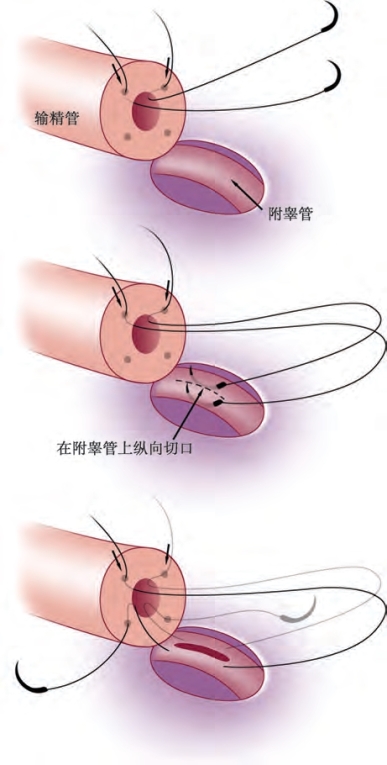
图5-35 值得注意的是,作者还建立了一个与双针缝合技术同样有效的单针缝合技术来进行输精管附睾吻合
如果整个附睾都是变硬和扩张的,分离附睾到VE连接处。输精管卷曲段到VE连接处的分离先从下方开始,用Penrose引流条包绕附睾后,解剖附睾至VE交界处,采取此步骤可以使分离更容易,并整个游离VE连接处。如果梗阻发生在靠近VE连接处的远端附睾,这样可以保留最大的附睾长度。当附睾被游离上翻后,可以进行上述双针套叠端侧吻合。
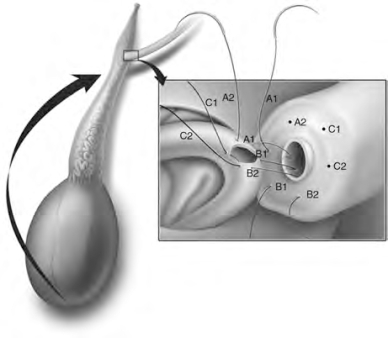
图5-36 另外,如果输精管长度不足,可以结扎附睾下极及中部血管并游离附睾直到头部,上翻附睾提供额外的长度。A1、A2、B1、B2、C1、C2代表出针点
6.长期随访:评估及结果
技术熟练、经验丰富的显微外科医师显微输精管附睾吻合术的复通率能达到50%~85%;套叠术的复通率可超过80%(Berger,1998;Brandell and Goldstein,1999;Marmar,2000)。采用经典的端侧或以往的端-端方法,复通率大约为70%,有43%的复通患者在至少2年的随访中成功使配偶怀孕(Schlegel and Goldstein,1993;Pasqualotto et al,1999)。套叠术的复通率为70%~90%(Kolettis and Thomas,1997;Chan et al,2005;Schiff et al,2005)。不管使用何种方法,远端吻合的妊娠率更高(Silber,1989b)。使用以往的端-端或端侧吻合方法,25%的复通者在术后14个月时吻合口闭合(Matthews et al,1995)。使用套叠技术时,这种再梗阻概率小于10%,但长期随访结果未见报道。尽管如此,无论采用何种技术,作者建议在术中及术后精液中出现精子时,都要冻存精子(Matthews and Goldstein,1996)。对于术后精子数量少或质量差及仍然无精的患者,术中保存的精子可以用于IVF/ICSI。持续无精但术中又没有冻存精子的患者,可以选择再次行输精管附睾吻合术和(或)显微附睾取精联合IVF/ICSI(见取精技术部分)。
