腹腔镜及机器人辅助下的腹股沟淋巴结清扫术
1.背景
腹腔镜下淋巴结清扫术是最近的技术,有可能彻底切除腹股沟淋巴结且降低并发症。Bishoff及其同事率先报道了对2具尸体及1位阴茎癌患者实施了腹腔镜下腹股沟淋巴结清扫术(Bishoff et al,2003)。由于无法充分游离淋巴结肿块,该患者最终转为开放手术。2006年,Tobias-Machado及其同事报道了对10名腹股沟淋巴结触诊阴性的患者施行了双侧腹股沟淋巴结清扫术。一侧行标准开放手术,另一侧行腹腔镜手术。在清扫出相近淋巴结数量的情况下,腹腔镜侧并发症发生率为20%,开放侧为70%(Tobias-Machado et al,2006)。Sotelo及其同事报道了他们对8名患者所行的14次腹腔镜下腹股沟淋巴结清扫术的结果:患者均为T2期的阴茎鳞癌,平均手术时间为91min,平均清扫出淋巴结数量为9个,没有与伤口有关的并发症发生(Sotelo et al,2007)。一项对29名患者施行的41次腹腔镜下淋巴结清扫术应用Clavien分类系统评价其近远期并发症的详细分析显示:27%的患者有轻微的并发症,14.6%的患者发生了严重并发症(Master et al,2012),无围术期死亡患者。近期两个小规模的研究有相似的报道,显示每侧清扫出7~15个淋巴结,保守估计约有20%的患者出现皮下积液或淋巴囊肿(Pahwa et al,2013;Zhou et al,2013)。
2009年,报道了第一例机器人辅助腹腔镜下双侧腹股沟淋巴结清扫术(Josephson et al,2009)。术后病理显示6个浅淋巴结及4个深淋巴结未见转移;数周后对侧进行了手术,同样5个浅淋巴结及4个深淋巴结病理阴性。无伤口并发症及下肢水肿。Sotelo及其同事报道了他们在不重新调整机器人位置的情况下所行的双侧腹股沟淋巴结清扫术;右侧清出19个淋巴结,左侧14个,双侧均见转移淋巴结(Sotelo et al,2013)。Matin及其同事对机器人辅助腹腔镜下淋巴结清扫术的适用性进行了彻底评估。研究共计10名患者,在机器人手术后再次行开放手术打开切口,并请另一名外科肿瘤学家探查手术区域内无法切除的剩余淋巴组织,以确保无腹股沟浅淋巴结(如大腿阔筋膜表面)残留。如果探查时切除了额外组织,则送病理检查,以确定是否有淋巴结且淋巴结是否转移。在其中一个腹股沟区域,发现了2个残留淋巴结,位于Scarpa筋膜下方腹股沟区域表面近精索处,未见转移。在所有接受机器人辅助淋巴结清扫的患者中,19个腹股沟区域中的18个(94.7%)清扫是充分的(Matin et al,2013)。
综上所述,有证据表明在相似的淋巴结清扫数目下,腹腔镜下腹股沟淋巴结清扫术与先前报道的同期系列开放手术相比,并发症发生率较低。机器人应用于腹股沟淋巴清扫术是近期的发展,与标准腹腔镜手术相比,仍需进一步的评估。
2.外科技术
患者置于双桥臂手术床上或取低截石位,以使在不重新调整机器人位置的情况下行双侧腹股沟淋巴结清扫术。清扫右侧时,助手立于患者右腿外侧;清扫左侧时,助手立于患者两腿之间(图19-9,图19-10)。腹股沟区域消毒铺巾后,插入导尿管。皮肤表面标出骨性及软组织标记,形成一个倒三角形:沿腹股沟韧带连接髂前上棘及耻骨结节的连线构成三角形的底边,外侧边为斜行的缝匠肌,内侧边为长收肌及其延长线。这些标志能确定正确的鞘卡穿刺位置,并勾画切除的范围(图19-11,图19-12)。
股三角下方3cm处,即约腹股沟韧带下方25cm处,行2cm手术切口。能发现一个白色的皮肤下层,对应Scarpa筋膜。于倒三角顶点处,以手指向两侧钝性分离Sarpa筋膜下方的潜在间隙,建立空间,以方便另2个8mm的鞘卡置入(图19-13)。于手指引导下分别在三角形顶点内侧和外侧置入2个主要的机器人8mm鞘卡。通过摆动腹腔镜头扩大皮下间隙(图19-14);这一步的目的是在Scarpa筋膜下方建立操作空间(图19-15)。此外,经过最初的手指分离,可以应用Orgin 12mm的充气鞘卡(Orgin Medsystems,Menlo Park,CA)建立操作空间;压力设置为25mm Hg,保持10min(Master et al,2009)。气腹机泵入CO2,压力维持15mm Hg。经12mm孔置入镜头,直视下助手侧于镜头和8mm主要操作孔之间另置入10mm助手辅助鞘卡。如图19-9和图19-10所示,机器人准备完毕。在行第一侧手术时(右边),机器人斜45°对向患者;在行另一侧手术时(左侧),机器人平行于患者外侧。
我们偏好机器人左手使用Maryland双极钳或PK钳,右手单极组织剪,以精细解剖Camper筋膜深面的膜性结构和淋巴组织。每一项努力都是为了完全建立腹股沟韧带前方的操作空间。分离结束时,能看到一个横向的白色纤维,即腹股沟韧带,为切除范围的上界(图19-16);进一步延伸至外侧的缝匠肌和内侧的长收肌,形成切除的边界。术中应保留大隐静脉,小的股动脉及股静脉分支可以被切断分离(见图19-16)。可以通过识别各自的肌肉外膜并将其与先前的体表标志对应,来帮助识别缝匠肌和长收肌。内侧可见精索中间段。当看到红色的肌纤维时,意味着解剖过深,超过了阔筋膜。
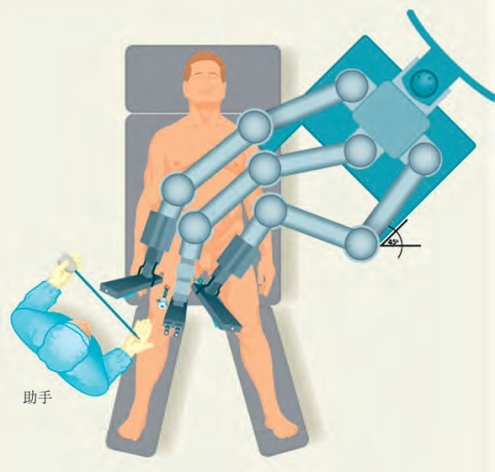
图19-9 清扫右侧淋巴结时助手的站位及机器人的摆放

图19-10 清扫左侧淋巴结时助手的站位及机器人的摆放
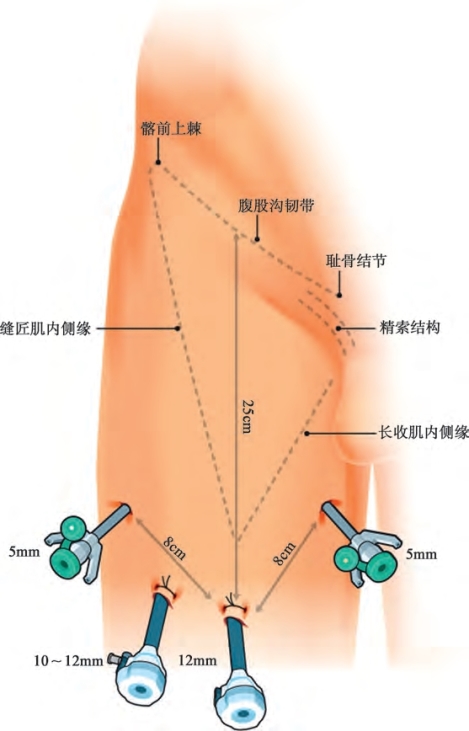
图19-11 右侧腹股沟淋巴结清扫术的体表标志及鞘卡位置
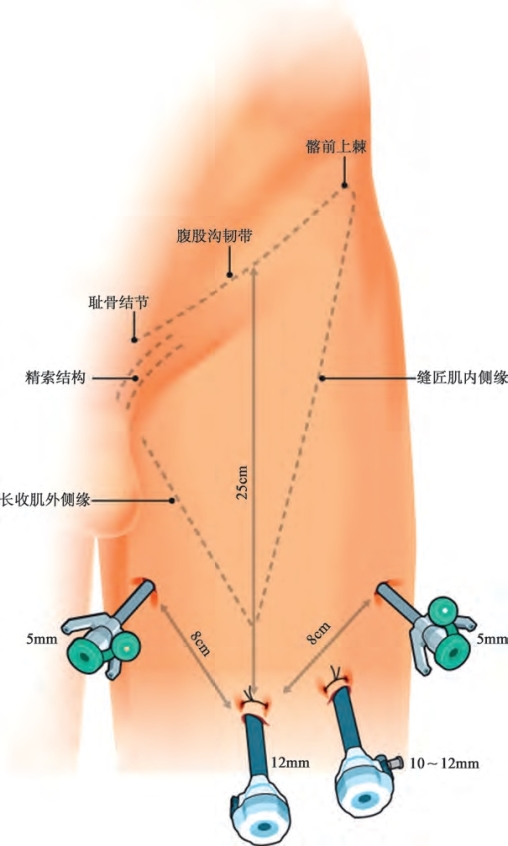
图19-12 左侧腹股沟淋巴结清扫术的体表标志及鞘卡位置
通过钝性分离淋巴组织,可从两边将淋巴组织推向内部;继续该操作直到能够从两边均到达淋巴组织的下端顶点。在近股三角顶端的内边界游离时,能够发现从这里穿过的大隐静脉;沿大隐静脉走行,外科医师能找到隐静脉弓直至其在卵圆窝处与股浅静脉汇合。继续游离,应用钝性及锐性分离相结合的方法将淋巴组织从阔筋膜上切除。一般来说,非惯用手提起淋巴组织,主要以惯用手的单极剪游离。当解剖至卵圆窝后,切断所切除淋巴组织的上外侧和上内侧,进而向内侧卷起所切除的淋巴组织,并将其牵向腹股沟韧带对侧。在这里,深、浅两个解剖平面汇合,最终将其从腹股沟韧带上分离(图19-17)。(https://www.daowen.com)
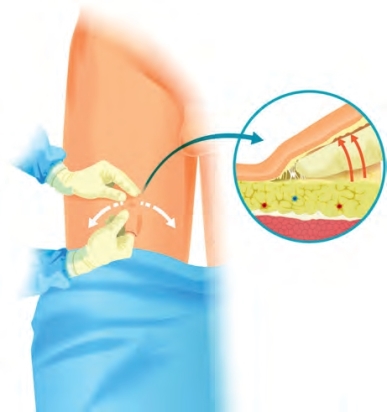
图19-13 于三角形顶点处,以手指向两侧分离Scarpa筋膜下方的潜在间隙以建立空间

图19-14 通过摆动腹腔镜头扩大皮下操作空间
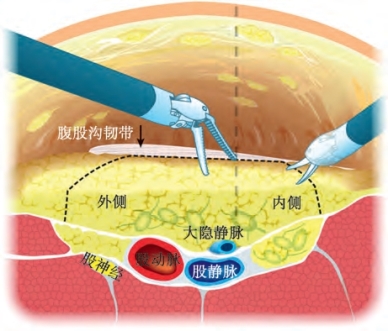
图19-15 于Scarpa筋膜下建立的皮下操作空间
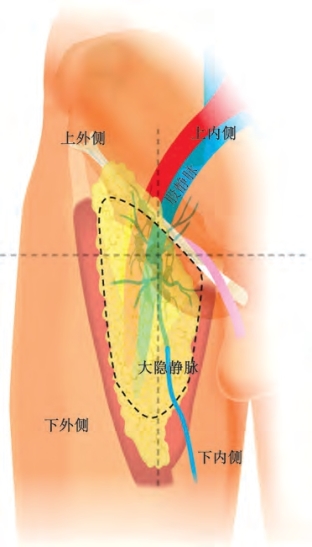
图19-16 腹股沟淋巴结清扫术的范围
当淋巴组织除与大隐静脉分支附着外,其余位置均环形游离时,这些静脉分支可以被切断。附近的股动脉特征性搏动可以作为标志。如果可能,将淋巴组织从大隐静脉上剥离;如果不行,可用Weck夹或腔内血管闭合器于静脉弓处将大隐静脉结扎。然而,为降低术后淋巴水肿的风险,应尽可能尝试保留大隐静脉(Zhang et al,2007)。标本装Endo取物袋,延长镜头所用鞘卡的切口后取出。术中冰冻切片结果决定是否行同侧深淋巴结清扫术。在等待结果的同时,我们通常开始建立另一侧的操作空间。

图19-17 切除淋巴组织的步骤
重新打开气腹机,准备清扫腹股沟深淋巴结。打开隐静脉弓内侧的阔筋膜,显露大隐静脉与股静脉交汇处。向内下方游离股静脉周围组织,以便于切除腹股沟深淋巴结(Master et al,2009)。应持续游离至股管水平,显露耻骨肌,确保切除全部的淋巴结(图19-18)。

图19-18 清扫腹股沟淋巴组织
降低气腹压至5mm Hg,确保止血确切。细致控制淋巴管和完美止血非常重要,能够进一步降低淋巴囊肿和血肿发生的风险,而这些都是潜在的感染源。负压闭式引流应放置在手术区域内最需要的位置(尾侧),确保站立时渗出液能被引出。鞘卡切口以标准方式关闭。患者手术当天可下床行走并规律进食,第二天可出院。对于腹股沟淋巴结清扫术后患者,可应用弹力束腰加压双侧腹股沟区;此外,应同时穿弹力袜,并持续到术后3个月(图19-19)。引流管一般保留至24h引流量<50ml后拔除;引流管拔除后再停用广谱抗生素。所有患者均通过应用低分子肝素预防静脉血栓形成。
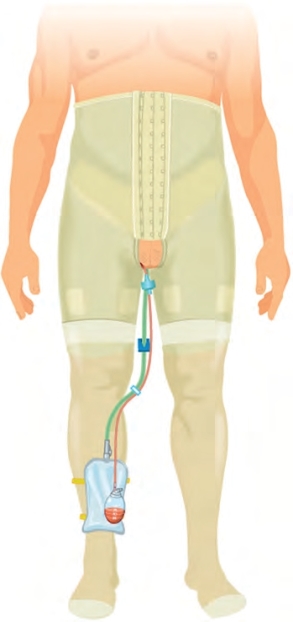
图19-19 术后穿戴弹力束腰和弹力袜
