(一)感染
感染是假体手术的严重并发症,导致患者经历不必要的痛苦和折磨。在植入特殊涂层的假体之前,初次植入假体装置感染的发生率约4%,再次修正假体感染的发生率约10%(Henry et al,2004);而且,可能存在患者医疗记录中断而漏报的情况(Muench,2013)。研究表明,大多数感染是由皮肤上细菌附着在装置上随后进入患者体内导致的。但手术医师往往想当然认为感染不常见,而且有证据表明皮肤细菌相对无害,污染难以避免,而把防治假体感染的重点放在术中灌洗,使用带有抗菌涂层的假体装置及静脉抗生素管理上(Henry et al,2008;Mc Kim and Carson,2010),忽视了外科技术(如避免接触皮肤)作为补充进一步降低潜在的感染源。
了解假体疑似感染发生的时间表可以帮助早期诊断和管理。例如,术后以2周时间间隔安排随访,如果患者没有感觉到好转或主诉有持续的或与日俱增的疼痛,必须坚持拒绝给予患者应用口服抗生素。如果装置没有感染,患者的临床症状应该在未来的7~14d得到改善;如果装置被污染,应用抗生素也是没有用的,且可能延误诊断。在术后的复诊中,通常无法观察到晚期感染的症状和体征,如发热、红斑、肿胀、白细胞计数升高和切口渗液。越早诊断感染,挽救成功的机会越大。阴囊超声、CT和MRI等影像学检查并不有助于早期诊断。控制泵与组织粘连也可能是感染迹象,但有时是由于炎症和血肿导致纤维囊的形成所致。随着时间的推移,纤维囊会有所改善,而炎症症状会持续或变得更加明显。当怀疑患者疑似感染时,密切的随访和每周血液中白细胞计数评估很重要。术后3~4周出现持久性的疼痛和紧缩感的临床恶化的信号提示感染,在系统性症状(如发热、白细胞计数升高、红斑、阴囊脓肿形成)出现之前,早期应考虑积极手术挽救(图10-17)。
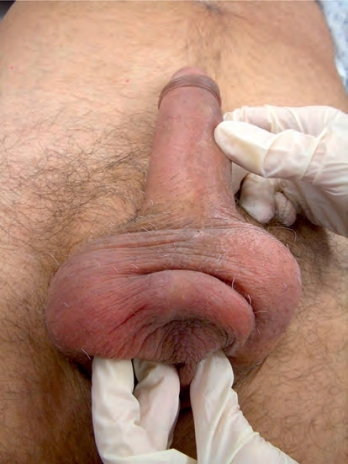
图10-17 粘连固定的控制泵与早期假体的感染并存
引起感染的细菌污染最常发生于手术期间,这些皮肤上的微生物通常为表皮葡萄球菌、金黄色葡萄球菌、白色念珠菌。尽管围术期应用了抗生素,这些生物仍可存活。当它们遇到严酷的环境,它们排泄的生物膜可以使其生活在一个低代谢的状态,表现为没有临床症状,直到植入术后至少4~6周,有时甚至数年才出现(Wilson and Mulcahy,2006)。由于存在生物膜,系统地使用抗生素治疗有症状的患者通常是不够的,感染需要移除所有假体装置的组件,以及组织重建中任何永久性的缝合线或移植材料。试图移除部分感染设备通常导致持续的感染(Garber,2008)。
一般来说,移除感染的假体后,外科医师考虑再次植入前需等待数月。然而,取出后严重的海绵体纤维化使得再次手术变得复杂,即使颇有经验的外科医师实施此手术也只有50%的成功率。海绵体纤维化也会导致明显的阴茎缩短和潜在的感觉丧失,从而对患者满意度产生负面影响(Muench,2013)。“挽救性”手术包括移除受感染的假体、伤口清洗、立即更换装置便于再次植入和保护阴茎长度(Brant et al,1996;Jain and Terry,2006)。当感染提示为慢性和非化脓性时,抢救后再次植入的成功率超过84%,其程序包括彻底的伤口灌洗结合一系列抗菌和消毒方案,同时更换手术服、手套、铺巾和手术器械,装置植入新的位置,伤口关闭时避免放置引流,并术后口服抗生素1个月(Mulcahy,2000;Henry et al,2005;Garber,2008)。最近的研究表明,积极的生理盐水细致冲刷无菌技术可能进一步提高术后的感染和再次手术率(Masson,2012)。挽救手术还可以用于感染因素以外的原因导致的装置更换(Henry et al,2005)。挽救手术禁忌用于肠球菌感染、组织坏死、败血症、糖尿病酮症酸中毒或圆柱体侵蚀到尿道等(Mulcahy 2003;Wilson and Mulcahy,2006)。
当故障的阴茎假体被移除,经常在假体装置上发现致病病原菌的种植,但患者并未出现临床感染。例如,2006年,Silverstein和他的同事使用扫描激光显微镜,因机械故障移除的假体装置中,80%的假体上检测到革兰阳性杆菌、球菌及真菌的成分;2004年,Henry和其同事报道,无临床感染的阴茎假体中,70%的假体细菌培养的结果为阳性。然而,一项2011年Kava及其同事的研究显示,因机械故障或挤压移位而移除的假体装置中,致病性细菌种植的比率不到10%。作者还发现,细菌培养阳性的患者与其术后感染并无相关性。他们解释,研究结果的不同可能与调查人员术前辅助应用抗生素或含乙醇的皮肤准备相关。
最近,一种新颖的手术技术已经开展,以便于假体装置设备的延迟植入。2013年,Sword和其同事报道,去除感染圆柱体,将合成高纯度硫酸钙与抗生素作为临时填充物植入阴茎海绵体,这种填充物持续释放自身的抗生素到受感染的区域,并在30~60d内吸收,在这段时间内,可以植入新的假体装置。(https://www.daowen.com)
特殊涂层三件套假体由AMS和Coloplast公司研发,可抑制细菌的黏附和增殖。AMS 700设备携带InhibiZone涂层,浸涂在假体装置表面的利福平及米诺环素可抑制细菌生长。Coloplast Titan型假体装置有一个亲水的聚乙烯吡咯烷酮涂层,可以通过浸泡于抗生素溶液中吸收及释放抗生素。在过去10~11年的随访中,这些涂层的应用使得感染的发生率降低了50%~70%(Carson et al,2011;Mandava et al,2012;Serefoglu et al,2012)。感染发生率的降低证实了我们假设,感染是假体植入时的污染造成的。看来从假体表面释放的抗生素和(或)光滑的假体表面减少了前面提到的相对温和的、晚期出现的细菌的繁殖和黏附。然而,尽管这种涂层已经明显降低总体感染率,侵袭性更强和早期出现的细菌,如肠球菌、大肠埃希菌、铜绿假单胞菌等,导致的感染率有所增加(Eid et al,2012)。
感染的危险因素可能与病史、术中情况、术后变量相关。病史危险因素包括患者不讲卫生、脊髓损伤、尿路感染、远离阴茎区域的感染和先前装置感染的修复手术。而且,目前不清楚机械故障的修复手术是否与较高的感染率相关(Cakan et al,2003;Kava et al,2011;Selph and Carson,2011;Elmussareh,2013;Muench 2013)。糖尿病也可能是一个风险因素,尽管研究报告得出矛盾的结果。例如,一项大型的7年7个月的回顾性研究发现,与非糖尿病的患者比较,糖尿病患者因感染而需要修复的比率更高。然而,其他研究尚未发现两组之间感染发生率的差异(Lotan et al,2003;Mulcahy and Carson,2011);糖尿病控制不佳和免疫抑制是否增加感染的风险也是不清楚的(Bishop et al,1992;Wilson et al,1998;Elmussareh et al,2013)。术中感染的风险因素可能包括:用乙醇/氯己定清洗皮肤不充分,手术时间较长(>2h),假体组件长期反复接触患者的皮肤,频繁地重新定位和调整圆柱体、控制泵或储水囊,阴囊血肿(特别是已液化的),处理假体装置前未更换手套。术后感染的风险因素是住院时间的延长。
一项2000-2012年的关注阴茎假体感染回顾性研究建议,尽量减少假体装置感染的最重要的因素包括:抗菌涂层假体和流程的应用,降低细菌进入手术伤口(应用乙醇的皮肤准备、非接触手术技术、围术期抗生素的使用)(Elmussareh et al,2013)。尽管围术期抗生素的使用减少感染,仍没有具体的指南推荐的抗生素使用原则,且泌尿科医师实施假体手术的方法并不统一(Wosnitzer and Greenfield,2011)。
要点:感染
•了解假体疑似感染发生的时间表可以帮助早期诊断和管理。
•感染需要移除所有假体装置的组件及组织重建中任何永久性的缝合线或移植材料。
•尽量减少假体装置感染的最重要的因素包括,抗菌涂层假体和流程的应用、降低细菌进入手术伤口(应用乙醇的皮肤准备、非接触手术技术、围术期抗生素的使用)。
