腹膜后淋巴结清扫的并发症
初次RPLND 术后总体的并发症发生率据报道为10.6%~24%(Baniel et al,1994;Heidenreich et al,2003;Subramanian et al,2010)。PCRPLND术后并发症发生率为20%~30%(Baniel et al,1995b;Subramanian et al,2010)。由于缺乏相关研究,目前对RPLND术后并发症发生情况的预测因素尚未达到一致。通过对接受初次RPLND的患者进行评估分析,印第安纳大学的研究者发现,接受单侧淋巴结清扫术和在近期接受手术的患者,具有较低的手术相关并发症发生率。德国睾丸癌研究小组的研究结果显示,RPLND模式与并发症发生情况间并未存在相关性。然而,据研究者报道,该手术若主刀的外科医师和(或)其所在的外科中心总计施行的该手术量较低,RPLND术后并发症发生率会增加。因此,推荐将RPLND集中到大容量病例数的临床中心进行,并尽量减少在每个中心进行此类手术的外科医师数量。
表15-7总结了目前报道的初次RPLND及PC-RPLND术后并发症情况。以下是关于某些术后并发症的发生率、预防和处理的回顾总结。
表15-7 腹膜后淋巴结清扫的并发症
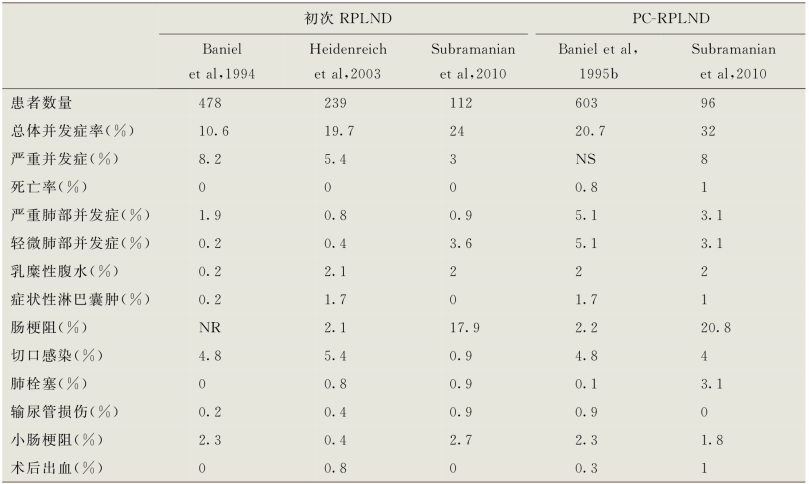
NR.未报道;NS.未报道;PC-RPLND.化疗后腹膜后淋巴结清扫;RPLND.腹膜后淋巴结清扫
1.肺部并发症
严重肺部并发症在初次RPLND术后非常罕见,但在PC-RPLND术后发生率为3%~5%(Baniel et al,1994,1995b;Heidenreich et al,2003;Subramanian et al,2010)。由于大多数PCRPLND治疗的患者术前接受了博来霉素的诱导化疗,因此严重肺部并发症主要表现为急性呼吸窘迫综合征和术后机械通气时间延长。通过避免术中和术后进行积极的静脉液体复苏,并将FiO2保持在尽可能低的安全水平,可以将博来霉素相关的围术期肺部并发症的发生率降至最低(Goldiner et al,1978;Donat and Levy,1998)。对博来霉素诱导化疗患者具有管理经验的麻醉医师,与其共同合作非常重要。肺部并发症最有可能在其有大量肺部基础疾病的患者中发生,特别是同时进行腹膜后和胸部肿物切除手术的患者(Baniel et al,1995b)。
2.肠梗阻
术后麻痹性肠梗阻发生率在初次RPLND(0~18%)和PC-RPLND(2.2%~21%)的患者中变化较大。这种变化可能源于不同研究对肠梗阻定义的不同。在肿瘤负荷相对较低的PC-RPLND患者中,在手术时使用口腔胃管并在术后即拔除。而在肿瘤负荷较高的患者中,发生较严重的肠梗阻的概率更大,应该使用经鼻胃管。
3.淋巴囊肿
RPLND术后亚临床淋巴囊肿的发生率目前仍尚不清楚。但是,淋巴囊肿在大多数病例中被认为相对常见且并无临床意义。症状性腹膜后淋巴囊肿十分罕见,目前报道的发生率为0~1.7%(Baniel et al,1994,1995b;Heidenreich et al,2003;Subramanian et al,2010)。症状多与输尿管受压、腹腔脏器移位(如果囊肿非常大)或继发囊肿感染有关。CT扫描可见在手术部位出现一薄壁的囊性病变。淋巴囊肿内出现空气和(或)边缘增强表现应注意囊肿可能发生感染,需引起关注。在切除过程中,仔细结扎大内径淋巴管,可能会降低发生症状性淋巴囊肿的风险。症状性和(或)感染性淋巴囊肿的治疗包括经皮穿刺引流,以及对感染性淋巴囊肿使用抗生素治疗。此外,在感染性淋巴囊肿的治疗中,应考虑留置引流管而不是单纯经皮穿刺。
4.乳糜性腹水
乳糜性腹水是指含乳糜微粒的淋巴液在腹腔内积聚。其发生率在初次RPLND治疗患者中为0.2%~2.1%,而在PC-RPLND治疗患者中为2%~7%(Baniel et al,1994,1995b;Heidenreich et al,2003;Evans et al,2006;Subramanian et al,2010)。患者通常表现为腹胀、食欲缺乏、恶心呕吐、腹痛和呼吸困难等症状。患者腹部检查时常出现移动性浊音阳性表现,有助于鉴别腹水与肠梗阻。此外,不断累积的腹水可导致体重显著增加。若进行腹腔穿刺抽液,抽出的液体为乳白色。乳糜性腹水呈碱性,苏丹黑染色阳性,表明其三酰甘油浓度大于血清三酰甘油浓度。然而,这些检查通常是不必要的,因为临床检查和(或)穿刺抽液肉眼检查应该足以证实诊断。
由于乳糜池及其淋巴管的破坏,肾门上淋巴清扫被认为产生乳糜性腹水的风险较高。乳糜池位于L1-2椎体的水平,位于主动脉后表面内侧的膈脚后间隙。lVC切除和乳糜性腹水之间的关联被认为与下腔静脉水平以下的静脉压力升高,从而导致毛细血管渗漏增加有关,最终引起位于第三间隙的淋巴液流入到腹膜后腔(Baniel et al,1993)。在对M.D.安德森癌症中心经验进行回顾总结时,Evans和他的同事(2006) 发现术前化疗周期数增加、预期术中失血量增加及手术时间延长,均与乳糜性腹水的发生有关。(https://www.daowen.com)
我们推荐采用渐进性的方法来治疗乳糜性腹水。一般情况下,有症状的乳糜性腹水患者应首先采用穿刺引流术进行治疗。虽然可留置引流管对乳糜性腹水进行持续引流,但我们建议对患者行简单的穿刺术抽液,并考虑辅以低脂肪/中链三酰甘油饮食和肌内注射奥曲肽治疗。若治疗后腹水重新积聚,此时应留置引流管引流。如果已经对这些饮食进行了调整,患者应该禁食、水,并且开始全胃肠外营养。虽然奥曲肽在治疗乳糜性腹水中的效果尚未在泌尿外科文献中得到研究证实,但其在肝、胆、胰手术后减少乳糜漏的效果已得到证实(Shapiro et al,1996;Kuboki et al,2013)。在接受这些治疗后,仍存在持续大量的乳糜引流(>100ml/24h)的情况是极为少见的。但当上述情况确实发生时,可选择的治疗包括持续非手术观察、放置腹膜静脉(Lev EN)分流器,或手术探查以尝试对渗漏的淋巴管进行结扎。然而后两种治疗方法应作为最后的治疗选择。据报道,腹腔静脉分流治疗在放置分流器后可能会出现因分流器阻塞和(或)功能失常而需要对分流器进行修复,也可伴发脓毒血症及脂肪栓塞(Evans et al,2006)。不管最终治疗乳糜性腹水的治疗方式如何,应考虑在解除淋巴漏后继续进行1~3个月的中链三酰甘油低脂饮食治疗。
5.静脉血栓
在初次RPLND或PC-RPLND治疗后,静脉血栓(VTE)的发生率一向较低,其原因很可能是由于患者大多是年轻健康人群。初次RPLND治疗后肺栓塞的发生率<1%(Baniel et al,1994;Heidenreich et al,2003;Subramanian et al,2010),而在PC-RPLND术后其发生率为0.1%~3.1%(Baniel et al,1995b;Subramanian et al,2010)。因下肢深静脉血栓形成的病例在目前文献中没有一致报道,而且很有可能这些病例通常是无症状的,导致其发病率较难确定。目前在初次RPLND和PC-RPLND治疗后,文献所报道的发病率为0~1%(Heidenreich et al,2003;Subramanian et al,2010)。
所有接受RPLND治疗的患者在麻醉诱导前均应穿下肢弹力加压袜,并且坚持贯穿整个住院时期。在允许的情况下,鼓励所有患者在术后第一天即恢复行走。目前从未有关于RPLND术后应用药物预防静脉血栓形成的相关研究。预防性皮下注射低剂量普通肝素或低分子肝素已被证实能够有效降低术后患者VTE的发生(Collins et al,1988;Kakkar et al,1993)。其潜在的缺点是术后发生出血及淋巴囊肿的风险增加。但几项关于对接受根治性前列腺切除术治疗患者的回顾性研究结果,显示了术后使用预防血栓形成的药物对预防血栓形成和淋巴囊肿形成存在相互矛盾的影响(Bigg and Catalona,1992;Koch and Jr,1997;Schmitges et al,2012)。因此,我们需要基于接受RPLND治疗患者的低VTE发病率及来自其他外科和专科相关风险/效益数据来决定是否使用药物预防VTE。对于术后VTE风险增加的患者,如有VTE既往史、肥胖、已知高凝状态或高龄患者,药物性血栓预防可能是最重要的预防措施。
6.神经系统并发症
在印第安纳大学关于对接受PC-RPLND治疗的病例回顾中,无术后下肢麻痹的病例出现。但有7例患者出现周围神经损伤(Baniel et al 1995b)。所有这7例患者均可能继发于不合理体位摆放及牵开器的使用(股神经功能麻痹症)。仔细注意在手术和麻醉过程中对患者进行合理体位摆放是避免外周神经损伤的重要操作。在一项268例患者因GCT伴纵隔转移或腹膜后转移而接受PC-RPLND治疗的回顾性研究中,Kesler和同事(2003)报道了6例(2.2%)出现下肢麻痹的患者。伴有巨大的纵隔及腹膜后转移灶的患者,术后出现下肢麻痹的风险会增加。清扫主动脉旁淋巴结范围越大,术后神经系统并发症发生的可能性也越大。
7.死亡率
初次RPLND术后患者死亡率基本为0(Baniel et al,1994;Heidenreich et al,2003;Capitanio et al,2009;Subramanian et al,2010)。在PC-RPLND术后的死亡病例也是极其少见的,目前已报道的相关死亡率<1%(Baniel et al,1995b;Capitanio et al,2009;Subramanian et al,2010)。在一项印第安纳大学回顾性研究中,0.8%(5/603)的患者在PC-RPLND术后发生死亡(Baniel et al,1995b)。其中2例患者死于严重呼吸窘迫、1例死于多器官衰竭、1例死于真菌性败血症,另外1例死于主动脉十二指肠瘘后的心肌梗死。在一项基于包含822例接受RPLND治疗患者的研究中,Capitanio及其同事(2009)使用了监测、流行病学和最终结果(SEER)数据库来确定先前由优秀的临床中心报道的死亡率是否适用于社区。虽然未接受化疗,但病变局限的患者没有出现死亡,而伴有腹膜后转移和远处转移患者的死亡率分别为0.8%和6%。
要点:腹膜后淋巴结清扫的手术效果、功能考量及并发症
•通过使用改良单侧及保留神经技术,可以保留几乎所有接受初次RPLND治疗患者的顺行射精功能。当其中一种或两种技术能够安全地运用于PC-RPLND治疗的患者中,也可达到类似的成功率。但这在腹膜后肿块较大的患者中往往较难实现。
•严重的并发症在初次RPLND和PCRPLND术后较罕见。PC-RPLND的并发症主要来源于肺部,这可能与术前博来霉素诱导的化疗或原有胸部疾病有关。麻醉科医师在减少这些不良反应的发生中起着关键的作用。
•虽然乳糜性腹水极少发生,但其可能是一个较难处理并发症。仔细对腹膜后淋巴系统进行解剖,对大内径的淋巴管的结扎被认为是减少该并发症的有效措施。
•对乳糜性腹水推荐采用一系列渐进性的方法来治疗。
•尽管RPLND术后出现截瘫的现象较罕见。然而,对接受大范围腹膜后和内脏纵隔转移病灶切除术的患者而言,应对其关于发生这种灾难性并发症的潜在可能性进行讨论。
